肺癌调强放疗后动态心电图的变化及其影响因素分析
宋筱海
(柳州市人民医院,广西柳州市 545006)
肺癌是临床常见的恶性肿瘤,其发病率在所有恶性肿瘤中处于第一位,严重威胁患者生命健康[1],该病发展到中晚期后,通常需要以放疗方式进行治疗。调强放疗是定向、立体技术,可精准定位肿瘤病灶,并发射放射线照射肿瘤病灶。肺癌放疗的区域是肺以及纵隔靶区,放疗后易出现放射性心脏损伤,其中以心电图异常表现为主[2]。但目前调强放疗多强调提高靶区剂量和减少正常组织受量,对于动态心电图的变化关注较少[3]。因此,本文主要分析肺癌患者行调强放疗后动态心电图的变化特点及相关影响因素,以期为临床制订合理的放疗计划提供参考依据。现报告如下。
1 资料与方法
1.1 一般资料 选取2018年10月至2019年8月在我院进行调强放疗的肺癌患者76例为研究对象,其中男39例、女37例;年龄32~68(50.37±6.28)岁;临床分期:Ⅰ~Ⅱ期41例、Ⅲ~Ⅳ期35例。纳入标准:经临床检查确诊为肺癌;入院前无感染症状;自愿参与本研究并签署知情同意书。排除标准:病例资料不完整者;精神障碍或沟通障碍者;心肝肾等重要脏器功能不全者;合并其他恶性肿瘤者。本研究经我院医学伦理委员会审核批准。
1.2 方法 患者入院后均进行常规检查,予以胸部CT平扫及增强扫描检查,并根据《国际肺癌TNM分期》进行分期,根据分期情况予以单纯放疗、同步放化疗或序贯放化疗。(1)单纯放疗方案:根据临床检查结果及影像学检查确定放疗部位和范围,按照相关指示勾画患者的肿瘤照射靶区,确定癌变部位和体积,根据患者的呼吸动度和摆位误差进行计划靶体积。然后,再进行调强放疗,2 Gy/次,5次/周。(2)同步放化疗方案:化疗方案用多西他赛+紫杉醇(或+铂类),放疗与化疗同时进行,21 d为1个疗程,同步放化疗2个疗程。(3)序贯放化疗方案:先用紫杉醇+铂类予以化疗,21 d为1个疗程,4个疗程后进行调强放射治疗。
1.3 评价标准 采用12导联同步动态心电图分析仪系统监测所有患者放疗后的动态心电图变化,包括窦性心律失常(窦性停搏、窦性心律不齐、心动过缓、心动过速及病态窦房结综合征)、频发房室性心律异常、偶发房室性心律异常、ST-T段改变、传导阻滞的心电图异常情况。将发生动态心电图改变的患者作为改变组,未发生动态心电图改变的患者作为未改变组,收集两组患者的临床资料,包括年龄、性别、临床分期、心脏病史、吸烟史、化疗周期、血红蛋白水平、白蛋白水平。
1.4 统计学方法 应用SPSS 16.0统计学软件进行数据分析,符合正态分布的计量资料用均数±标准差(x±s)表示,组间比较行t检验;分类变量以例数和百分率[n(%)]表示,组间比较行χ2检验;对可能影响患者动态心电图变化的指标进行单因素分析,再将具有统计学意义的指标纳入多因素Logistic回归分析。以P<0.05表示差异有统计学意义。
2 结 果
2.1 动态心电图变化 调强放疗后,有54例患者(改变组)发生动态心电图变化,其中窦性心律失常7例,频发房室性心律异常13例,偶发房室性心律异常12例,ST-T段改变10例,传导阻滞12例。未发生动态心电图改变的患者有22例(未改变组)。
2.2 动态心电图变化的单因素分析 单因素分析结果显示,两组年龄、临床分期、心脏病史、吸烟史、化疗周期、白蛋白水平差异有统计学意义(均P<0.05),两组性别、血红蛋白水平差异无统计学意义(均P>0.05)。见表1。

表1 调强放疗后两组患者动态心电图变化的单因素分析 [n(%)]
2.3 影响动态心电图变化的多因素Logistic回归分析 多因素Logistic回归分析结果显示,年龄、临床分期、心脏病史、吸烟史、化疗周期、白蛋白水平是肺癌患者调强放疗后动态心电图变化的独立危险因素(均P<0.05)。见表2。
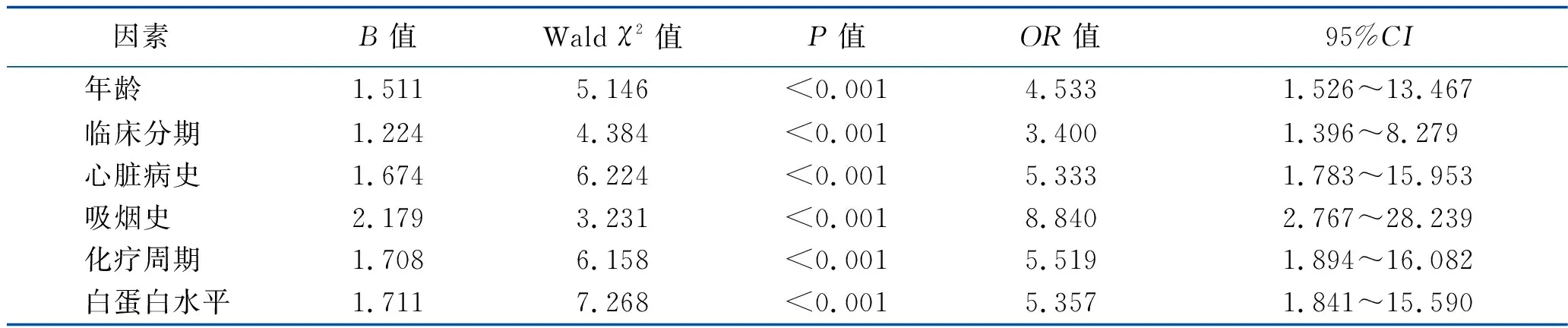
表2 调强放疗后影响患者动态心电图变化的多因素Logistic回归分析
3 讨 论
调强放疗是通过放射线照射来抑制肺癌细胞的生长和增殖,进而控制疾病进展、提高患者的生存率,目前是临床上治疗肺癌的重要方式之一[4]。三维适形放疗可保持靶区形状与照射视野方向一致,对正常组织、器官伤害较小。但人体心脏位于纵隔中,靠近肺组织,对肺癌患者进行调强放疗时,不可避免地照射到心脏而造成损伤[5]。临床上在进行调强放疗时除了要考虑放疗的效果还需要考虑患者心脏耐受度。
心电图是临床上监测心肌缺血和心脏传导系统的两大指标,临床上放射性心脏损伤表现为心电图异常[6]。此外,反映心脏受损的心肌酶指标也会发生异常,是临床诊断心肌损伤的重要标志物。陶涛等[7]研究结果表明,胸部肿瘤患者接受常规放疗后动态心电图异常的发生率高达90.00%,显著高于调强放疗后的65.10%,表明对胸部肿瘤患者予以调强放疗有利于降低心脏损伤。本研究对肺癌患者调强放疗后的动态心电图监测结果显示,患者治疗后心电图异常的发生率为71.05%,说明调强放疗会损伤肺癌患者的心脏功能。分析原因是患者冠状动脉内皮细胞在放射线照射时遭到破坏,引起冠状动脉发生粥样硬化,造成血管堵塞,导致心肌缺氧、缺血、坏死等病理变化,最终造成心肌紊乱、心律失常及动态心电图异常[8]。
本研究结果显示,76例肺癌患者经调强放疗后,动态心电图明显改变者54例(71.05%),未发生改变者22例(28.95%),与相关报道比较,发生率偏高[8]。将患者临床资料进行单因素及多因素Logistic分析,结果显示年龄、临床分期、心脏病史、吸烟史、化疗周期、白蛋白水平是影响患者放疗后的动态心电图变化的因素(均P<0.05)。这与陈柯等[9]报道的年龄较大的患者耐受性较差,机体代谢功能衰退,放射线照射后机体受损较大,容易出现放射性心脏损伤而引起动态心电图变化异常结论相一致。对于临床分期为Ⅲ~Ⅳ期的患者,随着疾病分期越高,病情也越严重,机体功能情况较差,发生动态心电图异常的可能性越高[10]。有心脏病史、吸烟史的肺癌患者因心脏功能脆弱、肺功能障碍或肺功能低下,使其心脏对放射线照射的耐受能力极为低下,在放化疗后出现心电图异常的情况更高[11]。白蛋白水平能够直观反映患者免疫功能情况和营养状况,当白蛋白<30 g/L时,机体抵抗病原体侵袭的能力下降,抵抗放射性照射的能力也随之下降,长期放化疗后消耗大量白蛋白,营养跟不上,免疫功能薄弱,放射性损伤的发生率高,进而造成动态心电图异常变化[12]。
综上所述,本研究归纳分析了我院肺癌患者调强放疗后动态心电图发生异常变化的6个独立影响因素。在对肺癌患者进行调强放疗中,应该制订科学、合理的放射治疗计划,并对高龄、临床Ⅲ~Ⅳ期、有心脏病史、有吸烟史、化疗周期>4个疗程、白蛋白水平<30 g/L的患者严加防护,降低患者心脏照射剂量及体积,定期检查患者放化疗情况,以降低放射性心脏损伤的发生率,进而减少动态心电图的异常变化。

