留置无隧道和涤纶套的透析导管病人非计划性拔管特征及其影响因素分析
蔡明明,吴传芳,廖 倩,肖 纯,戴银霞
1.湖南中医药大学护理学院,湖南410208;2.长沙市中心医院
非计划性拔管(unplanned extubation,UEX)是指病人在预定治疗尚未结束,因导管意外脱落或过失等原因导致的导管提前拔除[1]。非计划性拔管作为护理质量评价的一个敏感指标,越来越受到医护人员及管理层的重视。目前,国内对非计划性拔管的研究主要集中在胃管、导尿管、气管插管、经外周静脉置入中心静脉导管(PICC)、中心静脉导管(CVC)几种常用导管,对于血液透析病人使用的无隧道和涤纶套的透析导管(non-cuffed catheter,NCC)的非计划性拔管报道甚少。NCC 作为急性肾损伤、中毒抢救、尚未建立动静脉内瘘等永久性血管通路的尿毒症病人的主要血管通路[2],在我国初次透析病人中的使用率几乎为100%[3],是保证血液透析顺利进行的重要生命通道,一旦发生导管意外脱落,且未被及时发现,病人会因大量出血而加重病情,甚至危及生命[4]。因此,研究留置NCC 病人非计划性拔管的危险因素,采取针对性的预防措施意义重大。本研究对长沙市某三级综合医院421 例留置NCC 进行血液透析的病人进行回顾性研究,调查发生NCC 非计划性拔管病人的特征及危险因素,为预防NCC 非计划性拔管提供参考。
1 对象与方法
1.1 研究对象 采取便利抽样法,选择2016 年1 月—2019 年12 月在长沙市某三级综合医院血液透析室进行血液透析治疗的病人作为研究对象。纳入标准:①采用Seldinger 技术留置NCC 行血液透析治疗的病人。②年龄≥18 岁;③临床资料完整,治疗规律。排除标准:同时行腹膜透析的病人,合并其他部位感染者,既往有精神疾病病史,不能配合者。
1.2 方法
1.2.1 留置NCC 病人一般资料及非计划性拔管发生情况调查 通过查阅文献、小组讨论和病例回顾自行设计调查表,调查表包括以下内容:①一般情况,如病人的年龄、性别、原发疾病;②可能与非计划性拔管有关的因素,如病人日常生活自理能力、置管部位、病人有无陪护、有无贫血、有无低蛋白血症、是否首次透析、凝血酶原时间、活化部分凝血活酶时间、尿素氮、血肌酐。该院病人留置NCC 导管均采用Seldinger 技术,NCC 导管均采用一次性使用无菌血液透析导管(单针双腔导管),故导管留置方法和导管类型未纳入资料收集范围。
1.2.2 日常生活活动能力测评 采用日常生活活动能力量表(Barthel 指数)测评,它是目前世界上应用最广、信度及效度较佳的日常生活活动能力测评量表[5],由10 个项目组成,总分为100 分,分数越低,代表依赖性越大。评分100 分为生活自理,61~99 分为轻度功能障碍,41~60 分为中度功能障碍,≤40 分为重度功能障碍。
1.2.3 导管功能判定方法 只要符合以下3 种情况中的任意1 种即可判定为导管功能不良:①病人行血液透析治疗前抽出的封管液肉眼可见明显血栓;②病人导管动静脉端内完全抽不出血液;③透析时引血不通畅,不能达到200~250 mL/min 的透析治疗血流速度,不连续的动脉壶内血流且与导管相贴[6-7]。
1.2.4 统计学方法 采用Epidata 3.1 软件双人双核对录入数据,对数据进行严格的逻辑检查,采用SPSS 25.0 进行统计学分析。定性资料以率、构成比描述,两组间定量资料比较采用t 检验,无序分类变量资料比较采用χ2检验或Fisher 精确检验。采用单因素分析或多因素Logistic 回归分析不同组间结局指标的发生情况;用比值比(odds ratio,OR)和95%置信区间(confidence interval,CI)描述、比较不同因素之间的关联。均取双侧概率,检验水准α=0.05。
2 结果
2.1 留置NCC 发生非计划性拔管病人的特征 本研究共纳入421 例病人,其中361 例(85.7%)病人为正常拔管,60 例(14.3%)病人发生非计划性拔管。非计划性拔管病人年龄21~91(66.75±14.62)岁;男49 例,女11 例;日常生活自理能力评价:生活自理4 例,功能障碍者56 例,轻度、中度、重度功能障碍者分别为27 例、15 例、14 例;置管部位:颈内静脉35 例,股静脉24 例,锁骨下静脉1 例。导致60 例NCC 非计划性拔管的5 类情况依次为导管感染拔管(38 例,63.3%)、导管功能不良拔管(13 例,21.7%)、病人自拔(6 例,10.0%)、缝线脱落导管脱出(2 例,3.3%)和导管不适搔抓导致意外拔管(1 例,1.7%)。
2.2 非计划性拔管病人组与正常拔管病人组相关特征分析 正常拔管组NCC 留置时间为(27.01±2.30)d,非计划性拔管组留置时间为(11.87±7.97)d,两组留置时间比较差异有统计学意义(P<0.001)。单因素分析结果显示,两组病人年龄、性别、自理能力、有无陪护、是否为首次透析、有无低蛋白血症、活化部分凝血活酶时间比较差异有统计学意义(P<0.05)。见表1。
2.3 多因素Logistic 回归分析 以是否发生非计划性拔管为因变量(是=1,否=0),以单因素分析结果中差异有统计学意义的7 个因素(年龄、性别、自理能力、有无陪护、是否为首次透析、有无低蛋白血症、活化部分凝血活酶时间)作为自变量进行多因素Logistic 回归分析。自变量赋值见表2,Logistic 回归分析结果显示:男性、无陪护、首次透析、有低蛋白血症时会增加非计划性拔管的风险。结果见表3。
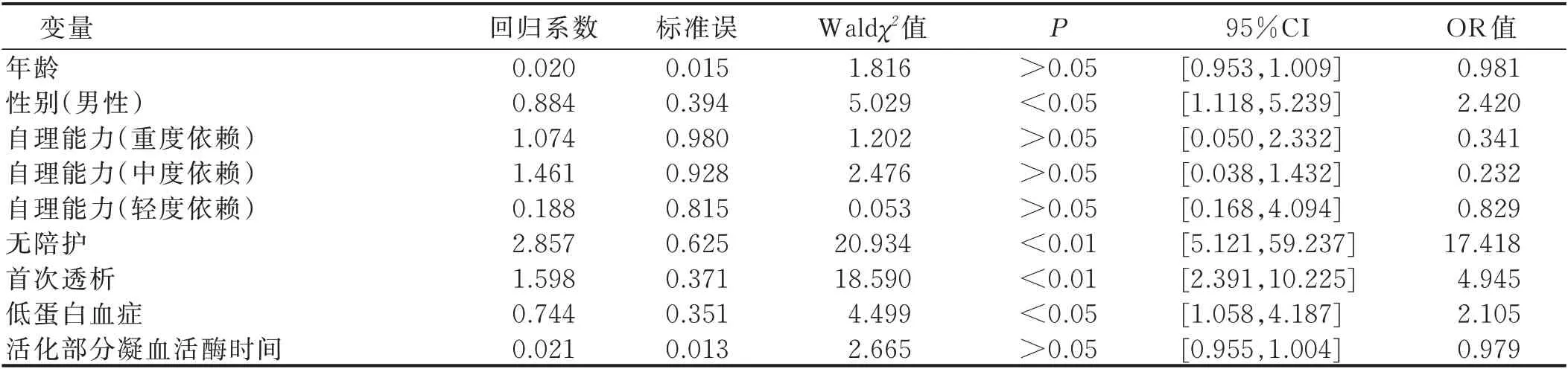
表3 影响非计划性拔管的多因素Logistic 回归分析
3 讨论
3.1 NCC 非计划性拔管病人特征
3.1.1 NCC 非计划性拔管病人以日常生活自理能力存在功能障碍的老年人为主 本研究结果显示,60 例非计划性拔管病人平均年龄为66.75 岁,生活自理能力存在障碍者56 例(93.3%),说明留置NCC 非计划性拔管多发生于老年、生活自理能力存在障碍者,这与葛媛媛等[8]的研究结果相吻合。分析原因为:老年尿毒症病人年龄大、病情较重、血管条件相对较差,长时间血液透析治疗和透析管路反复操作,易出现导管功能不良,不能满足透析血流量的要求而发生非计划性拔管。另外,老年病人较固执、情绪不稳定,随着年龄增长,生活自理能力、注意力和记忆力均不同程度下降,对医护人员健康宣教的内容难以较好地掌握;加之疾病和留置导管等对老年人的身体和心理均造成了创伤,易发生自行拔管。
3.1.2 NCC 非计划性拔管以颈内静脉置管者居多 NCC 常见的置管部位包括颈内静脉、股静脉和锁骨下静脉。本研究中60 例非计划性拔管病人中颈内静脉置管35 例(58.3%),股静脉置管24 例(40.0%),锁骨下静脉置管1 例(1.7%),与以往研究结果(股静脉留置NCC 病人非计划性拔管发生率高于颈内静脉留置导管者)[9]不一致。分析原因为:颈内静脉置管具有成功率高、不易损伤胸膜、导管相关性并发症相对少、病人活动不受限制等优点而被临床作为NCC 置管的首选部位[10]。本研究421 例NCC 置管病人中68.2%为颈内静脉置管,所以颈内静脉置管病人非计划性拔管发生率相对较高。提示:虽然颈内静脉置管有较多优势,但还是存在导管感染、导管功能不良、导管意外脱落等非计划性拔管的危险因素,需要加强此类导管的风险管理,以降低非计划性拔管率。
3.2 NCC 非计划拔管影响因素
3.2.1 留置NCC 的男病人更易发生非计划性拔管 本研究结果显示,男病人是NCC 发生非计划性拔管的危险因素之一。一项对20 例非计划性拔管的不良事件回顾性研究显示,男病人非计划性拔管发生率远高于女病人[11]。分析原因:一方面男病人较女病人耐受性差,对留置管路的护理不重视,对留置管道发生不适时的应对方法简单、粗暴;另一方面,男病人导管自我护理与个人卫生欠佳,不注意保护导管,固定胶布常被汗液或尿液浸湿,导致缝线脱落等。本研究中,因缝线脱落导管脱出的2 例病人均为男性。因此,护理人员对留置NCC 的男病人应反复宣教,告知置管的重要性、导管自我护理知识和发生不适时的应对方法。同时,护理人员在每次换药、封管、透析时应注意观察导管的缝线是否完整,妥善固定导管。
3.2.2 无陪护是NCC 病人发生非计划性拔管的危险因素 本研究结果显示,无陪护是NCC 病人发生非计划性拔管的危险因素。有研究认为,在各类非计划拔管中,病人自主拔除占76%~92%[12]。朱姝芹等[13]研究显示,66.7%非计划拔管发生在夜间,77.8%发生在护士不在病房的时间。这是因为夜间值班护士少,陪护者疲倦入睡,无家属和医护人员看护时老年痴呆、意识障碍、阵发性躁动或谵妄病人易发生意外拔管。除此之外,有学者发现,9.6%~31.0%的血液透析病人受到疾病的长期折磨、病情重、经济负担重,心理压力大,容易出现悲观、绝望等心理问题,加之缺乏家属、陪护的陪伴和支持,易出现负性情绪、丧失治疗信心而发生自行拔管、自杀行为[14-15]。由于NCC 导管管径粗、血流量大,病人会大量出血,严重时可能因出血过多危及生命。本研究中,病人自拔6 例(10.0%),因护士巡视病房及时发现未造成严重后果。因此,护士要有高度的责任心和较强的导管风险管理意识,对意识障碍者,适当约束肢体或遵医嘱使用镇静药物;有自杀倾向者加强心理疏导,嘱家属多陪伴和关爱病人,让病人得到家庭的支持和良好的照顾;对置管病人进行重点观察和巡视,特别在晚夜班和节假日等重点时段要高度关注,避免发生非计划性拔管。
3.2.3 首次透析病人是NCC 发生非计划性拔管的高危人群 本研究结果显示,首次透析是NCC 病人发生非计划性拔管的影响因素。有研究指出,任何部位置管术后,置管部位都会有轻微疼痛、不适、皮肤瘙痒[16],首次透析病人由于初次置管感觉异物存留在体内,易不自觉搔抓置管口而不慎抓脱导管。本研究中有1 例(1.67%)病人因首次透析导管不适发生非计划性拔管。还有研究显示,病人在初始透析治疗阶段自我负担重,对健康以及家庭经济状况担忧,产生焦虑、抑郁、绝望等负性心理,易发生因排斥透析治疗而自行拔管的情况[17-18]。因此,对于首次置管病人应给予高度的关注、关心和心理支持,让病人尽快接纳、积极配合透析治疗。
3.2.4 低蛋白血症可预测NCC 非计划性拔管的发生 本研究结果显示,低蛋白血症是NCC 病人非计划性拔管的影响因素之一。与低蛋白血症导致病人机体免疫力下降、抵抗力差、易发生导管感染有关。尿毒症血液透析病人肾脏红细胞生成素生成减少,红细胞生存时间缩短,毒素对骨髓的抑制作用,极易发生贫血[19]。尿毒症病人存在不同程度的蛋白质摄入不足,消化道功能障碍,酸中毒状态等抑制蛋白质合成,易发生低蛋白血症,导致免疫蛋白合成减少,机体免疫功能下降,易发生导管感染[20]。按照中国血液透析用血管通路专家共识(第2 版)[21],NCC 病人一旦发生感染,原则上应拔除导管并更换置管部位。本研究中,60 例NCC 非计划性拔管病人中,有38 例(63.3%)系导管感染导致,占比最大。因此,对于终末期肾病病人应嘱病人加强营养,培养良好的生活、饮食习惯,提高病人抵抗力,降低导管感染的风险,从而避免非计划性拔管。3.3 其他因素
3.3.1 留置时间 本研究结果显示,正常拔管组病人NCC 留置时间为(27.01±2.30)d,与血管通路中留置时间2~4 周[22]一致。非计划性拔管组留置时间(11.87±7.97)d,两组留置时间比较差异有统计学意义(P<0.001)。有效维护NCC 导管功能是保障病人血液透析治疗效果的前提[23]。如果NCC 导管出现无法纠正的功能不良就要拔除导管。本研究中,非计划性拔管病人有13 例因为导管功能不良而拔管,占21.7%。这一结果与国家肾脏基金会的一项临床实践报告由于导管功能不良而最终拔除导管的占17%~33%[24]相近。而导管功能不良与导管留置时间有较大关系。非计划拔管组拔管时间多在置管后12 d 内,平均留置时间为11.87 d。因此,置管后12 d 内是非计划性拔管干预的关键时期。护士应严格遵循消毒隔离制度与导管护理流程,透析治疗时充分抗凝和预防血栓形成,加强对病人及主要照顾者健康宣教,特别是在病人出院前、带管回家时要评估病人对导管护理知识掌握程度和依从性,保证其能正确、有效地落实导管家庭护理计划。
3.3.2 活化部分凝血活酶时间 活化部分凝血活酶时间是检测内源途径凝血因子缺陷的筛查试验,主要用于肝素抗凝治疗、凝血因子治疗等监控,正常范围为35~45 s。时间缩短多与凝血因子Ⅴ活性增强和血小板增多有关,而时间延长多与血友病、纤维蛋白原缺乏等内源系统因子先天性缺乏有关[25]。本研究单因素分析结果显示,在正常组与和非计划性拔管组活化部分凝血活酶时间值比较差异有统计学意义,但Logistic回归分析结果显示无统计学意义。护理人员应该关注病人的活化部分凝血活酶时间值,发现异常及时干预,做到既能避免导管内血栓形成,又不增加病人出血风险,从而预防非计划性拔管的发生。
4 小结
NCC 作为初次透析病人常用的血管通路存在着较高的非计划性拔管的风险,需要引起高度关注。本研究仅对NCC 非计划性拔管病人的特征和影响因素进行了分析,为采取有效措施降低NCC 非计划性拔管发生率提供参考,如何针对NCC 置管病人非计划性拔管的特征和危险因素采取有效的管理方法,保护病人的血管通路、保障透析质量和生命安全,还需要进一步深入研究。

