非计划性拔管护理不良事件成因分析及管理对策
滕晓菊,杨雨薇,张先翠,徐姝娟,方媛媛,陶秀彬
(安徽皖南医学院弋矶山医院 护理部,芜湖 241001)
非计划性拔管也称意外拔管,是指置入的导管发生意外脱落或未经医护人员同意,患者擅自拔管或因其他人员操作不当所致的意外滑脱[1]。 非计划性拔管的发生会导致再次置管,造成患者病情加重,甚至造成患者死亡。研究显示,导管固定、约束、患者镇静、患者的意识状态、护士的护理情况等均会影响非计划性拔管的发生[2]。 本研究旨在探讨上述可能的因素是否与非计划性拔管有关,为降低非计划性拔管事件的发生率提供参考依据。
1 资料与方法
1.1 一般资料
本研究收集2017年1月~2020年12月本院发生的非计划性拔管不良事件,共计396 例,拔出导管422 根。
1.2 方法
收集非计划性拔管不良事件的上报表,内容包括患者相关资料(导管类型、滑脱方式、发生时患者意识状态、发生时病人自我照顾能力、导管滑脱前是否使用镇静镇痛药物等)、护理相关资料(发生班次、责任护士工作年限、当班护士数等),对收集到的资料进行回顾性分析。
2 结果
2.1 非计划性拔管不良事件的导管类型及数量
本院发生非计划性拔管不良事件396 起, 拔出导管422 根,其中占比前4 位为胃管92 根、引流管91 根、鼻饲管61 根和气管插管56 根。 具体见表1。 其它25 例为:ECMO 管道1 例、膀胱造瘘管1 例、左肾造瘘管3 例、静脉注射管5 例、PTCD 1 例、留置针4 例、空肠营养管5 例、皮下引流球1 例、尿袋1 例、胃造瘘1 例、引流袋1 例、套管针1 例。

表1 396 起非计划性拔管不良事件的类型及数量
2.2 非计划性拔管不良事件患者的特征
发生非计划性拔管不良事件的患者中,>55 岁的有286 例;意识状态清醒的患者有177 例;绝对卧床的患者203 例;92.31%的患者自我照顾能力为完全依赖或部分依赖;78.80%的患者在导管滑脱前未使用镇静镇痛药物;62.80%的患者在导管滑脱前无约束;69.13%的非计划性拔管为患者自拔;39.9%的非计划性拔管不良事件发生于重症科室,见表2。

表2 非计划性拔管不良事件患者特征
2.3 发生非计划性拔管不良事件护理相关原因分析
本研究非计划性拔管不良事件中, 发生于晚班127起、夜班197 起。责任护士工作年限≤1年的77 人、2~5年137 人、6~10年130 人。 责任护士在本部门工作时间≤12个月的占37.93%; 有78.82%的事件发生于当班护士人数≤5 人时;67.28%的事件发生于当班一级护理人数>20人时,见表3。
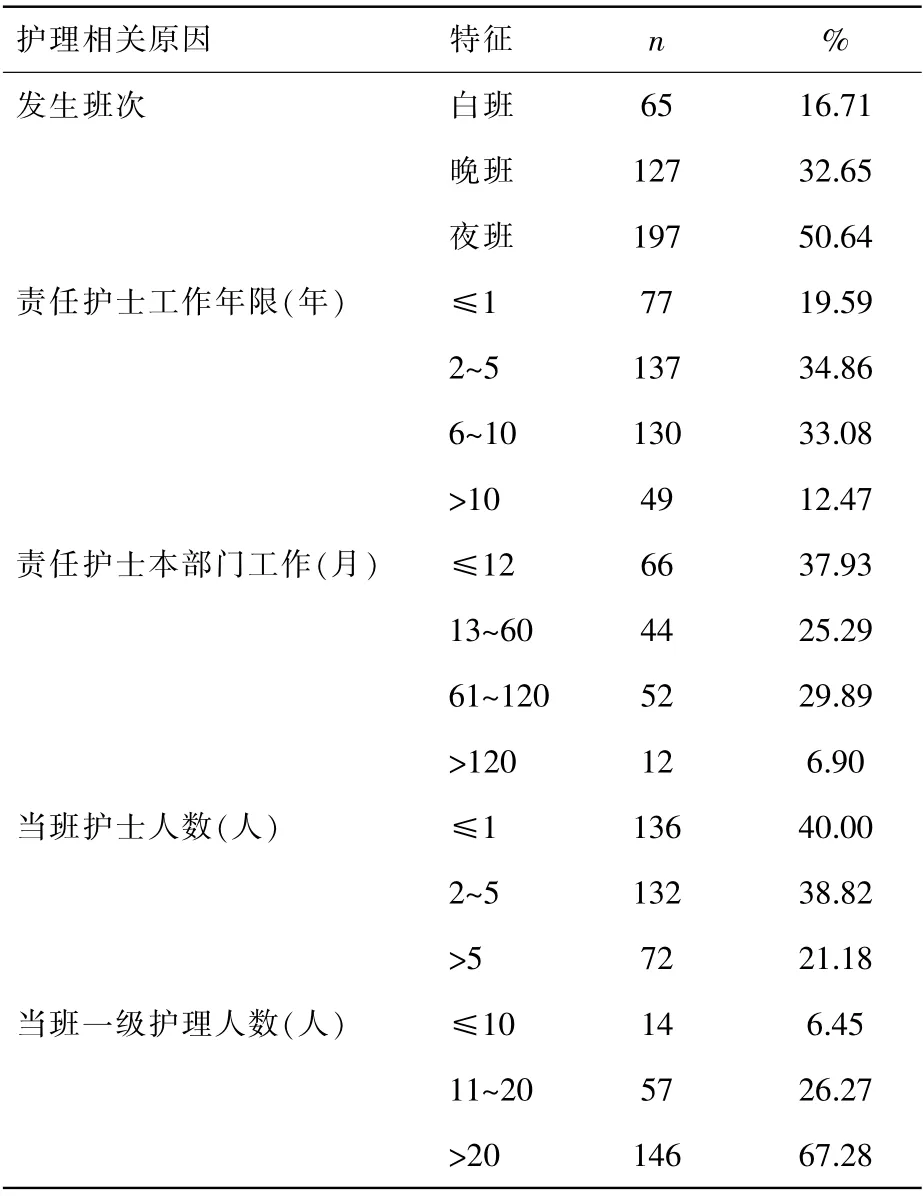
表3 396 起非计划性拔管不良事件护理相关原因分析
3 讨论
3.1 非计划性拔管不良事件原因分析
(1)与患者有关的原因:张雅红[3]的研究结果显示,>60岁的术后患者意外拔管率显著高于60 岁及以下人群,本研究也发现非计划性拔管不良事件多发生于年龄较大的患者, 其安全意识越缺乏,自我保护能力差,身体不能适应置入的管道,导致非计划性拔管不良事件频发。 谢小辉等[4]研究发现,此类事件患者中有50%处于清醒状态,与本研究的结果基本一致。 此外,昏迷、嗜睡、镇静的患者占11.15%,说明当班护士对患者意识状态的评估可能存在不足,此类型的患者仍然存在躁动的情况。孙敏等[5]的研究显示,患者自我照顾能力较差为非计划性拔管不良事件发生的主要原因,本研究中绝对卧床的患者占65.91%,自我照顾能力为完全依赖的患者占59.62%, 提示需加强对自我照顾能力较差的患者的护理进行重点观察, 加强巡视,嘱咐家属及陪护加强对患者的照顾[6]。 本研究中有75.23%的事件发生时有陪伴者在场,69.13%的为患者自拔, 提示对患者、患者家属及陪伴者的宣传教育不到位。 另外78.80%的患者在导管滑脱前未使用镇静镇痛药物,62.80%在导管滑脱前无约束,对于躁动、意识障碍的患者可加强约束,合理使用镇静镇痛药物,减少非计划性拔管的发生[7]。本研究中39.9%的非计划性拔管不良事件发生于重症科室,患者病情较严重,置入的管道较多,医护抢救、转运交接过程中可能造成管道的脱出。此外,重症患者意识状态不佳,也会增加非计划性拔管的发生率[8]。
(2)与护理有关的原因:本研究中有83.29%的非计划性拔管不良事件发生于晚夜班,护理人员少,不能及时发现管道脱出的安全隐患。 此外,78.82%的非计划性拔管不良事件发生于当班护士人数≤5 人时,67.28%的事件发生于当班一级护理人数>20 人时,进一步表明护理人力资源不足是导致增加非计划性拔管不良事件发生率的重要因素[5,9]。 54.45%责任护士工作年限≤5年,63.22%的责任护士在本部门工作时间≤60 个月, 提示临床经验不足也可能会造成非计划性拔管不良事件发生率的上升。

