“早期生物膜治疗策略应对难愈伤口:伤口卫生”国际专家共识解读
李 敏,吴佳倩,黄素群
重庆医科大学附属第二医院,重庆400010
越来越多的证据表明,在无法愈合的伤口中存在一个关键病理机制——细菌生物膜[1-4]。细菌生物膜是一种复杂的多微生物群落,它能够保护自己免受抗生素和宿主防御机制的伤害[5]。虽然基于生物膜的伤口护理(biofilm-based wound care,BBWC)已用于伤口护理实践中[6],但对于其最佳实践方法仍值得护理人员思考。Journal of Wound Care 于2019 年初组织的专家小组会议提出了伤口卫生的概念,并于2020 年3 月发布了“早期生物膜治疗策略应对难愈伤口:伤口卫生”国际专家共识(以下简称共识)[7]。该共识由来自不同国家的16 位专家共同编写完成,将早期抗生物膜干预策略定义为伤口卫生,包括清洗、清创、边缘重塑、敷料覆盖4 个阶段。现对该共识的主要内容进行解读,以期为临床护理实践提供参考。
1 伤口卫生的理论基础
近年来,尽管敷料技术和临床实践方面研究取得了巨大进步,但伤口护理仍然面临许多问题,难愈性伤口数量的不断增加,给医疗保健系统带来了巨大的挑战,如抗生素的大量使用和耐药问题等[8-13]。为了改善难愈性伤口的管理,必须解决大多数伤口中都存在的细菌生物膜问题。传统的生物膜管理包括定期清创与抗生物膜再形成策略(包括局部抗菌敷料的使用),而共识中的伤口卫生策略新增了清洗伤口和伤口周围皮肤、伤口边缘重塑两个步骤。同时,共识中用难愈伤口代替了慢性伤口,这也意味着这些基于生物膜的障碍是可以克服的。
1.1 生物膜是伤口愈合的主要障碍 难愈性伤口愈合过程的中断在很大程度上与顽固生物膜的存在有关,虽然其他潜在的宿主因素也会影响伤口愈合,但越来越多的研究者认为,大多数难愈性伤口含有生物膜,细菌生物膜是伤口愈合的关键障碍[14-15]。任何组织环境中微生物数量和复杂性的增加都会增加感染的风险,如果微生物毒力增强、抗生素耐药性和耐受性增强和(或)宿主防御受损(例如糖尿病和肥胖),感染的风险就会成倍增加[16]。
1.2 通过口腔卫生理解伤口卫生 护理人员可以从口腔卫生的管理中借鉴一些伤口护理的经验。牙周疾病最常见的原因是口腔内生物膜——牙菌斑的存在,而牙菌斑会在实施口腔卫生后的24 h 内迅速再生,重复、规律和频繁的口腔卫生对牙周疾病的预防至关重要[17-19]。细菌生物膜是延迟和阻碍伤口愈合的重要因素,医护人员处理难愈性伤口的主要目标就是破坏和去除细菌生物膜并防止其再次形成。
1.3 伤口卫生的提出 已有研究[14,20-21]证实,难愈性伤口中生物膜的存在及其对伤口愈合的影响,为了促进伤口愈合,必须破坏和清除生物膜[22]。与细菌生物膜相关的症状和体征仍然存在争论,但越来越多的人认为,它包括局部伤口感染的隐性和显性体征。此外,有学者提出当生物膜成熟时伤口表面会形成一种黏滑的膜,但还存在争议。人们普遍认为仅靠肉眼不能明确诊断细菌生物膜,需要通过分子生物学技术和显微镜确诊,但许多医疗机构和医护人员都没有条件使用这些技术[14,23]。因此专家小组建议,应该把所有难愈性伤口都当作含有生物膜来处理[14-15,24]。基于证据和伤口实践的现状,亟须一个系统的、科学的伤口管理方法来管理难愈性伤口,在此基础上,伤口卫生的概念被提出[25]。伤口卫生国际专家共识建议,为了促进伤口愈合,必须及早管理生物膜,其管理策略包括:清洗(伤口及伤口周围皮肤)、清创(如有必要,可进行早期积极清创)、边缘重塑、敷料覆盖。以上步骤有时需要联合使用,伤口卫生策略的实施可以为伤口的愈合创造一个理想的环境。
1.4 伤口卫生策略 卫生是一个基本的、长期被人们接受的概念,卫生策略的实施从根本上改善了人类的健康状况,如手部卫生和外科无菌技术。将伤口卫生与TIMERS 原则[组织(tissue,T)、炎症(inflammation,I),湿度(moisture,M)、边缘(edge,E),再生/修复(regeneration/repair,R)、社会因素(social factors,S)]结合使用,有助于将BBWC 确立为最佳伤口护理策略[20]。伤口卫生可以应用于所有的伤口,除了难愈性伤口外,还包括急性伤口、术后伤口等,其核心原则是尽可能地减少和清除伤口中所有不需要的物质(例如生物膜、失活组织、异物),处理残留生物膜并防止其再次形成,促进伤口愈合。像所有形式的卫生一样,伤口卫生需要反复多次进行,在每次评估和换药时都应对伤口进行清洗、清创、边缘重塑和敷料覆盖。见表1。
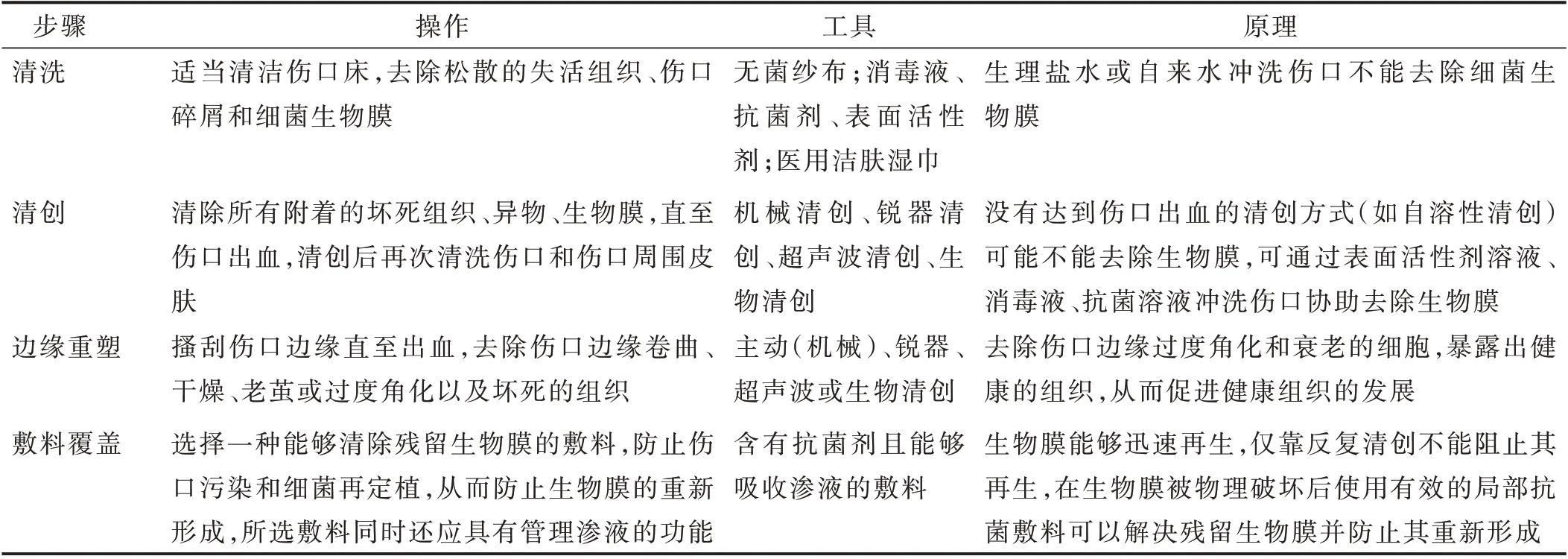
表1 伤口卫生策略
2 伤口卫生第1 步:清洗
清洗伤口通过去除松散的物质、多余的渗出物和碎屑来帮助实现伤口卫生的目标,它为生物膜的破坏、清除残留生物膜和防止生物膜再形成奠定了基础。由于伤口床和伤口周围皮肤都可能含有生物膜,所以这两个区域都必须清洗。清洗时应该使用病人所能忍受的最大力度,每次换药时和清创后都应该进行这一步骤,基于临床评估选择清洗溶液和清洗方法。
2.1 清洗伤口和皮肤 清洗伤口床和伤口周围皮肤是伤口护理的基础,通过去除肉眼可见及不可见的多余物质,有利于形成伤口愈合所需要的平衡环境[20]。伤口周围皮肤中可能含有由脂质、角化细胞碎片、皮脂和汗液组成的碎屑,这些碎屑中含有少量的电解质、乳酸、尿素和氨,为微生物的增殖和生物膜的形成创造了一个理想的环境。
2.2 清洗溶液的选择 常规使用生理盐水或自来水冲洗伤口并不能去除生物膜,因此,临床上常使用表面活性剂来清洗伤口和皮肤以去除异物、生物碎片和生物膜。Malone 等[26]的研究显示,用含有表面活性剂的伤口清洗溶液或凝胶将松散的、失去活力的或坏死组织覆盖10~15 min,只需用无菌纱布轻轻清洗就可以将其去除。然而,与表面活性剂去除细菌生物膜能力相关的证据等级较低,并且主要在体外。该共识建议,使用含有表面活性剂的抗菌剂或pH 平衡的溶液清洗伤口床和伤口周围皮肤,并将其作为伤口卫生的一部分。不推荐使用高细胞毒性溶液,如含有聚维酮碘和过氧化氢的溶液。常用的伤口及伤口周围皮肤清洗溶液见表2。

表2 常用伤口清洗溶液
2.3 清洗技巧 清洗范围应该包括距离伤口边缘10~20 cm 的皮肤,或者被敷料或器械(如石膏、加压绷带)覆盖的区域,以较大的范围为准。腿部伤口,可以考虑多清洗一个关节。如果是糖尿病足部溃疡,可以清洗整个足部;如果是下肢静脉性溃疡,可以清洗到膝部。清洗伤口时要采取相应措施避免环境以及医务人员污染伤口,如使用专用设备收集伤口清洗溶液;避免重复使用清洗纱布;使用不同纱布清洗伤口和周围皮肤,以免交叉感染;避免纱布污染伤口清洗溶液等。
3 伤口卫生第2 步:清创
清创是去除生物膜的一个主要步骤,也是伤口卫生策略的重要组成部分,应用于所有难愈性伤口的护理中。清创的目的是去除和减少伤口中所有不需要的物质,包括生物膜、坏死组织、异物、碎片、残留的敷料纤维、过多的分泌物、过度角化的组织等,清创过程中部分健康组织也可能会被去除。
3.1 主动清创的重要性 主动清创是伤口卫生策略不可或缺的一部分,可以帮助没有肉芽组织覆盖的伤口逐渐愈合。清创方法应根据对伤口床、伤口周围皮肤以及病人疼痛耐受水平的评估来选择。结合表面活性剂或抗菌溶液的机械清创是分解和清除生物膜的有效方法,如使用纱布结合含表面活性物质的伤口清洗液进行清创,可以有效增强清洗效果,从而破坏和清除生物膜。当伤口或病人情况不允许物理清创时,可以选择上述方法清除伤口中不需要的物质,从而为组织生长提供一个健康的环境。根据创面床准备的原则,清创可净化创面床并移除生物膜,从而为伤口敷料的应用做好准备。
3.2 伤口的疼痛管理 疼痛不应该成为阻碍清创实施的障碍,在实施清创时要注意管理病人的疼痛,必要时使用局部麻醉剂,如利多卡因复合凝胶或乳膏;使用表面活性剂帮助碎屑组织分散,使之更容易清除,从而减轻疼痛;将清洗溶液加温至37 ℃左右有助于缓解疼痛[27-28]。
3.3 首次清创方法的选择 常用的清创方法[29]有外科手术清创、锐器清创(手术刀/剪刀/刮匙/镊子)、蛆虫清创(生物外科清创)、超声波清创、机械清创,在首次清创时,需针对伤口和伤口周围皮肤情况选择合适的清创方法暴露整个伤口情况,从而帮助医护人员对伤口进行评估,清创方法应结合整体评估和指南推荐来选择。
3.4 清创的实用技巧 通过对4 年内超过15.4 万例病人的分析发现,经常反复清创的难愈性伤口愈合率几乎是不经常清创伤口愈合率的2 倍,反复多次的清创能够缩短所有类型伤口的愈合时间。因此,共识建议在每次处理伤口时都应该常规地实施伤口卫生策略,并将清创作为难愈性伤口护理的常规操作。清创前,应使用抗菌剂或pH 平衡的表面活性剂溶液清洗伤口;清创后,使用消毒液冲洗伤口和伤口周围皮肤,避免微生物的污染并杀灭细菌。如果要进行分泌物培养,需在使用消毒液之前采集标本。专家小组提出,在考虑对四肢灌注不良、自身免疫性疾病(如坏疽脓皮病)病人或正在接受抗凝治疗的病人、对疼痛敏感或无法有效止痛的病人进行清创前应由专家对伤口进行专业的评估,谨慎处理。
4 伤口卫生第3 步:边缘重塑
在全层伤口中,促进上皮化的原发细胞位于伤口边缘和毛囊,而生物膜在伤口边缘最为活跃,它会使细胞失去分裂和生长的能力,促进细胞衰老,从而阻碍新生组织的生长。因此,伤口边缘重塑是伤口卫生的重要组成部分,是在病人能够耐受并且同意的情况下,使用锐器、软清创垫或纱布搔刮伤口边缘直至出血。重塑伤口边缘通常不会对组织造成太大风险,因为组织会自然再生,这也是伤口愈合过程的一部分,并且这种搔刮会刺激生长因子的表达,从而促进组织生长和上皮化。伤口周围皮肤(特别是失活组织中)的生物量会影响伤口中的生物量[30-31]。Randy 通过聚合酶链式反应(PCR)技术,在伤口边缘的组织样本中鉴定出比伤口中心更多的细菌细胞[32]。重塑伤口边缘可以移除失活组织,从而去除生物膜,促进伤口愈合。在进行伤口边缘重塑时,可以通过想象“悬崖”和“海滩”来考虑在伤口边缘需要去除多少组织。低洼的海滩只需要一些刮擦来使其光滑,而悬崖则需要一些修剪才能使其变得光滑。
5 伤口卫生第4 步:敷料覆盖
在完成伤口及其周围皮肤的清洗、清创和边缘重塑后,就有机会处理残留生物膜并防止其重新形成,为了更彻底地处理残留生物膜并防止其再次形成,可在需要时使用抗菌敷料包扎伤口[33]。
5.1 皮肤准备 在包扎伤口前,皮肤应保持清洁、干燥,评估是否需要采取措施保护伤口周围皮肤,如使用润肤霜或护肤脂等,但要注意使用需要粘贴的敷料时,要留出时间让皮肤吸收润肤霜以免影响敷料粘贴效果。
5.2 抗菌敷料的选择 伤口卫生的前几个阶段清除了伤口愈合的障碍,能够帮助抗菌敷料发挥最大的效果。抗菌敷料中所含的抗菌剂可以杀死生物膜内的生物,帮助破坏生物膜并防止其重新形成,在伤口卫生中发挥重要作用。选择抗菌敷料时,不仅要考虑其抗生物膜的特性,还要考虑其对渗液的吸收能力。选择敷料前,应对病人和伤口情况进行综合评估,重点评估渗液量的多少,如渗液量过多,可能会促进生物膜的扩散,影响细胞增殖和伤口愈合。因此,选择的敷料要能够满足病人以及创面局部对敷料的需求。此外,还应该根据敷料的性能和病人的经济情况来决定。
5.3 加强伤口评估,适时更换敷料 尽管伤口卫生策略适用于所有类型的伤口,但并不是所有伤口都需要进行激进的清创、边缘重塑和局部抗菌敷料使用,应采取循序渐进的方法确保抗菌敷料只在需要时使用,以提高伤口管理的成本效益。可以使用标准化评估工具2~4 周进行1 次伤口评估,评估伤口局部情况和敷料的使用效果,观察伤口愈合情况,适时更换为非抗菌的敷料。如评估发现伤口情况未见好转,需考虑是否要更换敷料[4]。如果对伤口进行评估后确定病人不再需要使用抗菌敷料,则只需进行伤口卫生的其他3 个步骤,并在以后每次换药重复进行,直到伤口完全愈合。
6 伤口卫生的实施
所有伤口都应实施伤口卫生,特别是难愈性伤口。在首次接诊伤口时就应对其进行全面的评估,以明确伤口的病因和并发症,然后在每次更换敷料时实施伤口卫生策略,直到完全愈合。只要选择的方法正确且能满足伤口和病人的需要,无论是伤口专家还是全科医生、医务人员还是非医务人员,都可以实施伤口卫生。
6.1 伤口卫生实施步骤 ①对病人、伤口、环境进行整体评估;②操作前与操作过程中对病人进行疼痛管理;③清洗伤口周围皮肤;④清洗伤口床;⑤根据当地的政策、伤口情况、经病人允许后选择适当的方式进行清创;⑥清创后再次清洗伤口及周围皮肤;⑦重塑伤口边缘;⑧选择合适的敷料;⑨包扎伤口。
6.2 实施伤口卫生的益处 实施伤口卫生策略能够降低伤口感染率和慢性炎症率,加快伤口愈合,还可以降低抗生素使用率,以及一些需要耗费大量医疗资源情况的发生,如截肢。除了增加卫生资源投入和降低用于伤口护理费用外,伤口卫生还可以减轻伤口对病人的经济、心理和社会方面的影响。最后,伤口卫生的护理新策略还为实现真正整体的、以人为中心的伤口护理目标提供了可能。
7 小结
细菌生物膜是导致伤口难以愈合的主要因素,伤口卫生策略是一个针对伤口生物膜管理的干预框架,清洗、清创、边缘重塑、敷料覆盖4 个步骤简单易懂,实施伤口卫生可以为伤口愈合创造一个理想的环境,解决细菌生物膜的问题。建议临床医护人员结合具体病人的伤口情况,选择伤口卫生策略中必要的步骤进行伤口护理实践,从而促进难愈性伤口的愈合,改善其预后。

