结肠癌全结肠系膜切除术患者的生存情况及其影响因素分析
姜 永,顾亚奇
结肠癌是发生在结肠部位常见的恶性肿瘤,多发于乙状结肠与直肠交界处,随着人们生活水平的提高,高脂肪及低纤维饮食的过量摄取,使结肠癌的发生率逐年递增。目前认为遗传因素与结肠癌的发病有一定的相关性,家族性多发肠息肉瘤发生癌变的概率更高,有结肠息肉患者的结肠癌发生率是无结肠息肉患者的5倍[1-2]。早期结肠癌患者不会出现任何症状,中期会出现消化不良、腹痛、腹胀、黏血便、黏液便等身体异常情况,结肠癌部位不同,临床表现也不一样[3]。目前临床上治疗结肠癌的主要方法为手术切除,全结肠系膜切除术通过移除整个结肠系膜达到彻底清扫淋巴结,以减少术后复发、提高患者的生存率[4]。既往研究的样本数较少,本文通过探讨288例结肠癌全结肠系膜切除术患者生存状况及预后影响因素,旨在为改善患者预后提供依据。
1 对象与方法
1.1 研究对象 选取2011年1月—2014年12月我院收治的288例结肠癌患者。其中男149例,女139例,平均年龄(69.57±10.68)岁。纳入标准:1)根据美国癌症联合会(AJCC)制定的结肠癌分期标准[5],均为I~III期的患者;2)符合结肠癌病理诊断;3)首次接受全结肠系膜切除术;4)可进行腹腔镜手术治疗;5)自愿参与本研究并签署知情同意书。排除标准:1)患者具有家族遗传多发性息肉、克罗恩病或溃疡性结肠炎;2)患者病理部位出现了远处转移;3)患有结肠穿孔;4)病例资料不全患者。
1.2 治疗方法 术前1天禁食,所有患者行胸部数字化X线摄入影术(DR)、腹部CT扫描,确定病理部位无远处转移,密切关注患者水盐代谢情况并及时进行补液治疗,控制患者基础性疾病。所有患者予以腹腔镜完整结肠系膜切除术,仰卧位,气管插管,全麻,于脐孔上方穿刺,建立10~12 mmHg气腹,结肠肿瘤位于左侧时,充分暴露肠系膜下血管,在腹主动脉夹角和血管投影处将后腹膜分离,入Toldt筋膜,锐性分离,在腹主动脉左侧逐渐分离生殖血管、左输尿管、肾前脂肪,结扎血管根部、左结肠血管分叉处,在腹主动脉左侧分离左结肠系膜,至中结肠动脉左侧,结扎中结肠动脉左分支,分离降结肠旁沟处后腹膜直至脾曲及左侧大网膜,切除横结肠系膜左半部分,在左大脾曲处汇,并左腹部取小切口提出肠管,清除肿瘤远近端结肠与系膜标本。切除后行肠吻合,缝合切口。结肠肿瘤位于右侧时,在肠系膜血管及回结肠血管交界处下方分离结肠系膜,入Toldt间隙,分离肠系膜上静脉表面腹膜、回结肠血管、右结肠血管及中结肠血管右支,清扫淋巴脂肪组织,根部结扎;锐性分离壁层筋膜、结肠脏、十二指肠、显露胰头、生殖血管及右侧输尿管,沿胃网膜血管弓处切除大网膜,分离横结肠系膜、肝曲、升结肠,避开回盲部,贯通内侧回肠,游离远端回肠10 cm,右腹部取下切口,提出肠管,切除结肠与系膜标本。所有患者术毕对腹腔进行冲洗。
1.3 观察指标 收集患者年龄、体质量指数(BMI)、肿瘤位置、分期、分化程度和大小等临床资料。通过电话及门诊方式进行5年随访,统计患者5年生存率、不良反应、复发率及远处转移情况。采用癌症患者生命质量测评表(FACT-G)评定患者手术前后的生活质量,其总分越高表明生活质量越好[6];采用汉密尔顿焦虑测评表(HAMA)及汉密尔顿抑郁量表(HAMD)测定患者术前术后的情绪状况,0分:无症状; 1分:轻;2分:中等;3分:重;4分:极重,总分越高表明患者的焦虑或抑郁情况越严重[7]。采用Dukes分期评价远处转移情况,A期:癌仅限于肠壁内;B期:穿透肠壁但无淋巴结转移;C期:穿透肠壁且有淋巴结转移;采用Guillou结肠癌手术质量分级标准进行切除平面分级,优:结肠系膜层面;良:结肠系膜内层面;差:固有肌层面[8]。
1.4 统计学方法 采用SPSS18.0统计软件处理数据。计量资料比较采用t检验,计数资料比较采用卡方检验,采用Kaplan-Meier描述生存情况,采用Cox风险比例模型行多因素分析。P<0.05为差异有统计学意义。
2 结果
2.1 手术前后患者生活质量及负面情绪评价 患者术前FACY-G评分均低于术后30 d及术后90 d,术前患者HAMA及HAMD评分均高于术后30 d及术后90 d,差异有统计学意义(P<0.05),见表1。
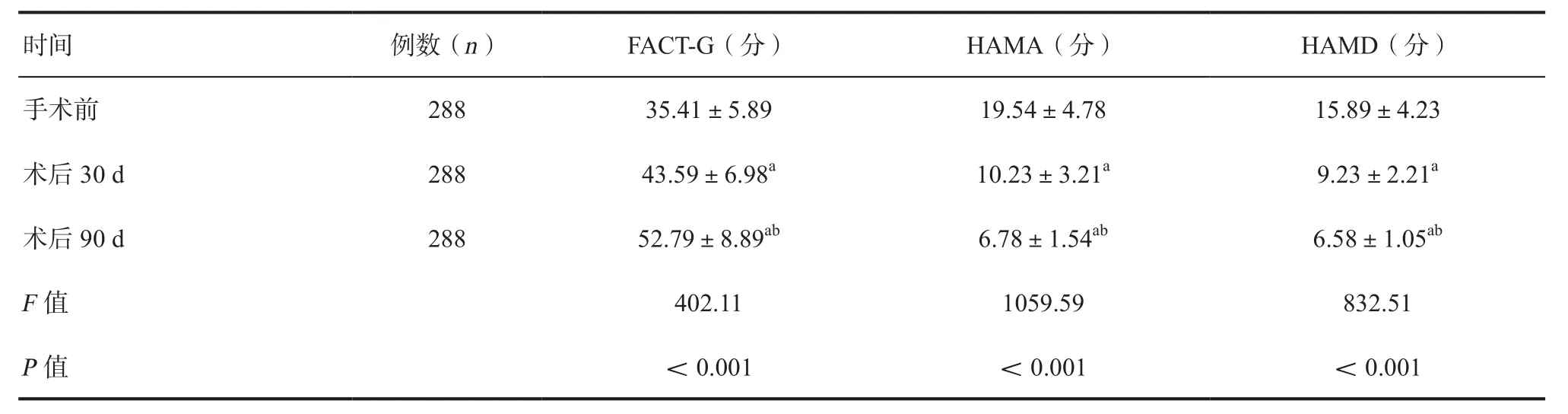
表1 手术前后所有患者生活质量及负面情绪评价
2.2 术后5年内的生存情况 288例患者中失访17例,随访率94.09%(271/288)。271例患者中5年内复发41例,复发率为15.13%,5年内死亡45例,死亡率为16.61%,结肠癌患者经全结肠系膜切除术治疗后5年总生存率(OS)、无进展生存率(PFS)为75.00%、64.75%,见图1、图2。
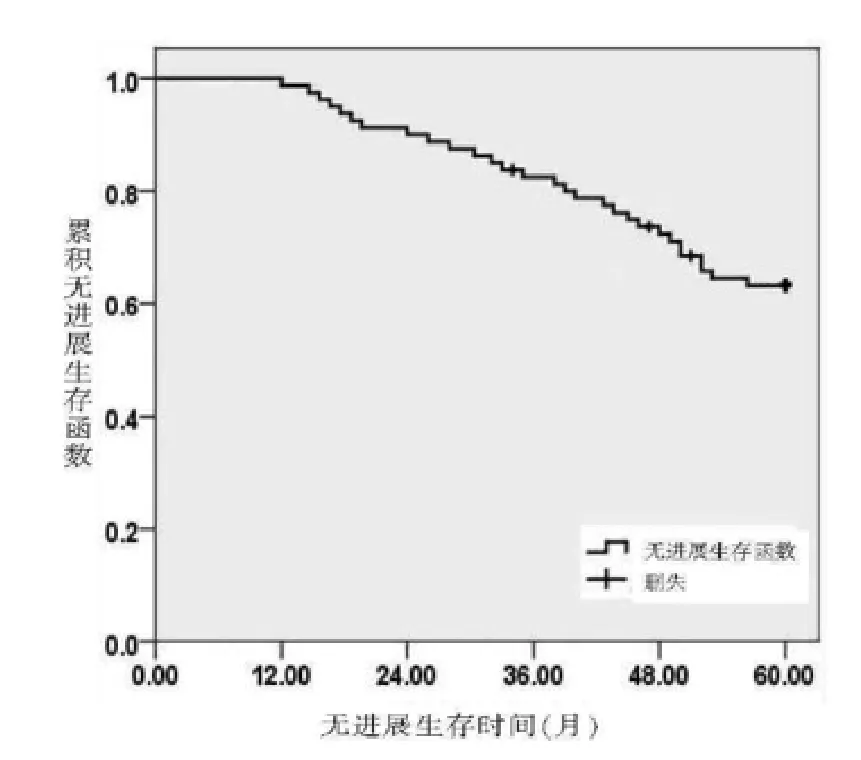
图1 完整结肠系膜切除术后5年无进展生存曲线
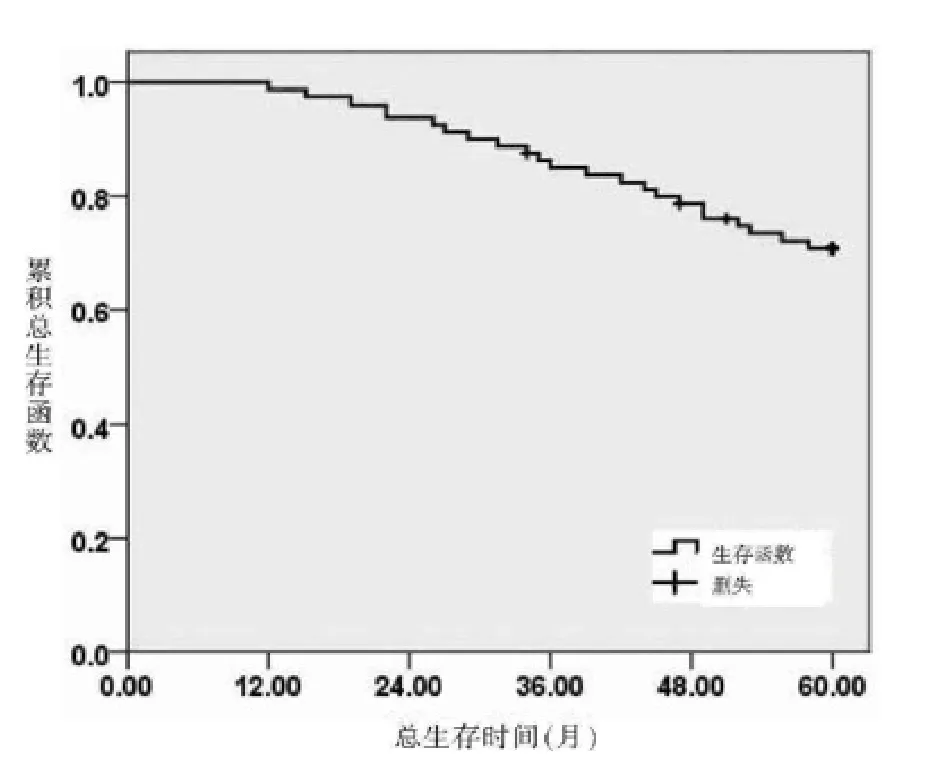
图2 完整结肠系膜切除术后5年总生存曲线
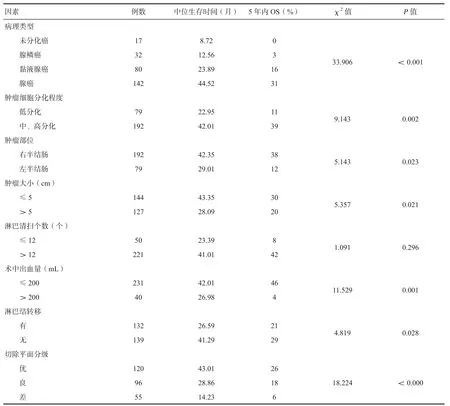
2.3 结肠癌患者预后的单因素分析 年龄、Dukes分期、病理类型、肿瘤细胞分化程度、肿瘤部位(左半结肠)、肿瘤大小(>5cm)、淋巴清扫个数(>12个)、术中出血量(>200mL)、有淋巴结转移、切除平面分级差为结肠癌患者的预后危险因素(P<0.05),见表2。
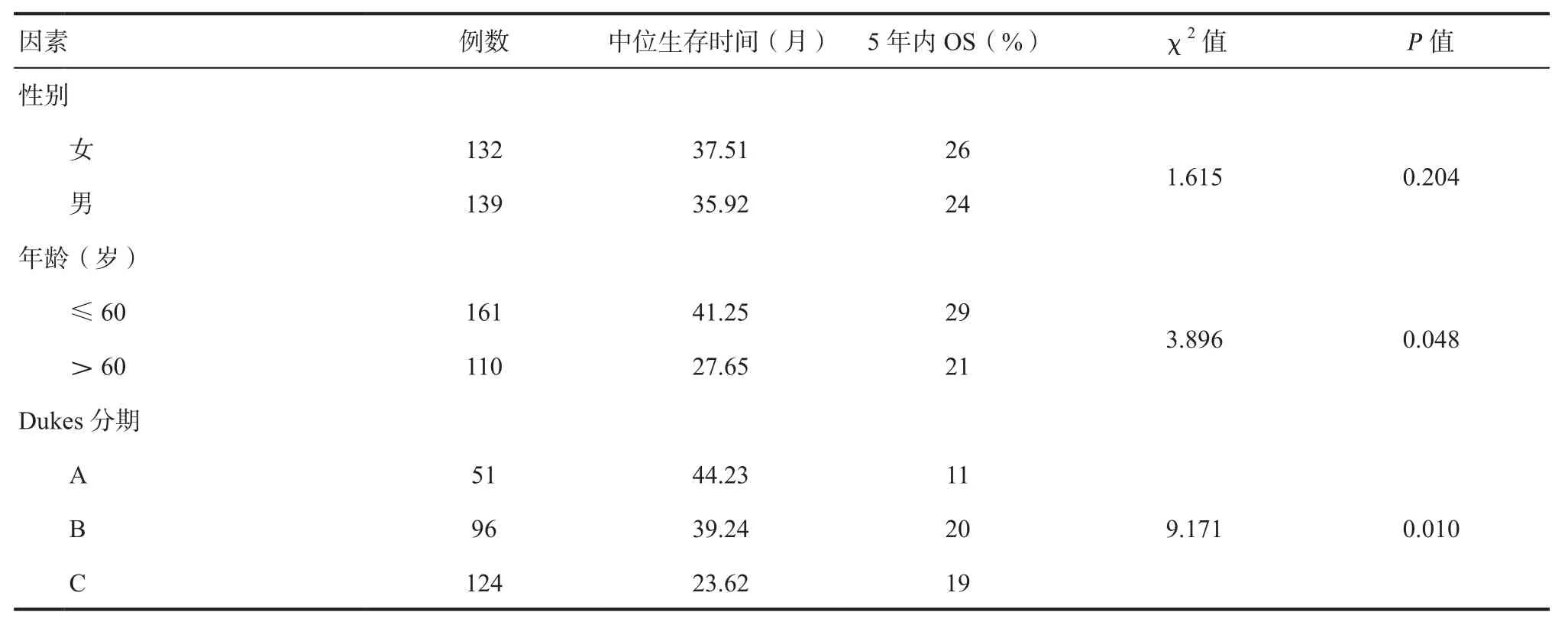
表2 影响结肠癌患者预后的单因素分析
2.4 影响结肠癌患者预后的多因素Cox回归分析将单因素分析中有意义的指标进行Cox风险比例模型多因素分析,结果显示,Dukes分期为C期、病理类型为未分化及腺鳞癌、肿瘤细胞高分化程度、肿瘤位于左半结肠、肿瘤大于5 cm、术中出血量大于200 mL、有淋巴结转移均为结肠癌患者预后的危险因素(P<0.05),见表3。
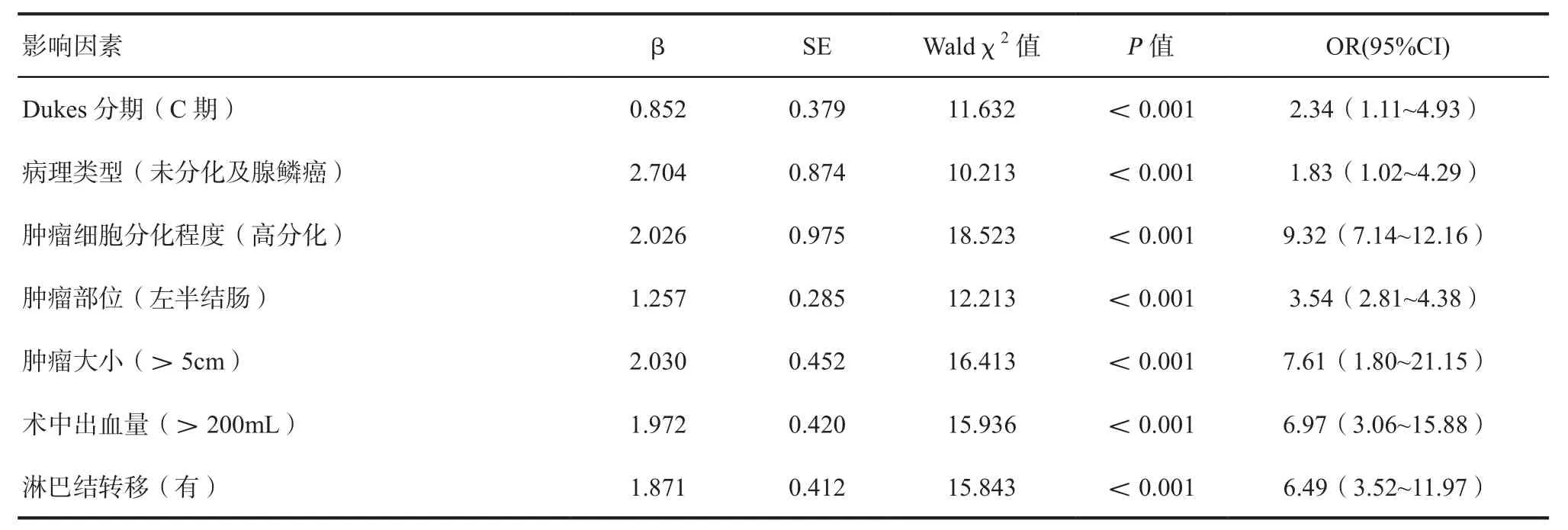
表3 影响结肠癌患者预后的多因素Cox回归分析
3 讨论
结肠癌是最为常见的恶性肿瘤之一,据统计全球范围内每年有超过100万被诊断为结肠炎,其中有将近一半死于该疾病。临床上对于结肠癌常见的治疗方法为手术治疗,但结肠毗邻较多结构复杂的器脏,且结肠肠壁较薄,为储便器官,繁殖了大量的细菌,具有不同程度的血液循环障碍,影响术后康复情况[9-10]。在结肠癌手术中视野较差及手术层面模糊导致术后效果较差,淋巴结清除及病灶切除过程中易出现血管裸化不足,导致系膜清除残留,全结膜系膜切除术则避免了以上不足,其于后肠脏层、壁层筋膜间的无血管胚胎性解剖间隙入路,经乙状结肠、降结肠至系膜根部[11]。全结膜系膜切除术在腹腔镜的辅助下,视野清晰、准确辨认解剖组织结构以避免牵拉周围脏器,减少术中出血并有效提高淋巴结清除效果,减少术后并发症以达到有效改善预后[12-13]。本研究在既往研究的基础上扩大了样本数量,对288例结肠癌全结肠系膜切除术患者进行了5年的随访,以降低因样本数较少导致研究结果出现较大的误差。
Dukes分期是评价结肠癌患者术后预后的重要指标,本研究显示,Dukes分期是影响结肠癌患者预后独立危险因素(OR=2.34),且A、B期患者术后5年总生存率高于C组。肿瘤的大小、病理类型及分化程度均影响了手术分离平面,本次研究表明淋巴结转移是影响结肠癌患者预后危险因素(OR=6.49),据学者研究,肿瘤患者死亡主要是因为出现了远处转移,而淋巴结转移则是发生远处转移的主要方式之一[14]。结肠癌全结肠系膜切除术中清扫的淋巴结数量对患者的术后产生一定的影响,其可增加淋巴结清扫数目,改善预后降低复发率。研究报道,左右半结肠癌为两种不同的器官,来自不同的胚胎组织,存在着不同的病理组织,且右半结肠癌症者5年生存率显著优于左半结肠癌[15]。通过本研究数据表明,右半结肠癌患者5年的总生存率均显著优于左半结肠癌患者,通过Cox模型分析发现,肿瘤部位为患者预后独立危险因素(OR=3.54)。术中出血,大量出血聚集在腹膜、使腹膜表面与血液直接接触,血管外的有形成分被激活后将出现有利于肿瘤细胞复发的因子,血液将术中切除的肿瘤细胞转移。本研究中显示,术中出血量≤200mL者生存率高于术中出血量>200mL者,且Cox风险比例模型行多因素分析结果显示术中出血量为结肠癌患者预后的危险因素(OR=6.97)。
综上所述,全结肠系膜切除术治疗结肠癌患者5年内生存率为75.00%,Dukes分期、病理类型、肿瘤细胞分化程度、肿瘤部位、肿瘤大小、术中出血量、淋巴结转移均为结肠癌患者预后危险因素。

