益气养阴通络方治疗糖尿病肾病Ⅲ~Ⅳ期气阴两虚血瘀证患者的疗效观察
唐晨拳,周恩超
(南京中医药大学附属医院 肾病科,江苏 南京,210029)
糖尿病肾病(DN)是糖尿病引起的肾脏损害,是糖尿病的常见并发症之一,也是导致终末期肾病的重要原发病之一[1-2]。研究[3]表明,DN的发病是多因素共同作用的结果,包含了复杂的病理生理过程,其中微炎症状态是导致发病的重要机制。目前,西医治疗DN多以控制血压及血糖、降脂、饮食宣教及对症处理为主,但治疗费用昂贵,并不能完全缓解疾病的进展。本研究探讨益气养阴通络方治疗DN的效果,现报告如下。
1 资料与方法
1.1 一般资料
选取2017年6月—2019年6月就诊于本院门诊及住院部的DN Ⅲ~Ⅳ期患者80例,随机分为对照组和观察组,每组40例。对照组男21例,女19例; 年龄38~73岁,平均(55.90±8.40)岁; 糖尿病病程10~28年,平均(16.90±4.30)年。观察组男20例,女20例; 年龄40~75岁,平均(57.20±7.90)岁; 糖尿病病程11~27年,平均(18.00±4.20)年。2组患者年龄、性别、病程等一般资料比较,差异无统计学意义(P>0.05),具有可比性。纳入标准: ① 西医诊断符合DN标准者[4]; 糖尿病病史5年或以上,伴或不伴糖尿病视网膜病变; 6个月内连续2次尿微量白蛋白与肌酐比值(ACR)>30.0 mg/g或尿白蛋白排泄率>20.0 μg/min,或24 h尿微量白蛋白>30.0 mg,或24 h尿蛋白定量>0.5 g。② DN分期[5]: Ⅲ期是指尿白蛋白排泄率为20.0~200.0 μg/min或24 h为30.0~300.0 mg,以持续性微白蛋白尿为标志; Ⅳ期是指尿白蛋白排泄率>200.0 μg/min或24 h>300.0 mg。③ 中医诊断标准及证候标准符合《糖尿病肾病诊断、辨证分型及疗效诊断标准》[6]中气阴两虚血瘀证表现者,以倦怠乏力、腰膝酸软、肢体麻痛、胸痹心痛,舌淡红、少苔或花剥,舌下青筋显露或有瘀斑,脉细数或细涩为主症。④ 患者收缩压、舒张压分别控制在140.0、90.0 mmHg以下,空腹血糖控制在7.0 mmol/L以下,餐后血糖控制在11.0 mmol/L以下。⑤ 年龄18~75岁者。排除标准: ① 合并糖尿病急性并发症者; ② 合并严重心、脑、肝、血液系统疾病者; ③ 合并其他原发性疾病引起的蛋白尿者; ④ 妊娠、哺乳期妇女; ⑤ 不能配合治疗或不能按时随访者; ⑥ 合并其他原因引起的肾损害及肾功能异常者。
1.2 方法
所有患者先接受2周的洗脱期治疗,暂停血管紧张素转换酶抑制剂(ACEI)与血管紧张素Ⅱ受体拮抗剂(ARB)类药物。首选钙通道阻滞剂(CCB)类降压药,另配合β受体阻滞剂和/或利尿剂,尽量使患者入组血压控制在理想水平。基础治疗: DN健康宣教,指导患者采取糖尿病优质低蛋白饮食方案,配合适当运动,降糖方案为甘精胰岛素皮下注射、口服瑞格列奈或阿卡波糖控制血糖,空腹血糖控制在7.0 mmol/L以下,餐后血糖控制在11.0 mmol/L以下。在此基础上,对照组加用贝那普利(北京诺华制药,国药准字H20000292)治疗,10 mg/次,1次/d。观察组采用益气养阴通络方治疗,方剂组成: 生黄芪30 g,太子参20 g,炒白术20 g,生地20 g,山茱萸20 g,丹参10 g,川芎10 g,水蛭10 g,地龙10 g,蝉衣5 g,当归10 g,桃仁10 g,苏叶10 g,泽兰20 g,益母草20 g,生甘草6 g。上述诸药水煎煮2次,混合后取300 mL药汁,嘱患者分早晚2次服用,1剂/d,疗程12周。
1.3 评价指标
① 观察治疗前后患者中医证候积分变化,包括倦怠乏力、心悸气短、头晕耳鸣等症状,按照严重程度(无症状、轻、中、重)分为4级,以0、2、4、6计分。② 疗效标准参照《中药新药临床原则(试行)》[6],分为显效、有效、稳定、无效,以显效及有效计算总有效率。③ 观察2组治疗前后的24 h尿蛋白定量、尿微量白蛋白、尿肌酐、ACR、血清肌酐、尿素氮水平。④ 比较2组C反应蛋白(CRP)、肿瘤坏死因子-α(TNF-α)水平。
1.4 统计学分析
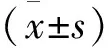
2 结 果
2.1 2组中医证候积分比较
治疗前,观察组中医证候积分为(20.10±4.00)分,对照组为(19.60±6.30)分,差异无统计学差异(P>0.05); 治疗后,观察组中医证候积分为(11.90±2.30)分,对照组为(16.70±6.30)分,差异有统计学差异(P<0.05)。
2.2 2组疗效比较
观察组显效19例,有效14例,稳定5例,无效2例,总有效率为82.50%; 对照组显效5例,有效11例,稳定14例,无效10例,总有效率为40.00%。观察组总有效率高于对照组,差异有统计学意义(P<0.05)。
2.3 2组24 h蛋白尿定量、肾功能水平比较
治疗前,2组24 h蛋白尿定量、肾功能水平比较,差异无统计学意义(P>0.05); 治疗后,2组24 h尿蛋白定量、尿微量白蛋白、ACR、血清肌酐、尿素氮水平均较治疗前下降,且观察组上述指标水平均低于对照组,差异有统计学意义(P<0.05)。见表1。
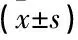
表1 2组治疗前后24 h蛋白尿定量、肾功能水平比较
2.4 2组炎症因子水平比较
治疗前,2组CRP、TNF-α水平比较,差异无统计学意义(P>0.05); 治疗后,2组CRP、TNF-α均较治疗前下降,且观察组低于对照组,差异有统计学意义(P<0.05)。见表2。2组治疗过程中均未出现明显不良反应。
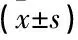
表2 2组治疗前后炎症因子水平比较
3 讨 论
DN的发病机制复杂,目前研究[7]认为是代谢、氧化应激和炎症、胰岛素抵抗、细胞因子及遗传等多重因素共同作用的结果。近年来,研究[8]表明免疫炎症机制在DN发生、发展中起着重要的作用,并认为DN是一种炎症性疾病。研究[9]证明,炎症是导致DN肾脏纤维化进展的重要原因。在细胞核分子水平上,炎症是DN发病的一个重要病理生理机制,传统炎症表现为红、肿、热、痛等感染征象,而DN的炎症则是低水平、持续的状态,更符合“微炎症”的定义[10]。白细胞介素、TNF-α等细胞因子及CRP等急性时相反应蛋白的持续存在也可导致机体处于轻微炎症缓慢发生和持续存在的状态。研究[11]表明,CRP作为一种非特异性急性期反应蛋白,在急慢性炎症以及DN患者中均明显升高。糖尿病动物模型的实验研究[12]显示,DN模型小鼠血清中TNF-α明显升高,且升高程度与肾脏损伤程度呈正相关,小鼠肾脏病理结果显示肾小球TNF-α增高,TNF-α对肾脏的损伤作用主要表现在直接杀伤肾脏细胞,诱发细胞凋亡和坏死等,并可减少肾脏血流量,导致肾小球滤过率下降,最终导致肾功能丧失。
中医学将DN归为“消渴”“水肿”“关格”“尿浊”“肾劳”等范畴,认为糖尿病后期极易发为水肿,极有可能就是DN。中医学在治疗DN方面具有丰富的经验,研究[13-15]认为DN早期即开始积极应用中医药治疗,可减慢甚至逆转DN进展,对一些已经发展为慢性肾功能不全的患者,虽然难以逆转病程,但可以改善患者的临床症状和肾脏实验室结果,延缓疾病进展,提高生活质量。DN初期为正虚邪实之候,阴亏兼有湿热及瘀血,故立法以益气养阴、活血化瘀通络为主。益气养阴通络方以生黄芪为君药,行益气之功; 臣药为太子参、炒白术,可健脾养阴; 生地、山茱萸滋补肾阴,又兼用丹参、川芎、桃仁活血化瘀之功,水蛭、地龙走窜破瘀通络之功,蝉衣清轻凉散之力,再加益母草、泽兰活血利水消肿,苏叶理气和中、芳香化湿,甘草调和诸药,全方共奏益气养阴、活血化瘀通络之效。现代药理研究[16-19]显示,黄芪可降低DN患者TNF-α水平,减少蛋白尿,改善微炎症状态,保护肾脏,还能通过抗氧化、改善血小板功能及糖代谢改善DN。水蛭具有拮抗类炎性介质的作用,可清除免疫复合物,减轻肾小球硬化和系膜增生,减少蛋白尿,保护肾功能[20-21]。
综上所述,益气养阴通络方可显著改善DN患者的症状、体征,减少蛋白尿,改善肾功能,延缓DN进展,且无明显不良反应。

