自适应平衡康复训练装置对脑卒中后平衡功能障碍的影响
崔向红 唐迪 田伟 胡大维 邓璐 王冬 李月
脑卒中在我国发病率逐年上升,致残率较高,50%~70%患者遗留运动、感觉、认知等功能障碍,影响患者回归社会、工作和家庭[1]。研究表明,在各类功能障碍中,平衡功能障碍居于首位,严重影响患者功能恢复,甚至引起跌倒风险[2]。改善平衡功能,是脑卒中康复训练中的重要内容,也是患者能够站立与行走的先决条件[3]。联勤保障部队大连康复疗养中心与大连理工大学合作,共同研发自适应平衡康复训练装置,用于脑卒中平衡功能障碍的康复训练。本研究拟通过该装置,探讨其改善脑卒中患者平衡功能障碍,提高下肢运动功能的作用。
1 资料与方法
1.1 一般资料 选取2019年4月至2020年5月在联勤保障部队大连康复疗养中心接受康复治疗的脑卒中患者。纳入标准:符合1995年中华医学会第四次全国脑血管病学术会议通过的脑出血、脑梗死诊断标准[4],同时有影像学资料;年龄<70岁;为脑卒中初次发病,或者既往虽有发作,但无功能障碍;可维持站位30 min或支撑下维持站位30 min。排除标准:生命体征不稳定,或出现病情恶化;合并较严重的心、肺、肝、肾等疾病,或有较严重出血倾向等;存在明显认知障碍。共入选患者42例,采用随机数字表将患者分为对照组及实验组,各21例。两组一般情况比较,差异无统计学意义(P>0.05,见表1)。
表1 两组患者基本情况比较[n,(±s)]
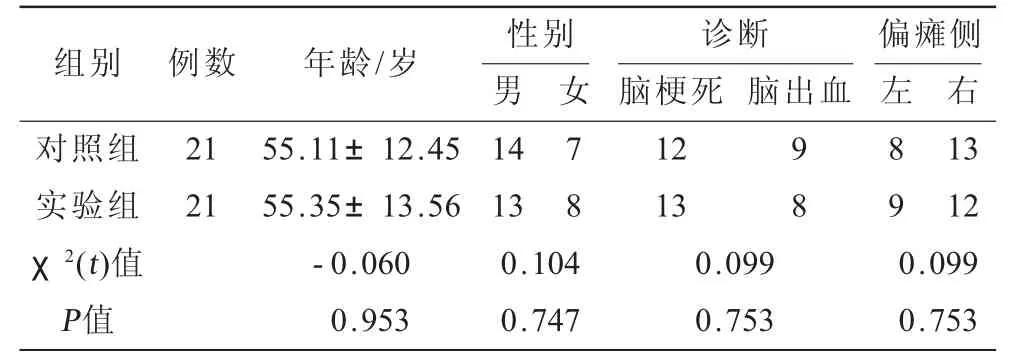
表1 两组患者基本情况比较[n,(±s)]
?
1.2 治疗方法 两组患者均进行常规康复治疗,包括:运动疗法、作业疗法、中医理疗、高压氧、药物等。对照组接受常规康复治疗,同时给予自行研发的自适应平衡康复训练装置,进行平衡功能训练。训练时,患者站立于活动踏板上,采用立姿训练,头颈胸腰及双下肢直立,双臂自然下垂。静态平衡训练时,患侧紧贴装置机械臂档板,嘱患者尽可能调整身体直立;自动态平衡训练时,机械臂后移,患者根据声音及动画指示,向支持臂倾倒靠于档板上,嘱患者尽可能调整身体直立;他动态平衡训练,破坏臂运行将患者推倒靠于机械臂上,而后患者重复完成自动态平衡训练程序。装置可根据患者平衡状态,启动机械臂给予自适应辅助支持,协助完成直立。平衡训练20 min/次,2次/d,共治疗3个月。
1.3 评定标准 于治疗前(M0)、治疗1个月(M1)、治疗3个月(M3)分别进行平衡功能、下肢运动功能、日常生活活动能力评价。平衡功能采用Berg平衡量表(berg balance scale,BBS),14项内容,总分56分。下肢运动功能采用简化下肢Fugl-Meyer运动功能评定量表(Fugl-Meyer assessment,FMA),共17项,满分34分。日常生活活动能力采用改良Barthel指数(modified Barthel index,MBI),满分为100分。
1.4 统计学方法 采用SPSS 17.0统计软件进行,计量资料采用(±s)表示,组间比较采用独立样本t检验;计数资料以例数表示,组间比较采用χ2检验,P<0.05代表差异具有统计学意义。
2 结果
2.1 两组患者平衡功能评分情况比较 治疗前两组平衡功能BBS评分比较,差异无统计学意义。治疗1个月后,实验组BBS评分较对照组有改善,但差异无统计学意义。治疗3个月后,实验组BBS评分较对照组明显改善,差异有统计学意义,提示治疗3个月后实验组较对照组可以更有效改善平衡功能。见表2。
2.2 两组患者下肢运动功能评分情况比较 在治疗前,实验组与对照组下肢FMA评分比较,差异无统计学意义。治疗1个月后,实验组下肢FMA评分较对照组有改善,但差异无统计学意义。治疗3个月后,实验组下肢FMA评分较对照组明显提高,差异有统计学意义,提示治疗3个月后实验组较对照组下肢功能明显改善。见表3。
2.3 两组患者日常生活活动能力评分情况比较在治疗前,实验组与对照组MBI评分比较,差异无统计学意义。治疗1个月后,实验组MBI评分虽较对照组有改善,但差异无统计学意义。治疗3个月后,实验组MBI评分较对照组明显改善,差异有统计学意义,提示治疗3个月后实验组较对照组日常生活活动能力明显改善。见表4。
表2 两组患者平衡功能评分情况比较(±s) 单位:分
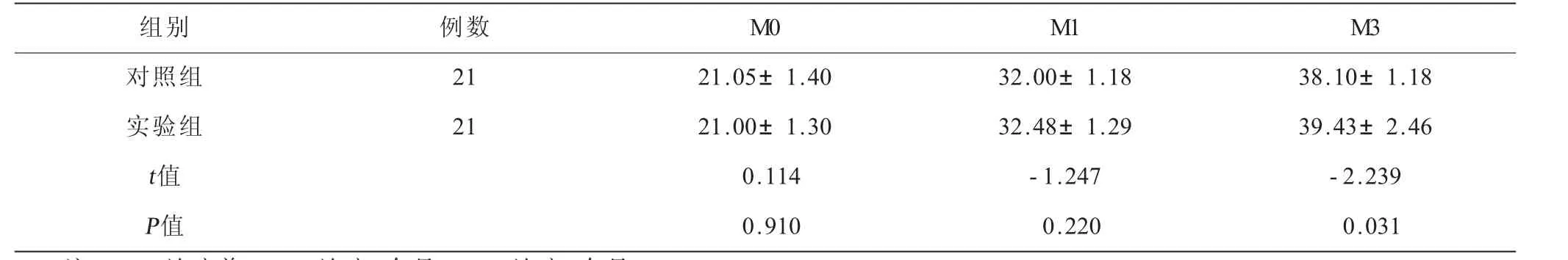
表2 两组患者平衡功能评分情况比较(±s) 单位:分
注:M0=治疗前;M1=治疗1个月;M3=治疗3个月。
?
表3 两组患者下肢运动功能评分情况比较(±s) 单位:分
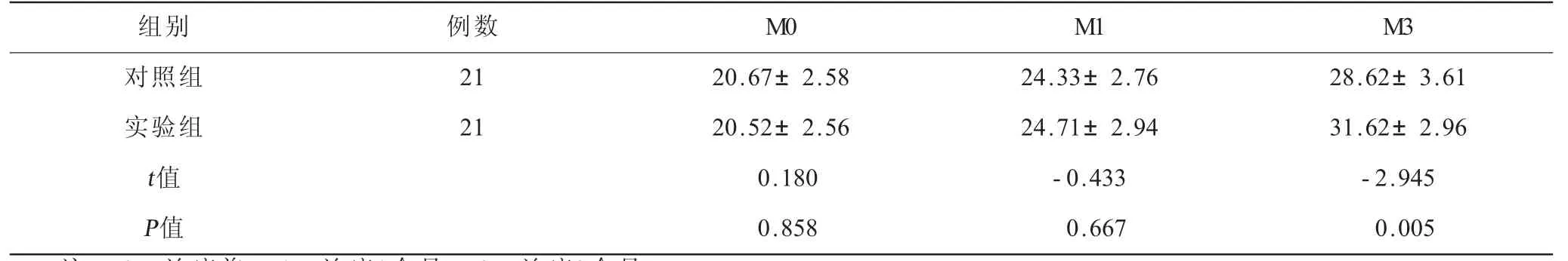
表3 两组患者下肢运动功能评分情况比较(±s) 单位:分
注:M0=治疗前;M1=治疗1个月;M3=治疗3个月。
?
表4 两组患者日常生活活动能力评分情况比较(±s) 单位:分
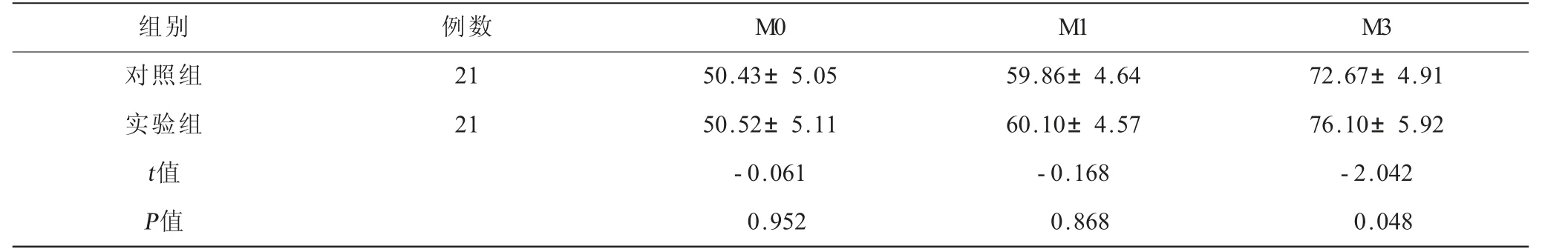
表4 两组患者日常生活活动能力评分情况比较(±s) 单位:分
注:M0=治疗前;M1=治疗1个月;M3=治疗3个月。
?
3 讨论
平衡功能障碍在脑卒中患者中普遍存在,严重影响患者运动功能及日常生活能力[3]。人体维持平衡需要感觉输入、大脑整合、神经支配、肌肉控制等协调配合,脑卒中后,患者运动感觉通路受损,即引起平衡功能障碍[3]。现有平衡训练方法存在诸多缺点:由治疗师与患者一对一进行训练,效率低下;训练方式单一,训练较为枯燥;缺乏不同阶段平衡功能障碍的针对性训练方法[5]。
联勤保障部队大连康复疗养中心与大连理工大学合作,将工业概念“自适应”引入康复医学,已完成自适应牵伸康复装置的研究[6]。此次将自适应与平衡康复训练相结合,提出自适应平衡训练,研制了新型平衡康复训练装置。工业中的自适应,原指系统能够根据外部环境变化,通过智能反馈,调节自身特性,进而使系统能按照最优状态进行工作[7]。本研究所提出的自适应平衡训练,是指根据检测评价,系统根据所获得的患者平衡状态指标,自动动态调整提供合适辅助支持,随状态变化调节康复训练难度,获得最佳康复效果。
本研究发现,治疗3个月后,实验组在平衡功能、下肢运动功能、日常生活活动能力评分方面均优于对照组,说明自适应平衡康复训练装置有效。其机制可能为自适应平衡康复训练装置可根据检测评价,获得的患者平衡状态,自动动态调整,提供合适辅助支持,获得最佳康复效果;设计了多种训练模式,如静态平衡训练、自动态平衡训练、他动态平衡训练,患者可根据自身情况选择不同模式进行训练[8];患者在同一状态下,可按静态- 自动态-他动态逐渐进行练习,也可根据功能障碍,选择相应训练模式进行强化训练,实现闭链康复训练,利于功能及心理的恢复[9];通过多种设计,使难度可变调整,如踏板变成灵活或稳定界面,踏板阻力调整,倾斜位远近影响训练难度,患者通过调整双肢距离、睁闭眼等调整训练难度,实现难度可变调整,循序渐进训练[10];采用多媒体技术手段,设立声音动画提示、摄像及激光定位装置,有利于患者对要求理解判断,准确完成训练,增强训练效果及趣味性[11]。
综上所述,自适应平衡康复训练装置可以明显提高患者平衡功能,提高了训练效率及训练强度,节省人工训练成本,增强了患者的主动积极参与,增加了训练趣味性,有效改善功能,有利于患者重返工作及家庭。

