仰卧与侧卧位髓内钉固定股骨粗隆间骨折的比较△
王照东,官建中,吴 敏,朱仲廉,周平辉,陈笑天,刘亚军,徐 陈
(蚌埠医学院第一附属医院骨科组织移植安徽省重点实验室,安徽蚌埠233000)
随着社会的不断发展进步,人口老龄化趋势日益明显,使得老年髋部骨折发生率逐渐增加。其中粗隆间骨折发生率最高,约占全部骨折的3%~4%,保守治疗1年内死亡率高达20%[1]。多数研究表明,手术在降低死亡率、并发症发生率方面有明显优势,因此手术治疗成为首选治疗方法,旨在重建下肢力线、恢复髋关节功能、早期活动,避免长期卧床导致的肺部感染、压疮等并发症[2]。老年患者较差的手术耐受性,导致了从内固定器械的更新到手术方案的选择重点都在于微创、快速康复。目前临床上针对股骨粗隆间骨折髓内钉固定手术的体位选择尚有一定的争议,部分基层医院因牵引床的缺少而无法开展工作。近年来,侧卧位术式因其操作简单、曝光少、手术时间短等优点受到临床广泛关注。本文回顾分析2018年1月~2019年4月在本院治疗并获得随访的46例采用InterTAN髓内钉治疗的老年股骨粗隆间骨折患者,比较牵引床仰卧位与无牵引床侧卧位两种不同术式患者的临床疗效,分析不同体位的优缺点。现报道如下。
1 资料与方法
1.1 纳入与排除标准
纳入标准:(1)股骨粗隆间骨折患者;(2)两种体位下采用闭合复位InterTAN固定治疗并获得随访的患者。
排除标准:(1)病理性骨折;(2)随访资料不全者。
1.2 一般资料
共纳入2018年1月~2019年4月蚌埠医学院第一附属医院创伤骨科收治的粗隆间骨折患者46例,采用随机数字法,将患者分为牵引床仰卧位组(仰卧组)和无牵引床侧卧位组(侧卧组),两组患者各23例。两组患者一般资料见表1,两组患者术前一般资料比较差异无统计学意义(P>0.05)。本研究经医院伦理委员会批准,所有患者均知情并同意。
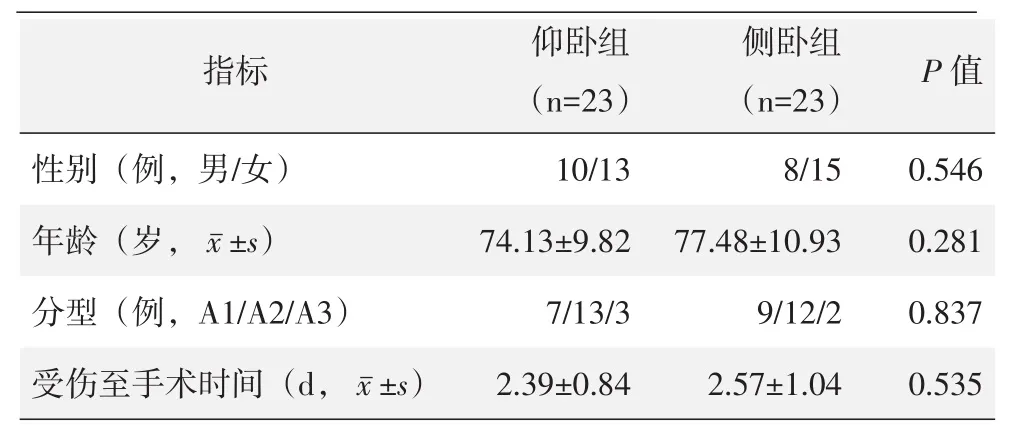
表1 两组患者一般资料与比较
1.3 手术方法
仰卧组:全麻满意后,患者固定于骨科牵引床上,健肢屈曲外展,患侧臀部稍垫高,患肢内收内旋位牵引复位,正侧位透视骨折端对位均满意后消毒铺巾;自大粗隆顶点上方作长3~4 cm切口,分离软组织至股骨大转子顶点,透视下于大粗隆顶点置入导针定位,正侧位透视导针位置良好后开口、扩髓,置入合适型号主钉;主钉入髓腔深度满意后,通过侧方套筒紧贴股骨矩置入导针,侧位透视导针于股骨颈中央时置入拉力螺钉,后旋入配套螺钉加压同时拧入远端锁钉、尾帽,透视内固定位置良好后关闭切口。
侧卧组:全麻满意后取健侧卧位,骨盆架固定,健肢屈髋屈膝位,患肢消毒铺巾后一助手中立位牵引患肢,另一助手腋下反方向牵引对抗,C型臂透视下通过内收、内旋调整骨折端复位情况,正侧位上均确认复位满意后,助手牵引患肢维持骨折复位,其余操作同仰卧组。
两组患者术后均预防性应用抗生素24 h,皮下注射低分子肝素抗凝预防下肢深静脉血栓形成,麻醉清醒后即指导患者卧床行股四头肌舒缩功能练习,1 d后行髋、膝关节屈伸功能锻炼,指导患者2~3周后扶拐患肢不负重行走。
1.4 评价指标
记录两组患者围手术期体位摆放时间、术中透视曝光次数、手术时间以及术中出血量。定期随访,记录患者下地行走时间、完全负重活动时间;采用髋关节活动度(range of motion,ROM)和Harris评分评价临床疗效。行影像检查,骨折复位分为4个等级:优为解剖复位;良为无成角或旋转移位,侧方移位<5 mm;可为无成角或旋转移位,侧方移位≥5 mm;差为有成角或旋转移位,或侧方移位明显。观察骨折愈合和内固定物改变。
1.5 统计学方法
2 结 果
2.1 围手术期情况
两组患者均顺利完成手术,所有患者术后切口均Ⅰ期愈合。仰卧组出现会阴部瘀斑、不适感1例,肺部感染1例,尿路感染2例;侧卧组肺部感染1例,下肢深静脉血栓1例,尿路感染2例。两组患者围手术期资料见表2。侧卧组患者体位摆放时间、术中透视次数、手术时间、术中失血量均显著小于仰卧组,差异有统计学意义(P<0.05)。
表2 两组患者围手术期资料(±s)与比较

表2 两组患者围手术期资料(±s)与比较
指标P值体位摆放时间 (m i n)术中透视次数 (次)手术时间(m i n)术中失血量(m l)仰卧组(n=2 3)1 0.4 8±1.5 6 4 3.7 4±8.1 6 8 1.6 1±1 1.6 4 1 5 3.2 6±3 6.5 4侧卧组(n=2 3)4.2 2±1.1 3 3 5.4 8±6.4 7 7 0.9 1±1 2.4 3 1 2 0.4 3±2 6.2 9<0.0 0 1<0.0 0 1 0.0 0 5<0.0 0 1
2.2 随访结果
两组患者均获随访,随访时间12~18个月,平均(14.22±1.94)个月,术后两组患者疼痛及下肢功能均明显好转,随时间推移,功能恢复明显。两组患者随访资料见表3。两组患者下地行走时间和完全负重时间的差异无统计学意义(P>0.05)。与术后6个月相比,末次随访时两组患者髋关节伸屈、收展、旋转ROM均显著增加,Harris评分显著增加(P<0.05),两组间差异无统计学意义(P>0.05);相应时间点,两组间髋关节ROMs和Harris评分的差异均无统计学意义(P>0.05)。
表3 两组患者随访结果(±s)与比较

表3 两组患者随访结果(±s)与比较
时间点指标下地行走时间(d)完全负重时间(周)屈伸R O M(°)0.3 0 6 0.2 1 6侧卧组(n=2 3)1 8.1 7±1.9 0 9.9 6±1.6 4 1 1 5.4 3±9.0 3 1 3 1.9 6±7.8 0<0.0 0 1 5 1.0 9±5.4 3 5 8.9 1±3.9 8<0.0 0 1 5 1.1 2±5.9 2 6 0.4 3±4.9 8<0.0 0 1 8 0.6 5±7.0 5 8 5.7 8±7.0 4<0.0 0 1外展内收R O M(°)内外旋R O M(°)0.4 1 9 0.6 3 1术后6个月末次随访时P值术后6个月末次随访时P值术后6个月末次随访时P值术后6个月末次随访时P值H a r r i s评分(分)仰卧组(n=2 3)1 7.9 6±2.3 4 1 0.5 7±1.7 8 1 1 7.6 1±9.9 9 1 3 5.4 3±8.9 1<0.0 0 1 4 9.5 7±4.5 0 6 0.4 3±4.2 4<0.0 0 1 5 0.2 2±4.8 8 5 9.7 8±4.1 2<0.0 0 1 7 9.3 9±6.5 1 8 4.5 7±6.7 2<0.0 0 1 P值0.7 3 1 0.2 3 4 0.4 4 3 0.1 6 6 0.5 3 2 0.5 6 0
至末次随访时,两组患者骨折均获得骨性愈合,无内固定退出失效,无断钉;无患者出现股骨头坏死、髋内翻畸形等并发症;所有患者未发生再损伤、患肢肿痛和功能障碍等不良件事,均恢复自理生活能力。
2.3 影像学评价
两组患者影像评估资料见表4。术后影像显示,两组患者骨折复位质量的差异无统计学意义(P>0.05)。至末次随访时,两组患者均达到影像学骨折愈合,两组骨折愈合时间的差异无统计学意义(P>0.05)。
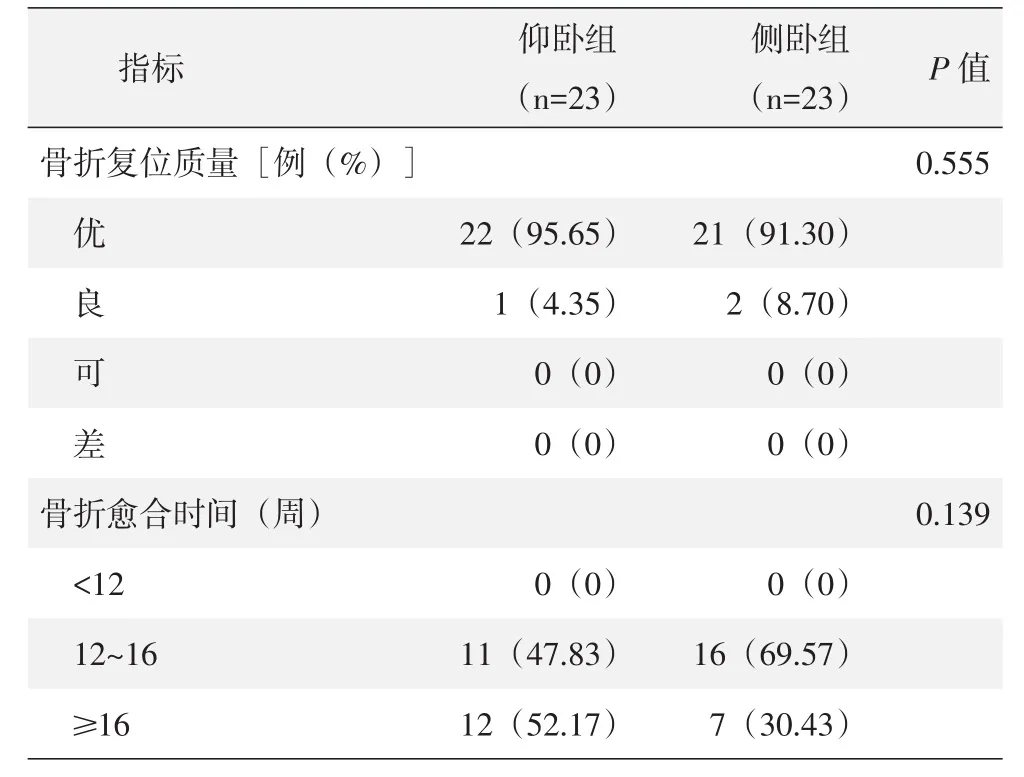
表4 两组患者影像评估结果[n(%)]与比较
至末次随访时,两组患者均未出现内固定松动切出、断裂等内固定物改变;所有患者均未见髋内翻畸形和股骨头坏死等影像变化。两组病例典型影像见图1、2。
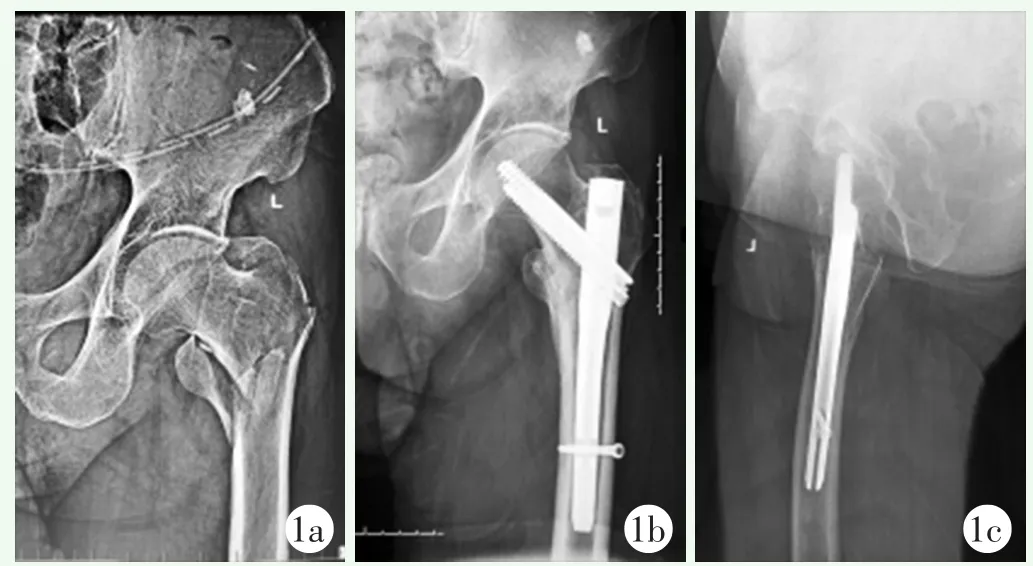
图1 患者,男,74岁,左股骨粗隆间骨折,牵引床仰卧位行闭合复位InterTAN髓内钉内固定术 1a:术前左髋正位X线片示左股骨粗隆间骨折31-A2型 1b:术后12个月左髋关节正位X线片示骨性愈合,内固定稳定在位,颈干角良好 1c:术后12个月左髋关节侧位X线片示骨性愈合,内固定稳定在位,前倾角良好
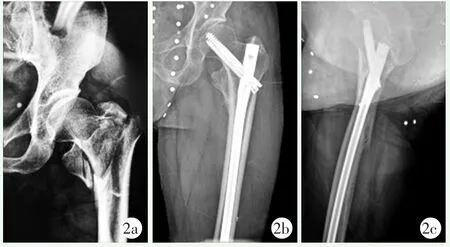
图2 患者,男,62岁,左股骨粗隆间骨折,无牵引床侧卧位行闭合复位InterTAN髓内钉内固定术 2a:术前左髋正位X线片示左股骨粗隆间骨折31-A2型 2b:术后12个月髋关节正位X线片示骨性愈合,内固定稳定在位,颈干角良好 2c:术后12个月髋关节侧位X线片示骨性愈合,内固定稳定在位,前倾角良好
3 讨论
对于老年粗隆间骨折患者,目前临床上提倡快速康复理念,认为在情况允许的前提下早期手术可大大降低致死致残率[3]。因为良好的复位、坚强的内固定可有效缓解患髋疼痛,促使患者早期下床功能锻炼,避免并发症的出现,生活质量得到明显改善[4-5]。In⁃terTan是新型髓内钉装置,其最大优势体现在主钉近端的梯形截面设计以及外侧壁的加厚,创新性的结构特点使得主钉提供了足够的强度,明显减少股骨外侧壁应力[6];独特的“子母钉”结构,同时保证了术中线性加压作用和旋转稳定性;主钉尾部音叉样的结构设计,避免了股骨干部位的应力集中,以防止继发股骨干骨折,被认为是目前此类骨折治疗的主流内固定材料[7-8]。
牵引床仰卧位术式是目前临床治疗粗隆间骨折常规体位,优点明确: (1)轴向牵引力大,利于纠正肢体短缩畸形,持续维持牵引,尤其对不稳定骨折复位后的稳定性帮助显著[9];(2)透视简单,正侧位切换自如。但因体位限制术野暴露困难,无法直视大转子顶点,仅能靠触感定位,有限的操作空间容易导致术者产生肌肉酸痛疲劳,肥胖患者表现尤为明显[10,11]。另外,牵引床过度牵引可能导致术后出现会阴部淤血、会阴神经损伤及患肢术后不适。
本研究结果显示:侧卧组在体位摆放时间、术中C型臂曝光次数、手术时间、术中出血量等方面均优于仰卧位组。分析其原因:(1)侧卧位缩短术前准备时间,患肢内收大粗隆显露清晰,可直视下进行手术操作,提高手术效率,操作舒适方便[12;13];(2)患肢内收内旋位牵引,髂胫束的紧张能限制骨折端移动,同时松弛状态的内收肌和髂腰肌,使得患肢依靠自重起到一定的“自复位”作用;另外术中助手可根据骨折端移位情况随意改变牵引方向复位;(3)术中透视也是影响手术时间的另一关键要素,正位透视操作简单,由于股骨近端存在颈干角和前倾角,如何摆放C型臂获得标准的髋关节侧位透视是其困难所在,准确球管和接收器位置将大大减少透视次数,缩短手术时间;侧卧位患者无法采用“蛙式位”透视,否则会引起骨折移位并且加重损伤,术中只能通过调整C型臂球管的倾斜角度来获取标准的正侧位透视影像[14]。作者的经验要想得到一张完美的侧位髋关节透视图像,透视过程中必须严格遵守“颈干同轴”这一原则,首先冠状位上保持C型臂球管与患者躯体髋关节呈10°~15°夹角,若术中身体摆放为标准侧位可以通过C臂机球管前倾实现,当然也可以把躯体摆放前倾15°位,这时球管正位即可,目的抵消股骨颈的前倾角度保持股骨干、股骨颈透视在同一平面;在此基础上,同时将C臂机球管“头倾”或“尾倾”15°~30°,既可以很好的观察到股骨近端头颈部侧位透视情况,在置入主钉时将球管向头侧倾斜可以更好地获得侧位影像,同时避开定位器和主钉尾部的阻挡,获得完美的侧位透视。只要严格把握“颈干同轴”这一原则,很快就能掌握透视技巧,明显缩短透视时间,减少曝光次数,而手术时间相应缩短,手术出血量减少。这一透视技术的创新正好弥补了部分基层医院缺少牵引床的不足。侧卧位术式对助手复位技巧、体力均要求较高,若技术不够娴熟、配合不当,容易导致骨折端复位欠佳、再次移位可能,甚至并发髋内翻畸形。尤其,对于粉碎不稳定型股骨粗隆间骨折,复位后骨折断端及力线的维持至关重要,轻微的失误可能导致手术效果大打折扣[15,16],标准的侧位透视对C型臂操作人员要求相对较高。
侧卧位术式较平卧位具有充分暴露术区、缩短体位摆放和手术操作时间、减少术中曝光次数、降低出血量及简化手术步骤等优点,值得在基层医院进一步推广,对于肥胖、矮小、转子下骨折、合并小腿骨折、小腿截肢等优势更为明显。

