血清hs-CRP、PCT、RDW和NRBC水平在预测重症急性胰腺炎患者预后的临床价值
芦翼飞
(南阳市中心医院医学检验科,河南 南阳 473000)
急性胰腺炎(Acute pancreatitis,AP)是消化内科的常见的急症,指多种因素导致胰腺内胰酶激活引起胰腺组织水肿和坏死的炎症反应,临床常表现为急性腹痛、恶心、呕吐和发热等,根据病情严重程度常被分为轻症和重症。既往研究发现,轻症AP多为自限性疾病,病程短恢复快,重症急性胰腺炎(Severe acute pancreatitis,SAP)具有极高的病死率[1-2]。有学者提出,SAP的发病机制是由于多种因素导致胰腺腺泡损伤,使胰液大量渗出刺激腹腔,造成腹腔和胰腺的反复感染[3-5]。患者若早期未得到及时的救治常出现严重的并发症,发生多器官功能障碍 (Multiple organ dysfunction syndrome,MODS)、急性呼吸窘迫综合征(Acute respiratory distress syndrome,ARDS)和呼吸衰竭(Acute respiratory failure,ARF)等危及生命[6-7]。因此早期诊断、早期治疗对SAP患者预后有积极的意义。血清学生物学检测是一种客观、易于操作的方法被广泛应用,超敏C反应蛋白(High-sensitivity C-reactive protein,hs-CRP)和降钙素原(Procalcitonin,PCT)是临床常见的炎性标志物,hs-CRP在细菌感染中有较高的灵敏性,PCT是降钙素的前提,在细菌炎症和真菌感染中均有较高的表达[8-10]。红细胞分布宽度(Red blood cell distribntion width,RDW)反应了血常规中红细胞体积的异质性。有研究发现,RDW对急性心肌梗死有较好的预测价值,但与急性胰腺炎关系未进行进一步探讨[11]。有核红细胞(Nucleated red blood cells,NRBC)是早期阶段的红细胞,常出现在组织缺血、急性失血和恶性肿瘤等病理状态[12]。本研究旨在探讨血清hs-CRP、PCT、RDW和NRBC水平在预测SAP患者预后的临床价值,报告如下。
1 资料与方法
1.1 一般资料 选取2019年1月至2021年1月在我院治疗的SAP患者120例,根据患者预后分组为存活组(n=89)和死亡组(n=31)。纳入标准:⑴符合AP的诊断标准[13];⑵均为SAP,SAP判定标准[14]:Ranson评分>3分;⑶Ranson评分[15]:入院48 h内检测患者外周血白细胞计数、血清钙、体液丢失量和血糖等11项临床治疗,每一项阳性指标计1分,分值越高,病情越严重。排除标准:⑴肝肾功能不全;⑵患免疫系统疾病;⑶患血液系统疾病;⑷精神疾病史;⑸临床资料不完整。
1.2 方法
1.2.1 标本采集 采集患者空腹静脉血3ml于EDTA抗凝管,离心并分离血清(3000r,10min),标本采集到检验≤2 h。
1.2.2 检测方法 采用化学发光法检测患者hs-CRP水平,仪器选用罗氏Modular E170型全自动电化学发光免疫分析仪,试剂选用罗氏原装试剂;使用免疫荧光法检测患者PCT水平,仪器选择广州万孚FS-201免疫荧光检测仪,试剂均采用仪器配套试剂;采用Sysmex XN2000全自动血细胞分析仪测定RDW和NRBC水平。试剂和试剂盒均采用北京百奥莱博科技有限公司。
1.3 观察指标 设计问卷调查表指导患者填写性别、年龄、BMI、疾病类型、病程等基本信息,收集患者一般资料并分析影响SAP预后的危险因素。
比较两组血清hs-CRP、PCT、RDW和NRBC水平,采用ROC曲线分析血清hs-CRP、PCT、RDW和NRBC水平预测SAP患者预后的价值。
1.4 统计学处理 采用SPSS 18.0统计学软件进行数据分析,满足正态分布且方差齐的计量资料采用(±s)表示,采用两样本独立t检验比较组间差异,计数资料用率表示,采用χ2检验,P<0.05提示有统计学意义。采用Logistic回归分析影响老年重症患者预后的因素,P<0.05为差异有统计学意义。采用ROC曲线分析判断SAP患者预后价值。
2 结果
2.1 比较SAP患者一般资料 比较一般资料可见,两组患者在性别、年龄、吸烟史、酸中毒、低蛋白血症、合并糖尿病、APACHE II上有显著差异(P<0.05),见表1。
表1 比较SAP患者一般资料(±s)

表1 比较SAP患者一般资料(±s)
?
2.2 影响SAP患者预后危险因素的Logistic回归分析 对2.1中列出的影响SAP患者预后危险因素差异变量进行二分类Logistic回归分析,检验水准α=0.05。存活组=0,死亡组=1;男性=1,女性=0;对年龄中位数赋值,≥53岁=1,<53岁=0;有吸烟史=1,无吸烟史=0;有酸中毒=1,无酸中毒=0;有低蛋白血症=1,无低蛋白血症=0;有糖尿病=1,无糖尿病=0;APAECHE症评分≤20分=0,>20分=1。Logistic回归分析显示,男性、年龄≥53岁、合并糖尿病、APAECHE有评分>20分均是影响SAP患者预后危险因素,见表2。
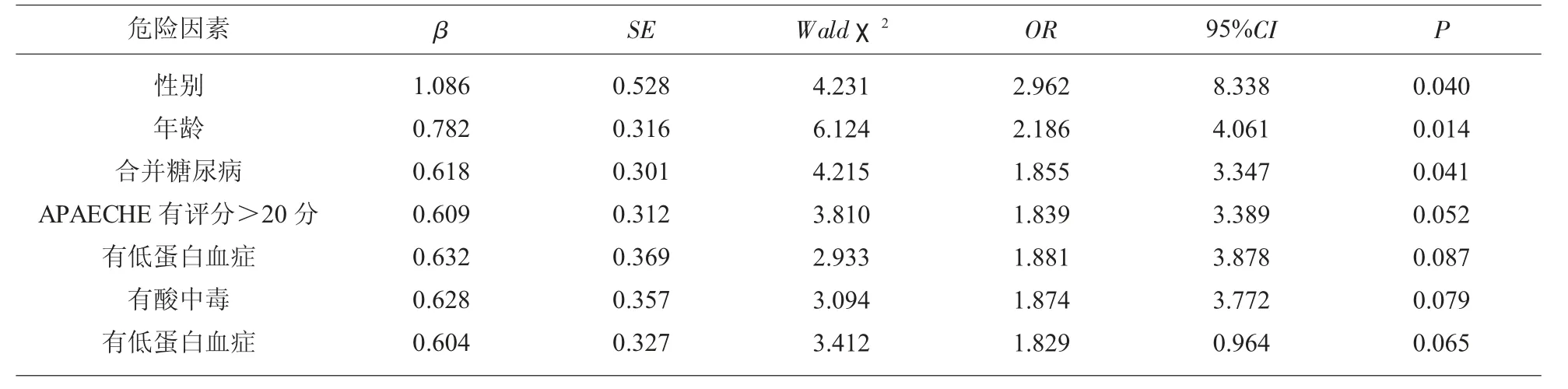
表2
2.3 比较SAP患者血清hs-CRP、PCT、RDW和NRBC水平 死亡组血清hs-CRP、PCT、RDW和NRBC水平显著高于存活组(P<0.05),见表3。
表3 比较SAP患者血清hs-CRP、PCT、RDW和NRBC水平(±s)

表3 比较SAP患者血清hs-CRP、PCT、RDW和NRBC水平(±s)
?
2.4 血清hs-CRP、PCT、RDW和NRBC水平预测SAP患者预后的ROC曲线分析 hs-CRP、PCT、RDW和NRBC预测SAP患者预后的AUC分别为0.773、0.810、0.802和0.750;联合检测预测SAP患者预后的AUC为0.935,见表4,曲线分析见图1。

表4 血清hs-CRP、PCT、RDW和NRBC水平预测SAP患者预后的ROC特征
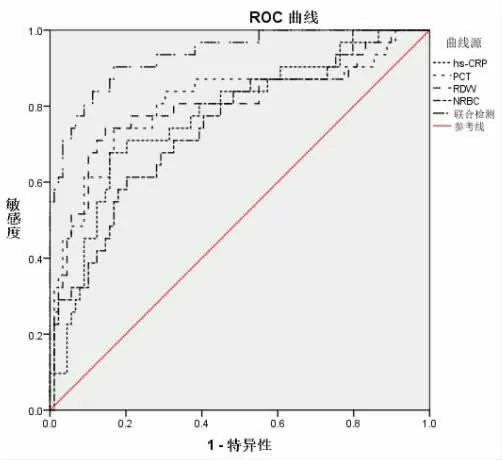
图1 血清hs-CRP、PCT、RDW和NRBC水平预测SAP患者预后的ROC曲线分析
3 讨论
SAP是消化内科常见的疾病,占AP总数的15%~20%,近些年随着人们不健康的饮食习惯和生活方式呈现逐渐递增的趋势[16]。既往研究提出,AP是多种炎症细胞共同作用的病理结果[17]。患者起病急,病情变化快,常表现为急性上腹疼痛、恶心呕吐、高热、腹胀和少尿等,存在两个死亡高峰,一个是病程早期炎症因子大量释放出现全身炎症反应综合征和血流动力学变化,另一个是病程中后期严重感染造成脓毒症和多器官功能衰竭。早期预测SAP对把握患者病情,改善患者预后极为重要。本研究发现,两组患者在性别、年龄、合并糖尿病、APACHE II上有显著差异。分析原因可能是因为老年患者身体功能相对退化,胆道蠕动功能降低使胆汁淤积造成胆管堵塞,损伤了胰腺的功能,且男性患者多爱饮酒,进一步加重了胰腺的负担。有研究发现,AP患者β细胞分泌胰岛素相对减少,使患者呈现高血糖的状态,出现胰岛素抵抗,加重糖尿病患者的病情[18]。与此同时,血糖升高进一步激发体内的炎症反应使AP患者病情进一步恶化。APACHE II是ICU常用判断患者病情进展的评分方法,包含呼吸、心率和血压等因素。临床医师在SAP治疗时应重点关注老年男性糖尿病患者,动态评估APACHE II评分,密切监测病情变化。
本研究发现,肺炎、呼吸衰竭和心力衰竭分别使SAP患者具有较高的死亡率。疾病早期胰腺组织有少量出血性坏死,随着病情进展,出血坏死区域不断扩大,病变组织与正常组织相互融合,使胰腺出现较大面积水肿,水肿面积不断增大增加胰腺泡表面的张力和压力使胰腺泡表面包膜破裂释放大量炎症因子和内毒素类物质,如IL-6、IL-4、TNF-α等进入血液参与人体循环,损伤血管内皮组织,出现电解质破坏和酸碱平衡紊乱,出现缺氧性酸中毒诱发氧自由基生成,损伤细胞膜功能,打破机体临界障碍,造成周围循环衰竭,诱发MODS、肺炎、呼吸衰竭、心力衰竭和胰周脓肿,同时,胰蛋白酶的大量分泌使血液处于高凝状态,易造成血小板凝集和血栓损伤进一步损伤心肌细胞。因此临床医师应该早期抑制胰腺酶的分泌水平并加强对脏器的保护作用,早期发现脏器功能损伤的状况并积极予以治疗和干预,对SAP患者的转归有积极的意义。
本研究中,死亡组血清hs-CRP、PCT、RDW和NRBC水平显著高于存活组,这是因为AP患者炎症因子的大量释放抑制了红细胞的发育,影响了骨髓的造血功能。胰蛋白酶激活了补体和免疫系统,产生大量的炎症因子,使hs-CRP、PCT在血清中有较高的表达,hs-CRP是肝脏合成的急性反应蛋白,在急性感染、损伤中水平迅速升高。既往研究发现,AP患者hs-CRP≥150 mg/L可以有效预测胰腺组织坏死,具有80%灵敏度和76%特异度[19]。AP患者产生大量的细胞因子和内毒素抑制了PCT的降解功能,使PCT水平显著升高。RDW水平反应了患者感染和氧化应激水平,阻碍并抑制促红细胞的产生和释放,使未成熟的红细胞参与血液循环,SAP患者胰液不断刺激胰腺使周围组织出现血管渗漏等状况,出现较高的NRBC水平。且hs-CRP、PCT、RDW和NRBC预测SAP患者预后的AUC分别为0.773、0.810、0.802和0.750;联合检测预测SAP患者预后的AUC为0.935。生物学血清指标检测在SAP患者预后中均有不同程度预测效果,单个指标包含信息较少具有一定的局限性,联合检测可以涵盖更多信息,更为全面和准确提高临床诊断的准确率,对判断SAP患者预后有较高的临床价值。
综上所述,血清hs-CRP、PCT、RDW和NRBC联合检测可以有效预测SAP患者预后,指导临床治疗。

