腹腔镜下胆囊癌根治性切除术研究现状
陈益臻,徐有耀,张宇华
(中国科学院大学附属肿瘤医院/浙江省肿瘤医院 肝胆胰外科,浙江 杭州 310022)
作为胆道系统最常见的恶性肿瘤,胆囊癌(gallbladder cancer,GBC)约占胆道系统肿瘤的80%~85%,其恶性程度高,对放化疗不敏感,预后极差,5 年总生存率仅为5%[1]。根治性切除术是唯一可能治愈GBC的方法[2]。与腹腔镜手术治疗胃癌[3-4]、肝癌[5]相比,腹腔镜根治性胆囊切除术(laparoscopic radical cholecystectomy,LRC)治疗GBC目前仍处于探索、发展阶段。自2008年Cho等[6]首次报道LRC的可行性后,越来越多的肝胆外科中心开始尝试LRC,即使是T4期胆囊癌,也有全腹腔镜下切除的报道[7]。但是LRC存在不少争议,国内外指南意见不一[2,8],争议焦点主要集中在以下几方面:(1)腹腔镜能否应用于不同分期的胆囊癌?(2)LRC在预后方面与开腹手术有无差别?(3)腹腔镜下根治性切除术能否达到R0 切除?(4)腹腔镜手术是否会增加Trocar种植?
我们系统回顾国内外截止至2020 年1 月LRC的临床研究,探讨上述争议点。在CNKI、万方、PubMed数据库中以“胆囊癌”“腹腔镜”“根治性切除”为关键词进行文献检索。按照图1 对文献进行筛选后,采用加权平均(WA)方法对变量进行统计:WA=(w1x1+w2x2+…+wnxn)/(w1+w2+…+wn)。其中w是相关报道中的病例数,x是文章中提供或者笔者统计后计算的平均值[9-10]。共筛选出21 篇有关LRC的临床研究[6-7,11-29],其中国内研究11篇,国外研究10篇,总病例数399例(见表1)。
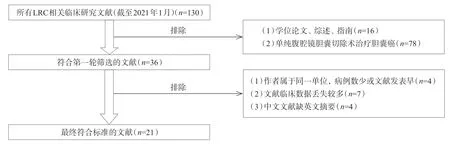
图1 LRC文献筛选流程图
1 LRC研究现状
早期腹腔镜主要应用于胆囊癌根治术的术前探查,可避免不必要的开腹手术[2]。随着微创技术在外科领域日益成熟,腹腔镜在胆囊癌切除术中的使用也逐渐增多。2008年Cho等[6]首次报道3例术前怀疑胆囊癌的T2期患者行LRC,实现清扫胆总管周围淋巴结、切除胆囊床与肝脏交界约2 cm的肝组织、R0切除率100%,淋巴结均阴性,认为LRC对于有选择的T2期胆囊癌患者是一个有效的治疗手段。1年后,中国大陆第一篇LRC的报道顺利完成1例T2期,2例T3期,1例T4期胆囊癌患者[7]。其中1例行胆囊床电凝灼烧,3例行肝脏楔形切除,4例均行肝门部及十二指肠韧带淋巴结清扫术并切除了Trocar周围2 cm皮肤及深部组织,均无围术期并发症及死亡。随着腹腔镜肝切除、淋巴结清扫及消化道重建技术的成熟,腹腔镜根治性胆囊切除术越来越被肝胆外科所接受。2015年以后,LRC系列的病例报道逐渐增加,LRC在全球发展迅速(图2),2015 年至2020 年的文献报道量是2008年至2014年总和的6倍,2015年至2020年的病例数是2008年至2014年总和的38.9倍。尽管文献报道数据不能完全代表每年真实的LRC开展量,但可以显示LRC在近几年期间内已成为肝胆外科医师关注的一个热点,越来越多的微创肝胆中心开始尝试此类手术。
2 LRC的可行性
腹腔镜胃癌根治术[30]、复杂的肝脏和胆道手术[31]、胰十二指肠切除术[32]的成功开展和普及,为LRC提供了有力的技术支持和经验储备。T2期成为LRC最常开展的分期,而T4期仅6例(表1),从数据上目前Tis~T4 期胆囊癌均有腹腔镜成功开展的报道,从技术角度来讲,对于Tis~T4期的胆囊癌行腹腔镜根治性切除术是可行的,且相较于开腹手术恢复快,并发症少[7,21,25]。就笔者所在团队的腹腔镜根治胆囊癌经验而言,LRC的开展过程中,必须注意以下几点:(1)保持切除过程中胆囊的完整性。这在技术上已不再是难点,关键是主刀医师在术中要有这个意识,特别是术前诊断并不明确,但不能排除胆囊癌的患者,手术切除过程中要避免胆囊破裂。笔者相信,只要手术医师术中谨慎操作,保持胆囊完整应该不难。(2)合理的肝脏切除范围。LRC最常见的肝切除类型是肝脏S4b段和S5段切除术(表1),此类手术在腹腔镜肝切除术中已常规开展,安全性及可行性已被验证[33-34]。本文加权平均数据显示LRC的平均手术时间212.5 min,平均失血量225.3 mL(表1),均显示出不劣于同期开腹下胆囊癌根治性手术[16,19-21,24,26-27],技术上的问题似乎不再是争论的焦点。(3)充分的淋巴结清扫。胆囊癌根治术中,淋巴结清扫技术要求高。暴露最差的是13a、12p和8p,只有进行充分Kocher切口的游离,找到胰腺背面实质外的准确间隙,才能彻底清扫以上淋巴结。腹腔镜可以从13组自下而上,在肝十二指肠韧带和肝总动脉后方完整切除12p和8p,整个手术前区域位于胰头,肝十二指肠韧带后方,腔镜在这个区域操作,反而较开腹显露更好,操作更精细。尽管如此,T3~T4期的LRC充满挑战,需完成肝脏切除、区域淋巴结清扫甚至消化道重建,切除范围大,存在较大风险。在学习曲线初期,应谨慎选择合适的病例,以保证手术的安全性及足够的肝脏切缘。笔者建议有条件的医疗中心可积极开展Tis~T2期胆囊癌腹腔镜根治术,逐渐过渡到挑战难度高的T3~T4期胆囊癌。

表1 纳入文献及其LRC术中相关情况

图2 筛选出的有关LRC的临床研究统计
3 围术期安全性
现阶段,在成熟的腔镜中心,腹腔镜下肝切除术,彻底的淋巴结清扫,胆管切除重建术已经是成熟的技术,围手术期并发症率和病死率可控。本文统计数据显示并发症率11.7%,胆漏成为最常见术后并发症(4.4%),住院期间病死率0.2%,Clavien-Dindo≥3 并发症占2.1%,再次手术率0.3%(表2),与同期开腹胆囊癌根治性切除术相比,LRC术后并发症发生率更低且有统计学意义[20-21]。术后平均住院时间为7.3 d(WA),在同期与开腹治疗胆囊癌的对比中,LRC住院时间明显减短[16,19-21,26-27],炎症反应轻微[28],术后恢复快可以加快患者接受辅助治疗[35],从而可能改善患者的预后。就本综述的数据显示LRC在围手术期是安全可靠的,但是笔者认为这些数据存在一定的选择偏倚。目前报道的以回顾性的病例分析为主,且多为大型肝胆中心的系列报道,也不排除报道的病例选择过程中作者可能存在主观的选择偏倚。但是不可否认,以目前国内腔镜外科发展的综合数据能说明LRC在有选择的中心、合适的病例中是安全的。
4 肿瘤学结果
R0 切除是患者长期存活的基础,实现R0 切除是LRC的核心要求,统计数据显示LRC的R0切除为92.2%(表3),提示相较于开腹,腹腔镜在胆囊癌根治性切除术中也可达到较好的R0切除[26-27]。充分的淋巴结清扫在R0切除中非常重要,LRC淋巴结清扫平均数目为7.5枚(WA)(表3),多篇报道[15,19,21,26]提示腹腔镜与同期开展的开腹手术所获取的淋巴结数目无明显差异,腹腔镜也可以实现高质量的淋巴结清扫效果。

表2 LRC术后情况
担心切口种植是LRC关注的核心焦点。我们统计数据显示LRC术后Trocar种植率为1.3%(表3),远低于早期行腹腔镜意外胆囊癌切除术的Trocar种植率(10%~18%)[36-37]。在初期行LRC时,胆囊标本取出往往采用抓钳经Trocar孔拽出,不仅导致肿瘤与切口直接接触,在抓取过程中还存在胆囊破裂的风险。开腹胆囊癌根治性手术也存在一定的切口种植转移的概率,从现有数据可以证明术前精准评估、术中精细操作、避免胆囊破裂、使用标本袋及关腹前蒸馏水彻底冲洗腹腔,相较开腹,LRC并不会增加Trocar种植[16,19-21,26-27]。
本文纳入文献中T2 期及以下的病例占80%左右,不同T分期的胆囊癌预后不一致,因此进行分期下预后的汇总(表4)。T2期病例占一半,综合后的T2 期生存率(1 年、3 年、5 年生存率分别为94.1%、89.5%、60.9%)在数值上可观。26例T2期胆囊癌行LRC患者与同期18 例开腹患者的对比,两组生存期无差异[19]。另一项术前怀疑为T2 期胆囊癌的报道,行LRC后随访37 个月,无一例患者复发,对比同期的开腹手术,腹腔镜下胆囊癌根治术的T2期患者生存期更有优势[16]。对于术前诊断为T2期的胆囊癌,腹腔镜根治性切除术是安全有效的,能获得不劣于开腹的肿瘤学效果。在41例LRC和61例开腹治疗胆囊癌研究中,腹腔镜组的Tis、T1b、T2和T3亚组5年存活率分别为100%、75.0%、48.1%和12.5%,开腹组4 个亚组5 年存活率分别为100%、87.5%、64.7%和16.0%,两组无统计学差异,进一步证明了LRC可达到与开腹入路相同的预后疗效[26],腹腔镜下T3期的预后疗效也被逐渐证明,更有文献数据提示LRC下T3期的1年总体生存期相较于开腹手术有所提高[27]。这得益于腹腔镜清晰的视觉,使外科医师可以看到放大的解剖结构,有助于精细的手术操作,减少术中出血,方便淋巴结的清扫,在有经验的外科医师手中可以使患者获得更好的预后,当然这也是术前精心挑选的病例。T4 期患者仅6 例,数据量过少,无法得出相关预后的结论。因此本文数据提示Tis~T2期胆囊癌患者可成为腹腔镜适应证。最新的一项研究腹腔镜治疗早期胆囊癌的Meta分析纳入了613例腹腔镜手术及455例开腹手术[38],也显示了相似的结果。T3期的预后正在被逐渐验证,而T4期由于手术病例较少,相关肿瘤学效果尚不清楚,随着腹腔镜胆囊根治性切除术的推广,T3~T4期的安全性及预后效果需要进一步验证。

表3 LRC术后病理
5 小结与展望
LRC经过十余年的发展,围手术期安全性已基本能保证,肿瘤学效果逐步验证中。本文的数据在一定程度上可以证明,在合适的医学中心、合适的外科医师、合适的病例前提下,LRC是安全可行的。相较于传统开腹手术,LRC创伤小,术后恢复快,在围手术期及预后方面已展示出不劣于、甚至优于开腹胆囊癌根治术的效果,也有利于患者尽早接受全身治疗。尽管如此,笔者认为仍需要多中心、大样本的临床随机对照试验进行验证,特别是对LRC的远期预后进行更客观全面的评价。现阶段,笔者推荐对Tis~T2 期的胆囊癌患者行腹腔镜手术,而T3~T4期胆囊癌应在具备成熟的腹腔镜复杂肝胆胰手术能力的医师操作下谨慎开展。

表4 不同分期胆囊癌LRC的预后情况

