精准化护理在降低血液透析病人自体动静脉内瘘并发症发生率中的应用效果
武玉品,付 敬,侯宪华
血液透析是目前临床用于延长尿毒症病人生命的主要方法[1],而良好的血管通路是血液透析顺利进行的必要条件,自体动静脉内瘘是目前血液透析病人首选的、最理想的、最安全的血管通路[2],但是随着内瘘使用寿命的延长,且病人在治疗过程中需要进行长期反复穿刺,引起的内瘘并发症也逐渐增多,如内瘘狭窄、动脉瘤等[3],不仅影响病人的透析治疗,更影响内瘘的使用寿命。长期临床经验证实,自体动静脉内瘘作为血液透析病人的生命线,其相关并发症并非是不可避免的[4],实施精准化护理,可以延长内瘘的使用寿命,提高透析病人的生存质量。精准化护理是在精准医学的基础上提出的护理理念,是指针对病人病情进行表型分析或表型深分析,在合适的时间对病人进行个体化、精准化的护理实践[5]。本研究将精准化护理沿用到降低血液透析病人自体动静脉内瘘并发症发生率中,取得了良好的效果,现报告如下。
1 对象与方法
1.1 研究对象 选取2017年1月—2017年12月我院收治的294例自体动静脉内瘘的血液透析病人作为对照组,男191例,女103例,年龄19~86(52.0±14.5)岁;选取2018年1月—2018年12月收治的329例自体动静脉内瘘的血液透析病人作为观察组,男200例,女129例,年龄22~85(51.6±14.3)岁。纳入标准:①在我院使用自体动静脉内瘘规律透析≥3个月,每周2次或3次;②意识清楚,能积极配合治疗;③知情同意,自愿参与本研究。排除标准:①在外院行规律透析,入院时动静脉内瘘存在严重并发症者,如内瘘闭塞、内瘘狭窄、血栓形成、动脉瘤形成等;②精神障碍,不能配合者。
1.2 护理方法
1.2.1 对照组 实施常规内瘘护理,并及时观察记录病人内瘘出现的并发症,给予常规处理。
1.2.2 观察组 实施精准化护理,具体内容如下。
1.2.2.1 成立血液透析病人内瘘精准化管理团队 团队成员由4名通路医生,10名通路护士组成。通路医生包括肾内科医生和外科医生,参加医用设备使用人员培训考核,获得超声诊断资质和放射介入资质认证,具备3级以上手术资质,并接受过通路进修培训;通路护士由取得国家级或省级血液净化专科护士证书或5年以上通路相关经验的护士组成。
1.2.2.2 精准化护理管理 团队收集自体动静脉内瘘并发症相关的文献资料,寻找循证依据,综合分析内瘘并发症出现的原因,将引起内瘘并发症的因素列出并评分,针对这些因素展开头脑风暴,制定出最终的护理措施。
1.2.2.3 精准化护理的专业化培训 针对精准化护理的内涵及护理措施,组织护理人员进行专业化培训并考核合格,使整个精准化护理实施过程规范化、系统化、流程化。
1.2.2.4 实施精准化护理措施 ①内瘘建立的精准化评估:通路医生对需要建立内瘘的病人进行系统的检查,血管超声评估,并告知病人内瘘建立及锻炼的注意事项。②新瘘的启用精准化评估及穿刺:新瘘启用要由通路医生与通路护士共同评估。第一,内瘘成熟时间,一般建议内瘘术后8~12周再启用内瘘;第二,内瘘的基线评估,由通路医生对病人的血管进行血管超声的检查,并绘制出病人内瘘血管的走形图,包括内瘘血管的流入道、瘘体、流出道、血管距皮深度、管腔内径、自然流量、血管走形、伴行血管与内瘘血管的位置关系等;第三,内瘘血管的常规评估,由通路护士通过望诊、触诊、听诊进行评估;经评估确认内瘘成熟良好后,根据病人血管的情况,建立位点图,进行向心穿刺。早期内瘘启用期即内瘘穿刺的前5~10次,由高年资通路护士选用17 G穿刺针湿针穿刺[6]。③自体动静脉内瘘位点图谱的精准化建立:责任护士在充分评估内瘘血管情况后,建立内瘘位点图谱,注明内瘘建立及启用的日期、穿刺方向,标注动、静脉穿刺第一针距吻合口的距离,相邻穿刺位点布点要均匀,根据血管的情况,间距保持在0.5~1.0 cm。动静脉穿刺位点制定后用记号笔在体表标记清楚,然后拍照,上传到病人的血液透析电子信息管理系统,每次治疗时在电子透析记录单上实时记录穿刺位点数,以便下一班次护士查看。每季度对病人内瘘使用情况评估1次,主要包括绳梯穿刺的落实情况,是否存在区域穿刺等;根据病人内瘘血管的情况,必要时重新建立新的位点图谱。绳梯位点的建立[7]及使用是为了督促绳梯穿刺的有效落实,避免区域穿刺,使动静脉内瘘血管均匀扩展,减少内瘘渗血、狭窄及动脉瘤的形成等并发症的发生[8]。④精准化固定穿刺针:采用高抬平举法固定穿刺针,对于活动频繁、易出汗的病人用3M绑带给予固定,并加强巡视,防止内瘘穿刺针的移位、脱出等,减少渗血、血肿形成等情况的发生。⑤精准化监测内瘘功能,早期处理内瘘并发症:由通路医生每3个月为病人进行1次血管多普勒超声检查,每月进行1次通路血流量的监测等,对于有问题的内瘘,比如血流量不足、震颤减弱或存在异常高调音等异常杂音及狭窄的内瘘[9],早期积极处理,采取干预措施,减少血管资源的浪费[10]。⑥精准化健康宣教:组织病人及家属进行内瘘并发症典型案例分享,加强病人自体动静脉内瘘居家护理的健康指导[11],一对一指导病人进行正确的内瘘居家护理,特别是内瘘新启用的病人,及时正确的健康宣教可减轻病人对内瘘居家护理的焦虑和不安情绪,取得病人的信任和配合,提高病人满意度。有研究表明,开展内瘘护理专项健康教育可降低内瘘动脉瘤形成、内瘘感染、内瘘血栓形成、内瘘狭窄等并发症的发生率[12]。
1.3 评价指标 ①比较两组病人自体动静脉内瘘相关并发症的发生情况,包括内瘘闭塞、血管狭窄、血栓形成、渗血、血肿、动脉瘤形成等。②比较两组病人对自体动静脉内瘘使用现状的满意度,满意度=(非常满意+满意)/总例数×100%。
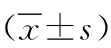
2 结果

表1 两组病人自体动静脉内瘘相关并发症发生率比较 单位:例(%)
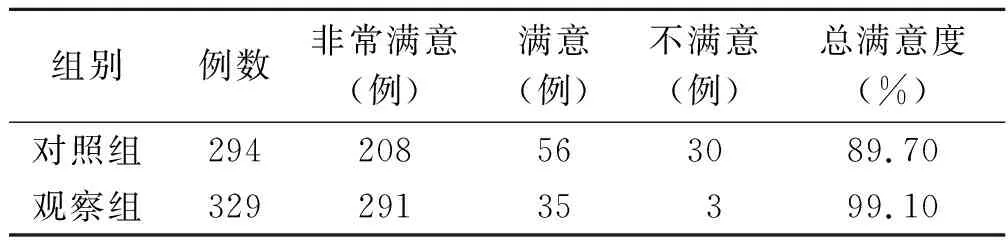
表2 两组病人对自体动静脉内瘘使用现状满意度比较
3 讨论
血液透析是终末期肾脏病病人维持生命的有效治疗方式,而良好的血管通路是血液透析有效进行的必要条件。自体动静脉内瘘在临床工作中被作为血液透析病人首选的血管通路,是一种不可再生的血管资源[13],因此保护好自体动静脉内瘘,减少其并发症的发生,延长内瘘的使用寿命,对血液透析病人至关重要。
随着科学技术水平的提高,目前在临床工作中,对于内瘘并发症的处理措施也有了很大改善,比如对于内瘘狭窄的病人可以进行球囊扩张[14];内瘘血栓形成及部分内瘘闭塞的病人可以进行fogarty取栓[15],这些技术的开展有效节约了病人的血管资源,延长了内瘘的使用寿命,但是同时也给病人增加了经济负担,特别是经济条件差的病人,甚至没有经济实力选择这样的治疗方式,这种情况下病人往往只能选择内瘘重建,从而导致内瘘血管资源的耗竭。对于内瘘动脉瘤形成的病人,一旦动脉瘤形成,只能预防及延缓瘤体的扩大,随着透析时间的延长,动脉瘤不断扩张,不仅影响内瘘的正常使用,还容易发生动脉瘤破裂,导致大出血的发生,严重者危及病人的生命。为防止动脉瘤破裂引发大出血,则需要进行动脉瘤切除、内瘘重建,不仅增加了病人的痛苦,还减少了病人的血管资源[16-17]。对于发生自体动静脉内瘘血肿的病人,有研究表明,血肿的形成将影响病人内瘘的正常使用,缩短内瘘使用寿命[18];慢性肾衰竭的病人因促红细胞生成素的不足,往往伴有不同程度的贫血,透析时反复出现渗血对于血液透析病人而言不仅造成了血液的丢失,也增加了其对穿刺护士的不良情绪[19]。总之,自体动静脉内瘘并发症的发生,不仅浪费病人有限的血管资源,而且增加了病人的经济负担、身体痛苦,也不利于和谐护患关系的发展。因此,及时进行有效的护理干预可有效减少并发症的发生。常规护理通常给予病人的护理干预时间较短,导致病人难以完全掌握相关知识,同时缺乏对于并发症的预防工作,一般在病人出现并发症后采取对应措施进行处理,导致护理效果不够理想。有研究显示,早期及时采取护理干预能够预防或者减少病人并发症的发生[20]。精细化护理中更重视在治疗前对病人内瘘建立、新瘘启用等进行全面且精准化的评估,充分了解病人的详细情况,从精准穿刺等方面尽量避免或者减少因术者操作不当引起的并发症;同时采用早期监测、针对性健康教育等形式提高病人治疗以及保护内瘘的依从性,从而更好地预防并发症的发生。本研究中,观察组病人自体动静脉内瘘闭塞、血管狭窄、血栓形成、渗血、血肿、动脉瘤形成的发生率均明显低于对照组(P<0.05),观察组病人对内瘘使用的满意度明显高于对照组(P<0.05)。表明通过实施有效系统的精准化护理措施,可有效降低内瘘并发症的发生率,从而延长内瘘使用寿命,节约病人的血管资源,减轻病人的经济负担及身体痛苦;随着透析病人对内瘘使用满意度的提高,也提高了病人对护士的信任度,有利于促进和谐护患关系的发展。
综上所述,精准化护理可有效降低自体动静脉内瘘并发症的发生率,但是,由于本研究尚未对自体动静脉内瘘长期使用进行追踪、观察及分析,在实施护理措施方面欠全面,因此需要在今后的临床工作中对护理措施不断进行完善,对病人自体动静脉内瘘的使用情况进行长期观察分析,以提高其在临床实际工作中的应用价值。

