经皮腔内血管成形术治疗下肢闭塞性动脉硬化患者的疗效及对ABI指数的影响
李冈栉 赵瑾洁 仲 伟 马 蓉
遂宁市中心医院血管外科,四川 遂宁 629000
下肢闭塞性动脉硬化是临床常见的血管疾病,病变的动脉内膜增厚和血脂浸润,血管形成斑块后造成下肢动脉管腔狭窄,肢体出现急性或慢性缺血性事件。研究显示,每年由于下肢闭塞性动脉硬化开展手术治疗的患者达10万人以上,其中1/10的70岁及以上老年患者由于肢体缺血导致跛行,严重影响患者的生活质量和身心健康[1]。目前,临床常采用动脉内膜剥脱术对下肢闭塞性动脉硬化患者进行治疗,但该术式对患者造成的创伤较大,且不利于患者术后恢复。因而,寻找积极有效的治疗下肢闭塞性动脉硬化的方法至关重要。随着近年来微创治疗发展,经皮腔内血管成形术联合支架置入术因具有创伤小、围手术期并发症少、术后恢复快等特点,受到临床广泛关注;但目前研究仅分析了该方式治疗闭塞性动脉硬化的近期疗效,未能对远期效果及血清学指标进行观察[2]。因此本研究深入探讨经皮腔内血管成形术治疗闭塞性动脉硬化的临床疗效,以期为临床提供指导和依据,现报道如下。
1 资料与方法
1.1 一般资料
选取2015年6月至2019年5月于遂宁市中心医院行手术治疗下肢闭塞性动脉硬化患者病历资料。纳入标准:(1)临床表现为间歇性跛行、静息疼痛、溃疡等;(2)经下肢动脉计算机断层扫描(computer tomography,CT)和数字减影血管造影(digital subtraction angiography,DSA)检查发现闭塞性动脉粥样硬化;(3)踝肱指数(ankle brachial index,ABI)<0.9;(4)Fontain分期为Ⅱb ~Ⅳ期。排除标准:(1)合并恶性肿瘤;(2)对造影剂过敏;(3)血液疾病;(4)下肢已经坏死并发大量感染,需要实施截肢手术。根据纳入与排除标准,纳入108例患者病历资料,根据治疗方式不同分为观察组(n=59)和对照组(n=49)。观察组,男性35例,女性24例;年龄56~81岁,平均(67.2±5.1)岁;病变部位:单侧48例,双侧11例;Fontain分期:Ⅱb期10例,Ⅲ期32例,Ⅳ期17例;合并疾病:高血压24例,高脂血症25例。对照组,男性26例,女性23例;年龄54~82岁, 平均(68.0±5.8)岁;病变部位:单侧44例,双侧5例;Fontain分期:Ⅱb期8例,Ⅲ期33例,Ⅳ期8例;合并疾病:高血压13例,高脂血症17例。两组患者临床资料比较,差异无统计学意义(P>0.05),具有可比性。
1.2 治疗方法
对照组患者采用动脉内剥脱术治疗,根据病变位置选择相应的纵行皮肤切口显露病变段动脉,完全游离病变段动脉,分别套阻断带,静脉注射0.6~0.8 mg/kg肝素,在病变段动脉的近、远端正常动脉处使用阻断钳阻断,纵行剖开病变段动脉,暴露病变动脉内膜,在动脉中层中部和外膜之间用血管剥离器剥离,先向近端剥离至正常内膜用血管剪刀水平剪断内膜,将硬化内膜向远端剥离直至内膜正常水平后剪断,100 U/ml肝素盐水(12 500 U肝素加入125 ml生理盐水)冲洗动脉创面,明确腔内无碎屑、内膜固定良好,开放远端阻断钳明确动脉回血良好再次阻断,同样操作检查近端动脉,连续外翻缝合动脉壁,检查远端动脉搏动恢复,动脉壁缝合口无漏血后逐层关闭皮肤切口。
观察组患者采用经皮腔内血管成形术联合支架植入术治疗,患者全身肝素化动脉造影明确病变长度、程度和远端流出道,选择035导丝和导管开通闭塞通道,先进行经皮腔内血管成形术,导管通过狭窄段后,先注入造影剂显示狭窄后血管情况,插入超长导丝撤出造影导管,球囊导管沿导丝送入狭窄段。困难时可采用超硬导丝协助,或可先采用小球囊导管对狭窄段进行预扩张,再采用自膨式支架进行扩张,导线通过闭塞段后静脉注射肝素80 U/kg,每小时静脉补充相同剂量的肝素,术中即时造影显示血流通畅。检查远端动脉搏动恢复,动脉壁缝合口无漏血后逐层关闭皮肤切口。术后严密观察患者生命体征及穿刺部位情况,以防出血等并发症的发生。对病变血管的随访观察可采用超声多普勒检查。继续抗凝治疗采用口服药物。
1.3 观察及判定指标
抽取患者的空腹静脉血3 ml,以2000 r/min,离心30 min,收集上清。采用酶联免疫吸附试验测定患者的血清超敏C反应蛋白(high sensitivity C-reactive protein,hs-CRP)、肿 瘤 坏 死 因 子-α(tumor necrosis factor-α,TNF-α)和白细胞介素-6(interleukin-6,IL-6)水平。检测试剂盒均在有效使用期内,严格按照试剂盒说明书进行操作。
比较两组患者治疗前及治疗后不同时间点ABI、间歇性跛行距离、血管通畅率、最小管腔直径(minimum lumen diameter,MLD)、远期管腔丢失(long-term lumen loss,LLL)及血清hs-CRP、TNF-α和IL-6水平。
根据患者自述能够行走的距离进行判断间歇性跛行距离;经下肢静脉血管造影检查判断血管通畅,靶血管的再狭窄定义为再次狭窄程度≥50%,测量方法:用血管超声或者下肢计算机体层摄影血管造影(computed tomography angiography,CTA)测量狭窄部血管直径和狭窄部近心端正常血管直径,并计算狭窄率,狭窄率=[1-(狭窄动脉直径/正常动脉直径)]×100%。末次检查时最大管腔直径-治疗后的最大管腔直径为LLL。
1.4 统计学方法
应用SPSS 21.0统计软件对数据进行分析,计量资料采用(±s)表示,采用两独立样本t检验和配对t检验;重复测量计量资料采用重复测量方差分析,任意时间点组间比较采用LSD-t检验;计数资料采用n(%)表示,组间比较采用χ2检验;等级资料比较采用秩和检验;以P<0.05为差异有统计学意义。
2 结果
2.1 ABI值比较
重复测量方差分析结果显示:两组患者的ABI值比较,差异有统计学意义(F组间=4.095,P组间=0.012);不同时间点(术前、术后3 d、术后3个月、术后6个月)的ABI值比较,差异有统计学意义(F时间=15.236,P时间<0.01);两组患者的ABI值在组间·时间点间比较,差异有统计学意义(F交互=9.764,P交互<0.01)。其中,术后3 d、术后3个月、术后6个月,观察组的ABI值均高于对照组,差异有统计学意义(P<0.05);两组患者在术后不同时间点的ABI值均较本组术前升高,差异有统计学意义(P<0.05,表1)。
表1 两组患者手术前后的ABI值比较(±s)
注:与同时间点对照组比较,aP<0.05;与本组术前比较,bP<0.05
组别 术前 术后3 d 术后3个月 术后6个月观察组(n=59)0.56±0.140.95±0.16a b0.92±0.17a b 0.90±0.15a b对照组(n=49)0.53±0.150.88±0.15b0.85±0.15b 0.83±0.16b
2.2 间歇性跛行距离比较
重复测量方差分析结果显示:两组患者的跛行距离比较,差异有统计学意义(F组间=8.164,P组间<0.01);不同时间点(术前、术后3个月、术后6个月)的跛行距离比较,差异有统计学意义(F时间=25.008,P时间<0.01);两组患者的跛行距离在组间·时间点间比较,差异有统计学意义(F交互=14.767,P交互<0.01)。其中,术后3个月和术后6个月,观察组患者间歇跛行距离均大于对照组患者,差异有统计学意义(P<0.05);两组患者术后不同时间点的间歇性跛行距离均较本组术前增加,差异有统计学意义(P<0.05,表2)。
表2 两组患者手术前后的跛行距离比较(m,±s)

表2 两组患者手术前后的跛行距离比较(m,±s)
注:与同时间点对照组比较,aP<0.05;与本组术前比较,bP<0.05
组别 术前 术后3个月 术后6个月观察组(n=59)113.2±24.0 478.5±50.3a b462.8±60.0a b对照组(n=49)117.5±26.2 412.1±43.6b 422.0±71.5b
2.3 MLD及LLL测定值比较
重复测量方差分析结果显示:两组患者的MLD值比较,差异有统计学意义(F组间=4.339,P组间=0.009);不同时间点(术前、术后3个月、术后6个月)的MLD值比较,差异有统计学意义(F时间=15.951,P时间<0.01);两组患者的MLD值在组间·时间点间比较,差异有统计学意义(F交互=7.528,P交互<0.01)。其中,术后3 d、术后3个月、术后6个月,观察组患者MLD值均高于对照组患者,差异均有统计学意义(P<0.05);两组患者术后不同时间点的MLD值均较本组术前增加,差异均有统计学意义(P<0.05,表3)。术后3个月、术后6个月观察组患者LLL值均低于对照组患者;术后6个月两组患者的MLD值均较本组术后3个月增加,差异有统计学意义 (P<0.05,表4)。
2.4 血清炎性因子水平比较
术前和术后3 d,两组患者的血清hs-CRP、TNF-α、IL-6水平比较,差异均无统计学意义(P>0.05);术后3 d,两组患者的血清hs-CRP、TNF-α、IL-6水平均较本组术前增高,差异有统计学意义(P<0.05,表5)。
表3 两组患者手术前后的MLD测定值比较(mm,±s)

表3 两组患者手术前后的MLD测定值比较(mm,±s)
注:与同时间点对照组比较,aP<0.05;与本组术前比较,bP<0.05
组别 术前 术后3 d 术后3个月 术后6个月观察组(n=59)1.78±0.584.82±0.90a b4.75±0.78a b4.56±0.81a b对照组(n=49)1.92±0.534.35±0.87b 4.12±0.66b3.80±0.70b
表4 两组患者的LLL值比较(mm,±s)
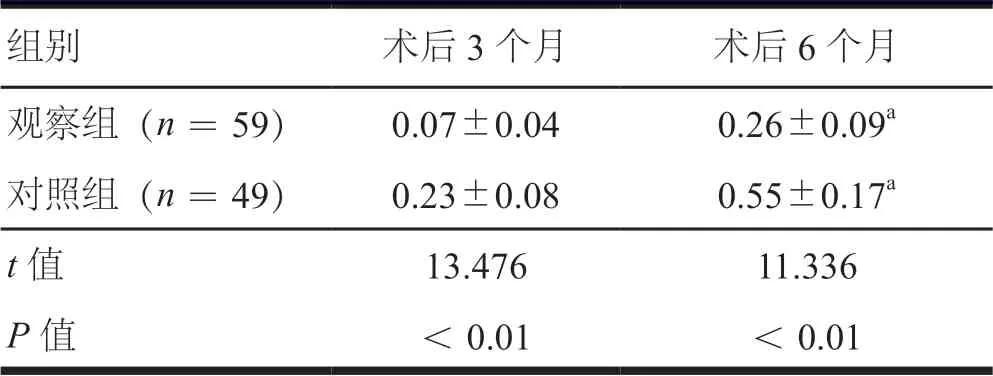
表4 两组患者的LLL值比较(mm,±s)
注:与本组术后3个月比较,aP<0.05
组别 术后3个月 术后6个月观察组(n=59) 0.07±0.04 0.26±0.09a对照组(n=49) 0.23±0.08 0.55±0.17a t值 13.476 11.336 P值 <0.01 <0.01
3 讨论
下肢闭塞性动脉硬化属于临床常见的血管疾病,在中老年人群中的发病率较高,且随着年龄的增长呈现增加趋势,尤其是动脉粥样硬化病变引发的慢性动脉闭塞,其中大型动脉为好发部位,严重影响患者的生活质量和身心健康[3]。已有研究发现,动脉粥样硬化斑块形成后会导致动脉中层强力纤维发生退行性改变,而且病变呈现节段性,主要出现在动脉分叉的起始部位或动脉主干弯曲部位,随着病情进展会导致下肢慢性缺血;粥样硬化斑块发生脱落后,基底粗糙导致血小板和纤维蛋白物质发生黏附,形成血栓脱落,进而导致动脉管腔堵塞;一旦血栓沿着动脉流动则会导致其他部位栓塞,肢体缺血加重,可导致急性缺血坏死的发生[4-5]。相关研究发现,下肢闭塞性动脉硬化的形成主要是由动脉粥样硬化斑块形成导致,斑块形成后严重影响人体的血流动力学,血流动力学异常导致了内皮功能受损[6-7]。目前临床治疗下肢闭塞性动脉硬化的方法较多,主要包括药物治疗和手术治疗,但基本原则均为控制病情进展和对缺血性溃疡处理。临床常用的抗血小板药物氯吡格雷和阿司匹林等均能够明显改善患者的血管状况,但却存在一定的不良反应,且并非所有患者均能获得良好的治疗效果[8-10]。
随着外科技术的飞速发展,手术治疗已成为下肢闭塞性动脉硬化的重要治疗方法。传统手术方案为下肢动脉内膜剥脱手术,通常适用于治疗Ⅰ型股动脉及髂动脉局部病变,其不仅可以减轻患者的负担,还可以确保手术部位动脉血流的相对稳定,但是该方式应用过程中造成的创伤较大,因而对于老年体弱及合并某些其他疾病的患者并不适用[11]。随着微创技术的应用,经皮血管腔内成形术已成为下肢闭塞性动脉硬化常用治疗方法,且研究证实其治疗成功率较高,同时具有微创性和可重复操作性,通过联合支架植入不仅能够确保手术治疗效果,还可以减少对人体的损伤与干扰[12-15]。通过联合支架植入可以弥补单纯腔内血管成形术由于血管弹性回缩或者质地较硬斑块可塑性差等缺点,支架具有良好的柔性和不易移位特点,在改善患者的血流动力学方面效果显著[16-17]。李全成等[18]研究认为通过联合支架植入对于出现夹层等并发症时可通过局部支架植入进行弥补,且动脉支架可支撑性强,有效弥补单纯腔内血管成形术治疗下肢闭塞性动脉硬化的局限,提升了术后远期通畅率,改善了患者的生活质量,与本研究结果相似。通过开展治疗本研究总结发现,临床应根据患者的实际病情合理选择手术方式,通常患者应选择可以降低术后发病率及缩短住院时间的经皮腔内血管成形术,术前做好围手术期的准备工作,控制患者的血糖和血压在合理的范围内,手术期间应随时监测患者的生命体征,术后应及时观察患者的病情如血压和心率方面的变化,直至患者的病情完全稳定。同时术后患者应及时使用肝素抗凝,以适当的剂量维持全身肝素化的水平,在用肝素期间观察肝素的用量并根据实际情况调整用量[19-20]。
表5 两组患者手术前后的血清炎性因子水平比较(±s)
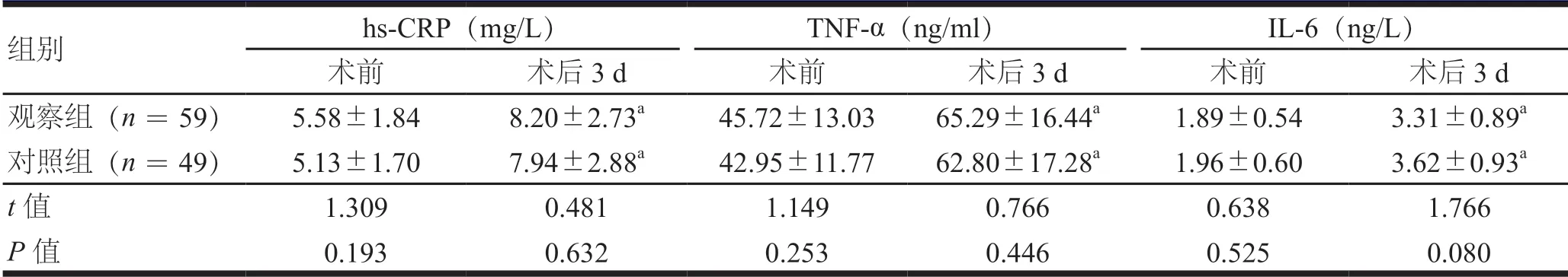
表5 两组患者手术前后的血清炎性因子水平比较(±s)
注:与本组术前比较,aP<0.05
组别 hs-CRP(mg/L) TNF-α(ng/ml) IL-6(ng/L)术前 术后3 d 术前 术后3 d 术前 术后3 d观察组(n=59) 5.58±1.84 8.20±2.73a 45.72±13.03 65.29±16.44a 1.89±0.54 3.31±0.89a对照组(n=49) 5.13±1.70 7.94±2.88a 42.95±11.77 62.80±17.28a 1.96±0.60 3.62±0.93a t值 1.309 0.481 1.149 0.766 0.638 1.766 P值 0.193 0.632 0.253 0.446 0.525 0.080
本研究结果显示,术后3 d、术后3个月、术后6个月,观察组患者ABI和MLD值均高于对照组;术后3个月、6个月,LLL值均低于对照组,提示采用经皮腔内血管成形术联合支架植入术治疗下肢闭塞性动脉硬化可以显著改善患者的血管功能。术后3个月、术后6个月,观察组患者间歇性跛行距离大于对照组患者,提示采用经皮腔内血管成形术联合支架植入术治疗下肢闭塞性动脉硬化能够有效提升患者生活质量,改善临床体征。术前、术后3 d分别测定两组患者的血清hs-CRP、TNF-α、IL-6测定值比较,差异无统计学意义,提示采用经皮腔内血管成形术联合支架植入术治疗下肢闭塞性动脉硬化不会造成患者体内炎性反应加剧。本研究的优势在于分析了经皮腔内血管成形术联合支架置入术治疗下肢闭塞性动脉硬化对患者血管功能的改善效果,同时还分析了对患者体内炎性因子影响,为临床合理选择治疗方法提供了依据,但是本研究入组患者数量有限,而且由于国内人群在地域等方面的差异性未能考虑,难免会存在一定的误差,因此还需扩充样本量深入研究。
综上所述,经皮腔内血管成形术联合支架植入术治疗下肢闭塞性动脉硬化效果优于动脉内剥脱术,术后患者管腔维持更好。

