胫骨横向骨搬移术治疗150例糖尿病足溃疡的疗效观察
熊企秋 丁小方 任华亮 张望德 李春民
1首都医科大学附属北京朝阳医院血管外科,北京 100020 2北京市隆福医院骨科,北京 100010
糖尿病足溃疡是糖尿病患者严重的并发症,糖尿病患者发生足溃疡的概率为25%[1]。在中国,糖尿病足发病率逐年升高,50岁及以上糖尿病患者中,糖尿病足的发生率达8.1%,糖尿病足溃疡患者的截肢率达22%,病死率达11%,截肢已成为糖尿病患者致死、致残的主要原因[2-3]。糖尿病足溃疡患者周围血管及神经病变严重延缓了创面的愈合,传统的动脉搭桥手术及介入治疗效果不理想,术后存在较高的再狭窄或闭塞率,使局部血运重建困难,从而导致创面延迟愈合甚至难以修复,最后需行截肢处理[4-6]。因此,有效重建局部血供、降低截肢率成为治疗糖尿病足溃疡的重点。胫骨横向骨搬移术由Ilizarov[7]提出,基于张力-应力法则,通过对组织进行持续、稳定牵引,刺激局部组织再生,早期应用于骨缺损等治疗。胫骨横向骨搬移术可刺激患肢下肢微血管循环,为糖尿病足溃疡患者创面愈合提供所需血供[8-9]。本研究探讨胫骨横向骨搬移术对糖尿病足溃疡患者的临床疗效,现报道如下。
1 资料与方法
1.1 一般资料
选取2014年1月至2019年12月首都医科大学附属北京朝阳医院和北京市隆福医院接受胫骨横向骨搬移术治疗的糖尿病足溃疡患者临床资料。纳入标准:符合糖尿病的诊断标准(空腹血糖≥7.0 mmol/L,或餐后2 h血 糖≥11.1 mmol/L,或随机血糖≥11.1 mmol/L);糖尿病足且Wagner分级≥2级,经保守治疗无缓解者;血管超声检查显示,远端至少有单只小腿自体血管通畅(胫前、胫后或腓动脉)。排除标准:合并其他不能控制的严重糖尿病并发症;实施过截肢(踝关节以上);妊娠和哺乳期女性;患有缩短预期生命的疾病,如肿瘤等。根据纳入与排除标准,最终纳入150例患者,男性78例,女性72例。年龄48~90岁,平均(68.23±7.29)岁。体重指数(body mass index,BMI)20~35 kg/m²,平均BMI(26.45±3.56)kg/m²;创面面积2~26 cm²;踝肱指数(ankle brachial index,ABI)0.30~0.58。糖尿病病程6~11年,平均(7.95±1.30)年。合并吸烟史49例,冠心病史23例,高血压病史49例,肾功能不全52例。按创面(wound,W)、缺血(ischemia,I)和足部感染(foot infection,Fi)的WIFi分级[10]分为W分级2级90例,3级60例;I分级2级114例,3级36例;Fi分级2级114例,3级36例。创面分布:足趾136例,足体68例,足踝3例。所有患者足部均存在局部软组织溃疡创面,4例患者足趾坏疽。
1.2 手术方法
患者生命体征及血糖控制平稳后行手术治疗,蛛网膜下腔麻醉生效后,在患肢胫骨平台下方10 cm和 30 cm处分别用1枚外固定针穿过双侧皮质以固定骨搬运架,在两枚外固定针中段设计2 处相距2 cm的3~5 cm切口,完整剥离骨膜,每处切口下用0.8 mm骨钻截取长宽3 cm×2 cm单层骨皮质,用外固定架搬运针固定于截取的骨质中间,原位逐层缝合骨膜及皮下组织,见图1。
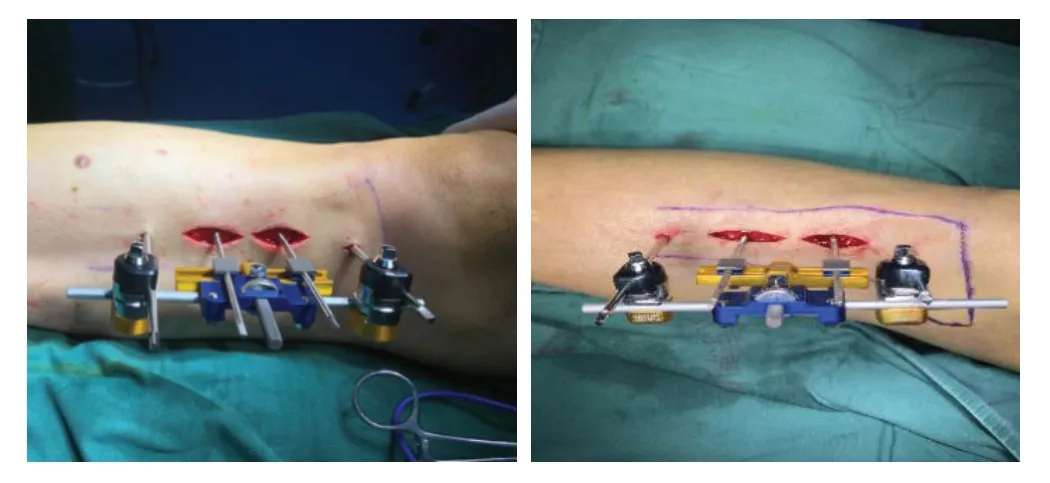
图1 胫骨横向骨搬移术的术中情况
1.3 术后处理
术后只清创不扩创,去除坏死组织;钉道周围每日酒精消毒,保持无菌状态;每日伤口换药,足跟部及踝部下垫软枕,避免卧床时局部压力增高造成二次创面发生;预防肺部感染、下肢血栓、压疮等卧床相关并发症发生;根据创面分泌物药敏试验结果应用抗生素治疗。术后第5天开始骨搬移过程,每天向外搬动1 mm,分4次完成。过程持续10 d,维持3 d后,每天向内搬运1 mm,分4次完成。骨块复位后固定架维持至骨块初步愈合,整个治疗过程为7周。
1.4 观察指标
术后3个月时观察创面愈合情况。完全愈合:创面完全愈合,无肢体缺失;不完全愈合:创面未完全愈合,无肢体缺失;截肢:肢体缺失。统计并比较术前和术后3个月视觉模拟评分法(visual analogue scales,VAS)评分、创面面积、WIFi分级及ABI[10-11]。
1.5 随访
150例患者均随访3个月,创面完全愈合或创面进一步扩大则提前结束随访。
1.6 统计学方法
应用SPSS 22.0统计软件对数据进行分析,计数资料以n表示;服从正态分布的计量资料以(±s)表示,非参数资料以M(P25,P75)表示,术前术后非参数资料和等级资料比较采用秩和检验,以P<0.05为差异有统计学意义。
2 结果
2.1 治疗情况
平均住院时间(21.24±1.87)d;创面愈合时间 41~85 d,平均(51.01±9.09)d;治疗费用43 523~78 544元,平均(55 711.81±10 171.21)元。
2.2 临床疗效
150例患者,术后3个月WIFi分级优于术前WIFi分级,差异有统计学意义(P<0.05,表1)。术后3个月时VAS评分低于术前,ABI高于术前,差异有统计学意义(P<0.05,表2)。术后足部创面完全愈合144例,不完全愈合2例,截肢4例,愈合率为96%(144/150)。不完全愈合的2例中,创面面积较术前明显减小;4例截肢患者,系入院时已足趾坏死,行清创截趾术处理,溃疡创面较入院时好转。术后未有胫骨骨折及钉道感染等并发症报告。
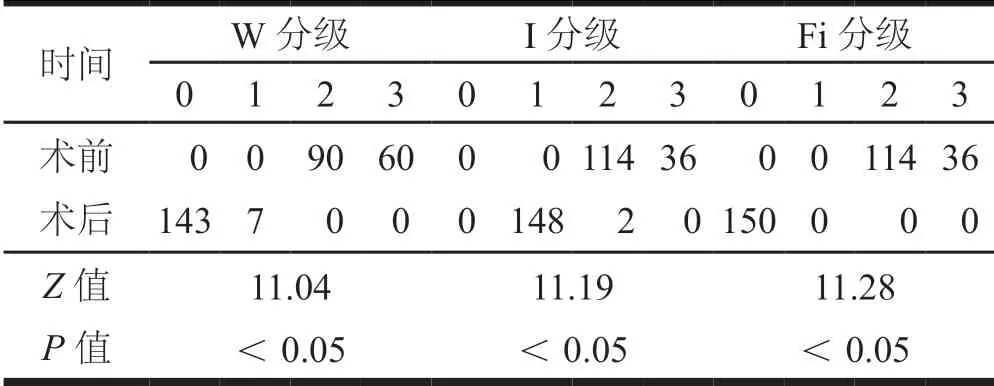
表1 150例患者术前及术后3个月WIFi分级比较
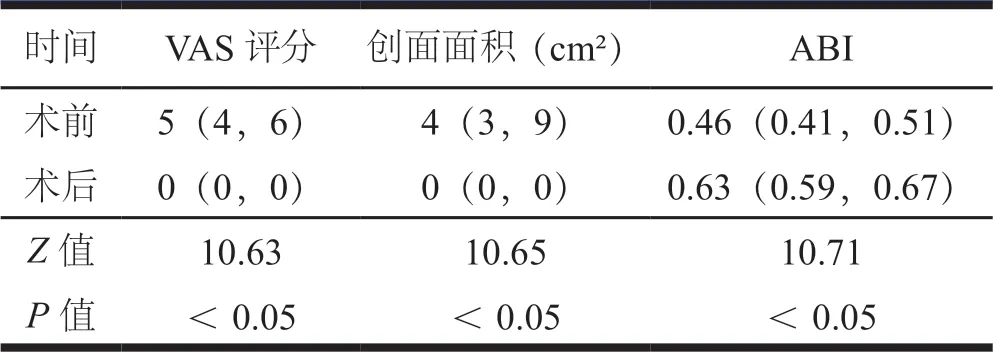
表2 150例患者术前及术后3个月VAS评分、创面面积和ABI比较[M(P25,P75)]
3 讨论
糖尿病足溃疡目前治疗方式主要包括多种换药、血管搭桥手术或介入手术等,这些治疗虽然获得一定疗效。但换药治疗或介入治疗并没有从根本上解决糖尿病足末梢血管病变导致足部血供差的问题,而且肢体末端缺乏充足的血液供应,导致溃疡不愈合,甚至愈合后再次复发[12-13]。研究显示,即使通过外科清创手术使得溃疡愈合,但患者3年内复发率仍可达60%[14]。因此有效重建周围血管组织微循环成为糖尿病足治疗的新方向。
糖尿病足通常分为混合型溃疡、缺血型溃疡及神经型溃疡。其中混合型最为常见,然后是缺血型,单纯神经型溃疡较少见。目前对于神经型溃疡缺少有效治疗,而针对缺血型溃疡则可以通过介入技术开通血运或重建局部微循环来改善局部血供、促进创面愈合以达到治疗目的[15]。研究显示,对于合并大中动脉狭窄的患者单独应用胫骨横向骨搬移术存在较高的溃疡不愈合及加重风险[16]。故本研究接受胫骨横向骨搬移术治疗的患者胫前、胫后、腓动脉至少有1支通畅,以确保流入道通畅。
本研究150例治疗后,144例创面完全愈合,术后WIFi分级较术前改善,2例不完全愈合患者足部创面肉芽组织新鲜,溃疡面积较入院时显著减小,溃疡呈愈合趋势。4例截趾患者入院时足趾已坏死,无愈合可能,清创后经胫骨横向骨搬运治疗,溃疡创面较入院时好转。骨搬移技术通过对组织进行持续、稳定牵引,可以改善微循环,刺激局部组织再生,促进溃疡愈合[17-18]。Rauch等[8]和Haque等[9]发现骨搬运区域中多种血管生长因子的表达高于其他区域,被激活的内皮细胞及细胞外基质相互作用,在分子信号指导下,建立新的微循环管道,改善局部血供、加速组织再生。欧栓机等[19]研究也发现胫骨横向骨搬移技术早期可显著增加血清血管生成相关因子的表达,从而有利于局部微循环重建。
遵循微创原则采用小切口,截取骨窗面积为3 cm× 2 cm,以利于术后护理及切口愈合[20]。此外本研究参考“手风琴”技术,即通过对骨窗进行持续牵拉,促进组织再生,重建大量侧支循环,并在此基础上,进一步缩短了骨搬运时间,尽可能减少患者佩戴外固定装置时间,也防止骨窗膨出过度压迫皮肤。本研究150例患者术后未出现钉道感染、皮肤坏死、胫骨骨折等并发症。以往研究显示,术后胫骨骨折发生率为10%[21],本研究术后未发生并发症可能得益于术后严格护理及手术方法改良。通常考虑糖尿病患者本身易并发感染及创面难愈,尽可能缩小切口,在不影响疗效的前提下适当减少搬运时间,从而降低并发症发生率,骨搬运中微创理念的应用,应该成为改良方向。
本研究存在一定局限性,随访时间较短,无法验证骨搬运技术的中期及远期疗效。未来研究中可增加术后随访时间,对其中远期疗效进行细致评估,探索其远期疗效及影响因素。此外胫骨横向骨搬移术目前尚无统一临床标准,不同方式治疗后疗效优劣尚无定论,这也是胫骨横向骨搬运技术需要进一步改进的方向。经过未来更大样本量、更科学严谨设计的研究验证,胫骨横向骨搬移术或将成为糖尿病足溃疡治疗的主流之一。综上所述,胫骨横向骨搬移术对于促进糖尿病足溃疡愈合具有显著疗效。

