早期盆底康复对全子宫切除术后盆底功能的影响
沈平绒,岑瑾,史斌,乌静,胡金军,邵佩
全子宫切除术是治疗子宫良性病变最常见的一种手术方式[1],该手术损伤盆底支持组织并破坏盆底整体结构,可诱发盆底功能障碍性疾病(PFD),影响患者的生活质量[2-3]。本研究旨在探讨盆底肌功能锻炼及电刺激+生物反馈+盆底肌功能锻炼在全子宫切除术后提升盆底功能的疗效,现报道如下。
1 资料与方法
1.1 一般资料 收集2017 年7 月至2019 年6 月在浙江省宁海县妇幼保健院行全子宫切除术患者。纳入标准:(1)年龄40 ~55 岁;(2)妇科良性疾病,符合子宫肌瘤、子宫腺肌病、异常子宫出血及宫颈上皮内瘤样病变的相关诊断标准;(3)符合子宫切除术指征,已婚已育,无生育要求;(4)可独立完成问卷;(5)患者自愿参加,且知情同意。排除:(1)既往严重阴道损伤、会阴体撕裂等影响盆底功能疾病史;(2)合并泌尿系统或生殖系统急性感染;(3)生殖系统畸形;(4)精神疾病;(5)既往有盆腔器官脱垂;(6)伴有心肝肾等严重器质性病变;(7)心脏起搏器植入史。共纳入符合标准的患者120 例,按随机数字表法分为A、B、C 组3 组,各40 例。3 组一般资料差异无统计学意义(>0.05),见表1。
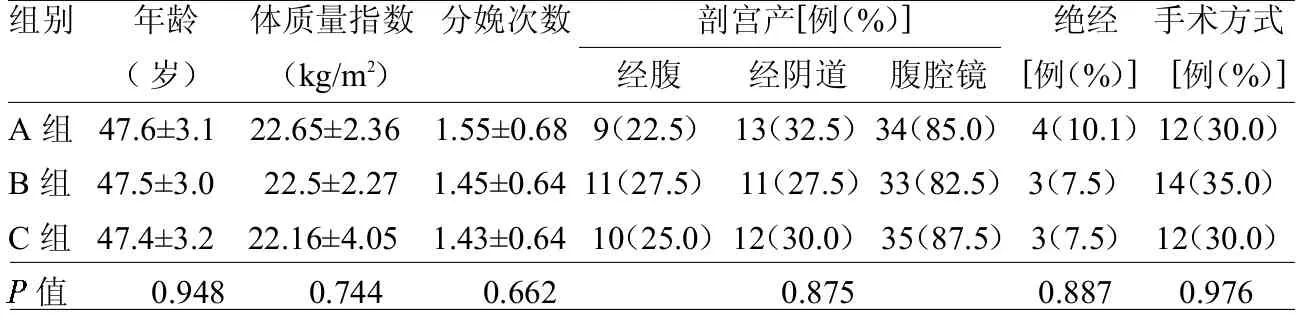
表1 3 组一般资料
1.2 方法 全子宫切除术后1 周A 组开始进行常规盆底肌功能锻炼,共计12周,之后继续进行盆底肌功能锻炼治疗。B组在盆底肌功能锻炼治疗的基础上于术后3 个月结合电刺激+生物反馈。C组常规术后宣教及健康指导,避免负重,无特殊治疗。盆底肌功能锻炼具体方法如下:收缩肛门、阴道及尿道,形成盆底肌上提的感觉至最大力,持续3 ~5 s,再放松3 ~5 s,重复做15 ~30 min,2次/d,4 周为1 个疗程。训练中避免腹部、腿部及臀部肌肉与盆底肌同时收缩。电刺激和生物反馈具体方法:采用加拿大盆底生物刺激反馈治疗仪(SA9800 型)进行盆底肌康复治疗,患者半卧于治疗床上,阴道内置入治疗仪电极,根据盆底肌筛查情况及临床不同症状,分别选择不同的电刺激方案及生物反馈训练模块,进行Ⅰ类肌纤维及Ⅱ类肌纤维电刺(频率8~33 Hz,脉宽30 ~740 s)及生物反馈治疗(包括A3 反射、场景反射、松弛反射等),电刺激治疗电流强度以患者感觉肌肉有跳动而无疼痛为最佳,每次治疗前根据患者的耐受程度重新调整,每次治疗时长控制在20 ~30 min,3 次/周,4 周为1个疗程,共进行3 个疗程。由同一组医务人员一对一指导,科室专人负责电话随访,督促患者完成康复训练,并及时复诊。
1.3 观察指标 术后3、6、12个月复查,检查内容包括手检和机检测定盆底肌力,采用盆腔器官脱垂定量分度法(POPQ)、压力性尿失禁(SUI)分度、盆底障碍影响简易问卷7(PFIQ-7)和女性性功能量表(FSFI)。
1.3.1 盆底肌力测定 按盆底综合收缩力评定标准进行手测盆底肌力[4],分为0~V 级,级别越高,肌力越好,盆底肌力达Ⅲ级以上者通常不会出现临床症状,属于正常肌力。盆底生物刺激反馈治疗仪分类检测患者I类和II类肌纤维的肌电幅值变化。
1.3.2 盆腔器官脱垂分度 采用POP-Q分度共分5 级[5],分度越高PFD 越严重。1.3.3 SUI分度 SUI是指在咳嗽、打喷嚏及搬重物等腹压增加情况下出现尿液不自主的从尿道口流出。SUI 严重程度的测量采用Ingelman-Sundberg分度法[6],将SUI 分为Ⅰ~Ⅲ度。分度越高,尿失禁越严重。
1.3.4 问卷调查表 采用PFIQ-7评价生活质量[7]及FSFI 评价性功能[8],由专人负责询问并填写PFIQ-7 和FSFI,并做记录。
1.4 统计方法 采用SPSS 20.0 统计软件进行分析,计量资料以均数±标准差表示,行One-Way ANOVA检验;计数资料采用2检验或秩和检验。<0.05 为差异有统计学意义。
2 结果
2.1 3 组盆底肌力级别及I、II类肌纤维肌电振幅比较 术后3、6、12 个月A、B组盆底肌力级别主要为Ⅱ,Ⅲ级,均优于C 组(均<0.05);术后3、6、12 个月B组盆底肌力级别均优于A 组(均<0.05)。见表2。术后3 个月A、B 组的I、II 类肌纤维肌电振幅均较C 组高(均<0.05);术后6、12 个月I、II 类肌纤维肌电幅值A、B 组均逐步上升,均优于C 组(均<0.05),且B 组肌电幅值较A 组提高更显著(均<0.05)。见表3。
2.2 3 组POP-Q 分度比较 所有患者术后3、6、12个月POP-Q分度均无Ⅲ、Ⅳ度者,术后3 个月时基本未发生盆腔器官脱垂(均仅为0 ~Ⅰ度)。3 组术后6个月时阴道前壁部分有Ⅰ~Ⅱ度膨出,3 组POP-Q 分度差异无统计学意义(>0.05),术后1 年除C 组出现少数I ~II度的阴道顶端膨出外,3 组盆腔器官脱垂程度发生率差异无统计学意义(>0.05)。见表4。
2.3 3 组SUI 分度比较 3 组术后3个月SUI 分度差异无统计学意义(>0.05),术后6个月B组分度优于C组(<0.05),术后12 个月A、B 组分度均优于C 组(均<0.05);术后6、12 个月B组尿失禁发生率较A组少,术后12 个月C 组尿失禁发生率高于A、B 组(均<0.05)。见表5 ~6。
2.4 3 组术后生活质量及性功能评分比较 因术后3个月内禁性生活,因此未进行3 组比较。3 组术后6、12 个月PFIQ-7 评分差异均有统计学意义(均<0.05),且A、B组差异有统计学意义(<0.05)。3 组术后6、12 个月FSFI 评分差异均有统计学意义(均<0.05),且B 组优于A 组(均<0.05)。见表7。
3 讨论
全子宫切除术因安全、有效而成为妇产科最常见的手术之一,在临床上被广泛应用[9]。但切除子宫时会破坏盆底的正常解剖和局部神经支配,从而改变盆底整体结构与生理状态,增加PFD 的发生率。有文献报道全子宫切除术后膀胱功能障碍、盆腔器官脱垂、排便功能障碍及性功能障碍发的生率分别为5%~76%、10.8%~40%、33%及56.0%~67.5%[10-11]。因此如何降低全子宫切除术后PFD 的发病率,值得临床医生关注。
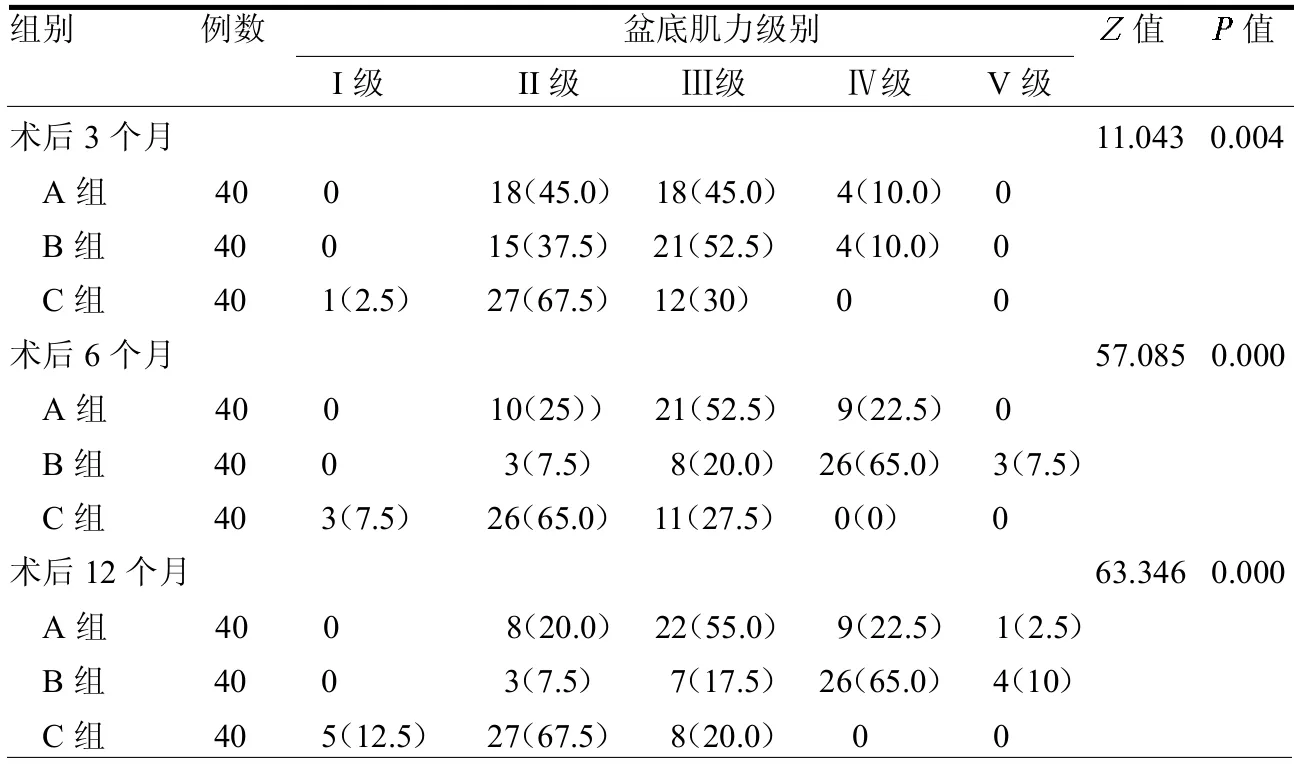
表2 3 组盆底肌力级别比较 例(%)
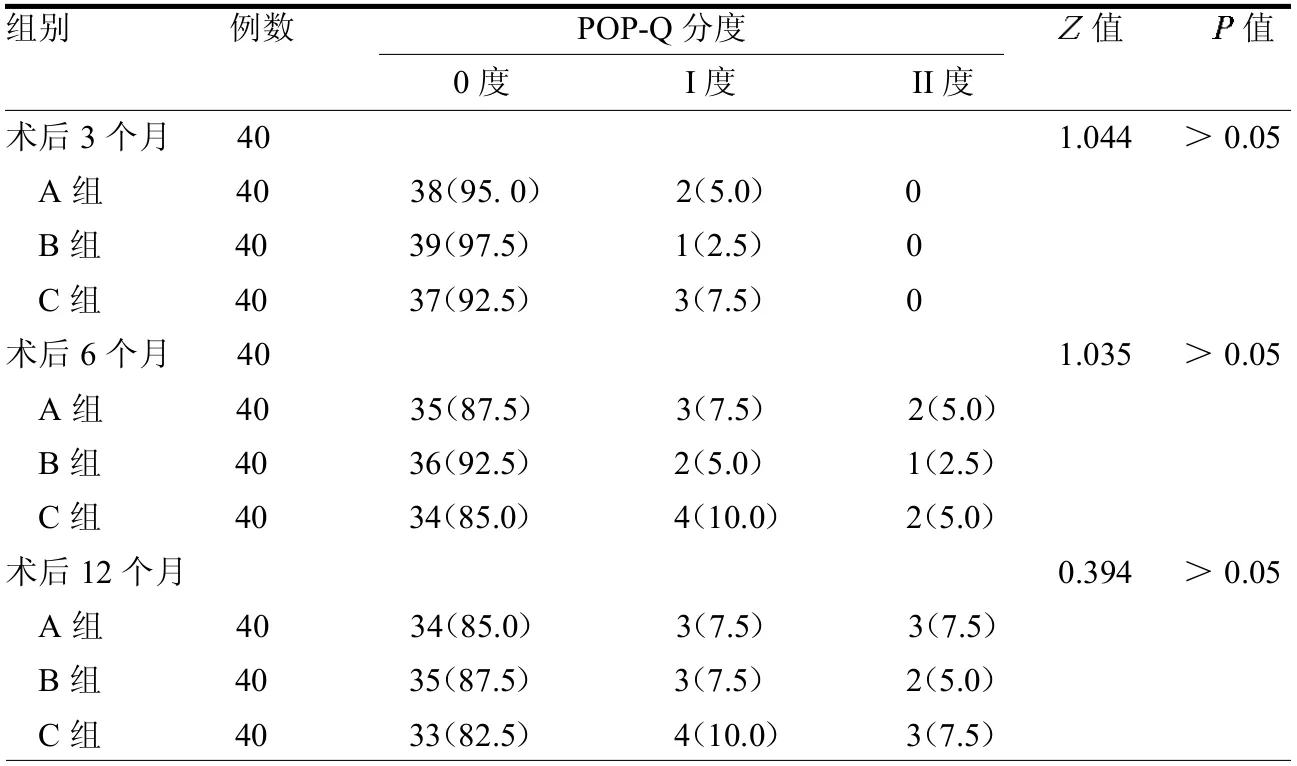
表4 3 组POP-Q 分度比较 例(%)
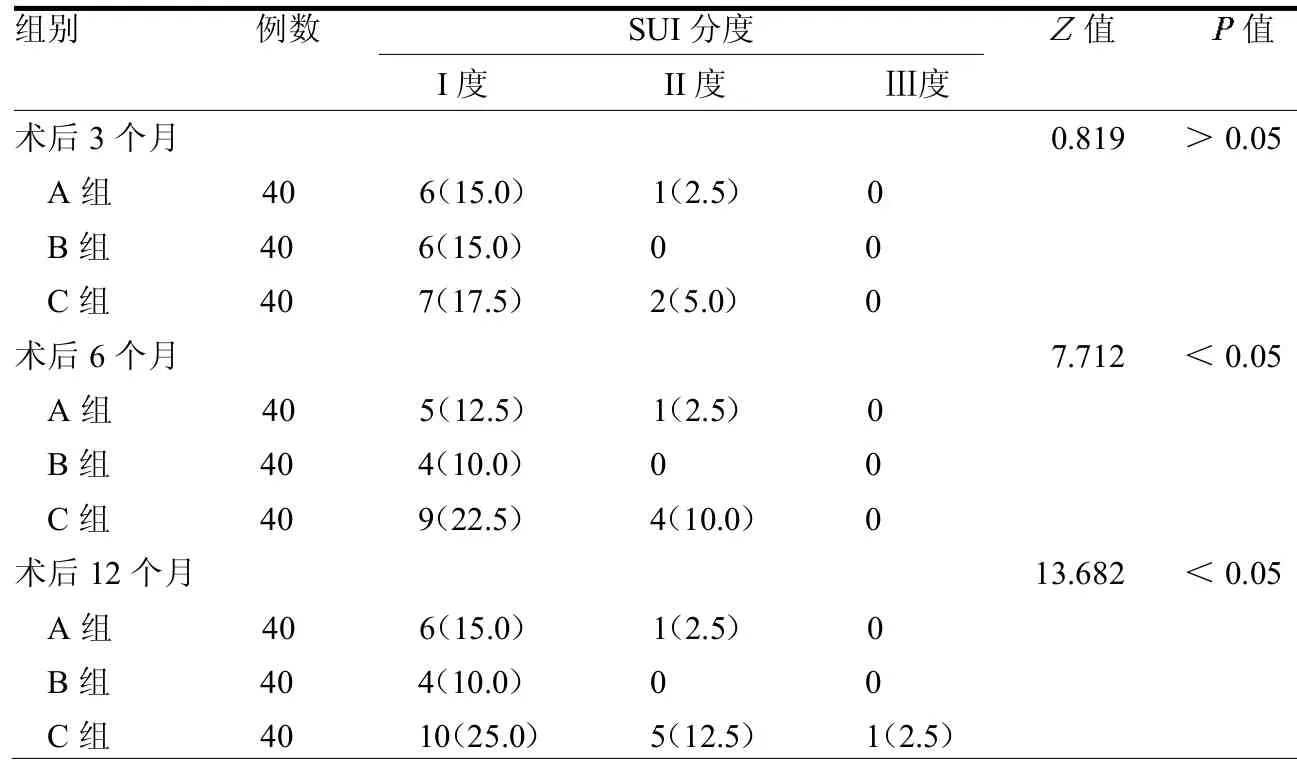
表5 3 组SUI 分度比较 例(%)

表6 3 组SUI 发生率比较 例(%)
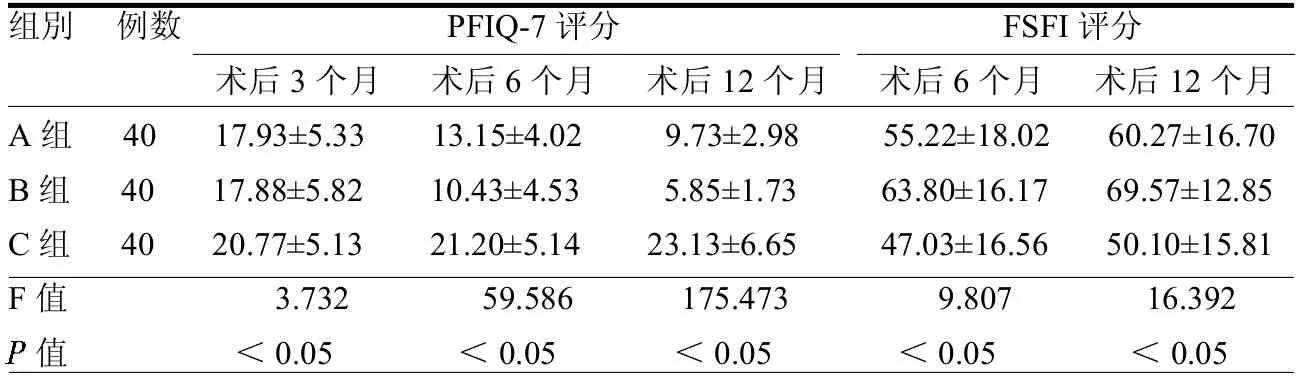
表7 3 组生活质量及性功能评分比较 分
盆底康复可改善盆底肌反应能力、弹性、强度及括约缩放功能[12],是防治早期PFD 的有效措施。盆底康复治疗主要包括Kegel 锻炼、电刺激及生物反馈。Kegel锻炼的主动锻炼以肛提肌为主,刺激盆底的神经功能能增加神经的兴奋频率,可使有效运动单位数提升,盆底肌力得到增强,改善盆底功能。低频电刺激通过电流信号使盆底组织发生被动运动,增强肌肉收缩力和张力,刺激神经肌肉接头,提升神经肌肉兴奋程度,促进细胞新陈代谢,改善盆底组织血供,延缓盆底组织退行性变,从而达到增强盆底支持功能,提高控尿控便能力,改善性功能[13]。而生物反馈治疗采用视觉信号或模拟声音反馈信息,使患者形成条件反射,并根据信号学会正确自主控制盆底肌收缩和舒张,改善盆底肌功能[14]。
本研究结果显示,实施盆底康复治疗的两组盆底肌力分级及肌电幅值均得到优化,SUI 发生率及严重程度较C 组下降明显,生活质量及性功能均优于C组,且B组疗效优于A组(均<0.05)。这说明全子宫切除术后进行合理的盆底康复治疗能有效改善盆底功能和生活质量,盆底肌功能锻炼的基础上结合电刺激+生物反馈联合治疗效果更佳。有学者提出,术后进行盆底功能锻炼的最佳时机是在残端愈合良好但未形成疤痕时[15],本研究均于患者术后1 周即开展Kegel 锻炼,避免错过最佳治疗时机。

