脑小血管病认知障碍特点及与影像学总负荷评分的关系
汪 峰 杨 楠 彭慧渊 刘树学 曹明明 蔡娴珊 李建婷
中山市中医院,广东 中山528401
脑小血管病(cerebral small vessel disease,CSVD)是各种因素损伤脑小动脉、微动脉、毛细血管、小静脉所致腔梗、脑白质病变、脑微出血、血管周围间隙扩大、脑萎缩等为主要影像学表现的综合征。随着影像检查的普及,CSVD 被大量发现,脑小血管病引起的腔梗占缺血性脑卒中25%~50%[1],87%的60~70 岁老年人群可见皮质下白质改变[3],60~69 岁脑微出血患病率17.8%,80 岁以上可增至38.8%[3]。因其病变程度不一,临床表现多样,病变局限者可无症状或仅表现为腔隙综合征[4],随着年龄增长更多见的是两种或以上影像学表现叠加,出现认知障碍、步态异常、抑郁淡漠、排尿障碍等复杂临床表现。据调查36%~67%的痴呆由CSVD 引起[5],是老年人群认知损害的主要原因,严重影响患者生活质量,也是现代社会亟需面对的重大公共卫生难题。既往研究发现[6-9],腔隙性梗死、脑微出血是认知损害的重要因素,认知损害程度与病灶数量和部位相关;脑白质病变可能会增加人群发生认知障碍的风险,脑室周围白质病变与执行功能相关,颞叶白质病变则影响记忆功能;这些研究多着眼于单一影像标记物与认知的关系,而对多类型叠加关注较少,事实上腔梗、脑白质病、脑微出血、血管周围间隙彼此互相关联,均为全脑小血管病受累表现。CSVD影像负荷评分通过对MRI影像标记物种类和分级进行量化评分,整体评估脑小血管病严重程度,更有助于得出准确、全面的研究结论。现有研究提示,脑小血管病负荷评分可预测高血压4 a 内认知水平尤其是执行功能的下降[10]。作为预测提示工具,高负荷评分提示更严重和更广泛的认知功能障碍,尤其是信息处理速度和总体认知功能的下降[11]。本文旨在借助影像学负荷评分探讨不同等级负荷评分对认知功能尤其是不同认知域的影响,为临床评估CSVD患者预后提供依据。
1 资料与方法
1.1 研究对象采用横断面调查,纳入2016-10—2019-12中山市中医院门诊及住院的CSVD患者272例,同时纳入年龄、性别、受教育程度匹配的健康志愿者(无认知障碍且MR 检查无异常)30例作为对照组。本研究获得中山市中医院医学伦理委员会批准,所有受试者均签署知情同意书。
1.2 病例选择标准参照中国脑小血管病诊治共识[12]诊断标准:MRI表现为新发小的皮质下梗死、可能血管起源的腔隙、可能血管起源的白质高信号、血管周围间隙、脑微出血、脑萎缩,符合MRI表现其中1项或多项;40 岁≤年龄≤80 岁;本人或法定监护人同意并签署知情同意书。排除标准:(1)合并心源性脑栓塞、颅内大动脉闭塞患者;(2)遗传、感染、代谢等非血管因素所致的脑白质变性者;(3)神经梅毒、脑积水、脑外伤、脑肿瘤等非血管因素引起认知功能障碍者;(4)视听障碍、精神障碍、言语表达障碍等可能影响认知检查者;(5)无法配合认知评定者;(6)合并抑郁症等神经心理疾病者;(7)酒精、药物滥用者;(8)肝性脑病、肺性脑病等合并严重脏器损害者;(9)正在参与其他临床试验者。
1.3 方法入组时扫描磁共振(MRI)确认存在CSVD影像学表现,进行CSVD总体负荷评分,扫描后1 周内,采用简易智力状态检查量表(MMSE)评分进行筛查分组,蒙特利尔认知量表(MoCA)进行总分和各认知域评价,并收集血管病相关资料。
1.3.1 一般资料收集:记录所有纳入者性别、年龄、高血压、高脂血症、糖尿病、既往脑卒中史、受教育年限和吸烟史。
1.3.2 认知功能评价:由1名独立认知评估师对全部受试者进行评估。
1.3.2.1 简易智力状态检查量表(MMSE):所有纳入者均行MMSE 检查,受教育年限≤12 a 者总分加1 分(校正受教育年限的偏倚),总分<27 分提示存在认知功能损害。据MMSE 结果将CSVD 患者分为无认知障碍组(MMSE 27~30分)和认知障碍组(MMSE<27分,其中10~26分为轻中度,≤9分为重度)。
1.3.2.2 蒙特利尔认知评估量表(MoCA):记录MoCA 总分及视空间及执行功能(5 分)、记忆(5分)、语言(3 分)、命名(3 分)、注意(3 分)、抽象思维(2 分)、计算(3 分)、定向(6 分)等8 个认知域各自评分。
1.3.3 脑小血管病MRI总体负荷评分:使用美国GE公司3.0T 磁共振进行头颅MRI 检查,扫描序列包括T1WI、T2WI、FLAIR、SWI。在不知晓患者基本信息的情况下,由两名经过一致性检验的神经内科高年资医师参照《中国脑小血管病诊治共识》对MRI图像进行评估:①腔隙性梗死指T2-FLAIR 影像上表现为圆形、卵圆形,直径<20 mm,呈中心脑脊液样低信号,周围环绕高信号;②脑白质病变指位于脑白质内T2或T2-FLAIR 高信号、T1等信号或低信号,内无空腔。根据Fazekas量表[12]对脑白质高信号进行分级:①脑室旁高信号评分:无病变计0 分;脑室旁帽状或笔样薄层病灶计1 分;光滑的晕圈状病灶计2 分;脑室旁信号延伸至深部白质者计3 分。②深部白质高信号评分:无病变计0 分,点状病灶计1 分,病变开始融合计2分,大面积融合病灶计3分。两部分评分加和为最终评分。③血管周围间隙:可呈线形(成像平面与血管平行时)或呈圆形/卵圆形(成像平面与血管垂直时),直径通常≤3 mm,在基底节下部最为明显,局部扩大可达10~20 mm,与脑脊液相同信号。④脑微出血在GRE 或SWI 图像上呈边界清晰,直径通常2~5 mm,最大≤10 mm,圆形或卵圆形均质性低信号影。
CSVD 的MRI 评分[13]:①脑白质病变:Fazekas 量表≥2分计1分;②腔梗≥1个计1分;③深部脑微出血≥1个计1分;④基底节区血管周围间隙>10个计1分。
1.4 统计学方法统计学相关分析采用SPSS 20.0软件,符合正态分布的计量资料以(x±s)表示,多组间比较采用单因素方差分析,进一步两两比较采用LSD-t 检验,方差不齐采用秩和检验;计数资料的分析采用χ2检验,P<0.05为差异有统计学意义。
2 结果
2.1 无认知障碍组与认知障碍组一般资料比较CSVD 患者272例,其中无认知障碍组118例,认知障碍组154例,2组年龄、性别、吸烟史、糖尿病、高血压、高脂血症方面差异无统计学意义,受教育年限、既往卒中病史方面差异有统计学意义(P<0.05),见表1。
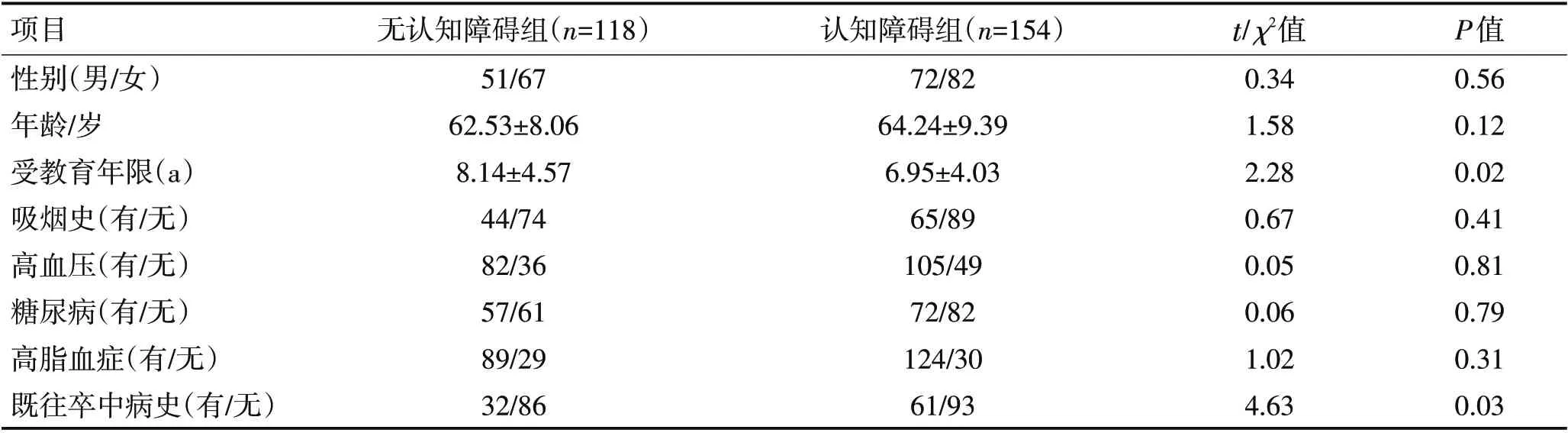
表1 无认知障碍组与认知障碍组一般资料比较Table 1 Comparison of general data between the non-cognitive impairment group and the cognitive impairment group
2.2 各组MoCA评分比较各组MoCA 总分存在显著差异,CSVD 认知障碍组低于健康对照组和无认知障碍组(F=34.27,P<0.01),3 组间两两比较,以MMSE 筛查的无认知障碍组MoCA 总分低于健康对照组,但高于认知障碍组(P<0.05),提示CSVD 易合并认知功能异常,在评估血管性认知障碍方面MoCA 较MMSE 更敏感。进一步各亚组认知域评估提示,CSVD 患者认知障碍主要体现在视空间及执行功能、记忆、语言、注意、计算方面,评分明显下降(P<0.05)。见表2。
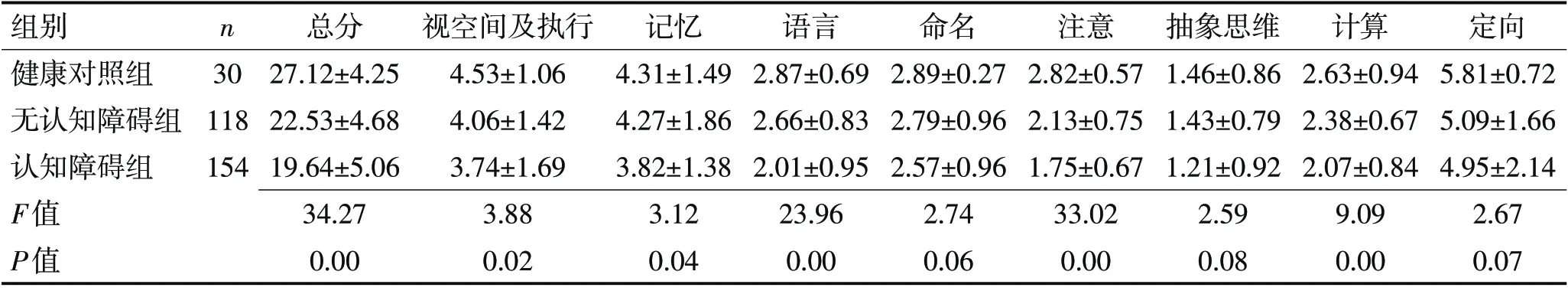
表2 各组MoCA评分比较 (分,x±s)Table 2 Comparison of MoCA scores among three groups (scores,x±s)
2.3 各组MRI 负荷评分比较较低的总负荷评分1~2 分主要分布于无认知障碍和轻中度认知障碍组,分别占97.46%、76.11%,而较高的负荷评分3~4分则以重度认知障碍组为主,达87.80%,3组卡方分析示差异有统计学意义(χ2=120.38,P<0.01),提示较高负荷评分可能与较严重的认知障碍相关。见表3。
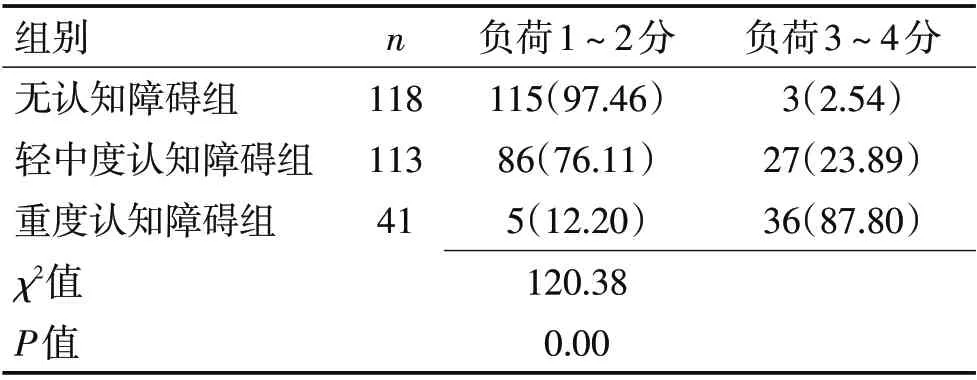
表3 CSVD各认知功能组MRI负荷评分比较 [n(%)]Table 3 CSVD comparison of MRI load score among cognitive functional groups
2.4 MRI 负荷评分与MoCA 相关性3 组MoCA 总分明显存在差异,随着负荷评分增加,认知总分明显下降(F=89.29,P<0.01),与健康对照组相比,1~2分负荷组在视空间及执行功能、语言、命名、注意、定向亚组认知域存在障碍(P<0.05);3~4 分负荷组则呈现各个亚组认知域的全面下降(P<0.05),提示影像学负荷评分可能是认知障碍的预测因素。见表4。
3 讨论
本研究中CSVD 合并认知损害的比例为56.62%,与国内外报道相符[14-16]。与健康对照组相比,CSVD 认知障碍组MoCA 总分下降,视空间与执行功能、注意、语言、计算、延迟记忆等认知域评分明显下降,提示CSVD 认知障碍主要表现为注意-执行功能障碍,信息加工速度减慢,视空间障碍等,这与既往研究结果类似[17]。考虑小血管病变影响了前额叶至皮质下中枢传导通路,该环路涉及顶叶、运动前区、扣带回、包括基底节和丘脑在内的皮层下结构等部位,上述关键部位的梗死或缺血因素致髓鞘脱失都可能导致皮层指令下传受阻引起执行功能障碍[18]。本文以MMSE筛选CSVD认知障碍,与健康对照组相比,CSVD无认知障碍组在视空间与执行功能方面评分降低,提示CSVD在出现明显认知功能下降之前,可表现执行功能的轻度受损。MMSE和MoCA是评价认知功能最常用的量表,MMSE对记忆和语言评估敏感,而MoCA对轻度认知功能障碍和执行功能评估更敏感。
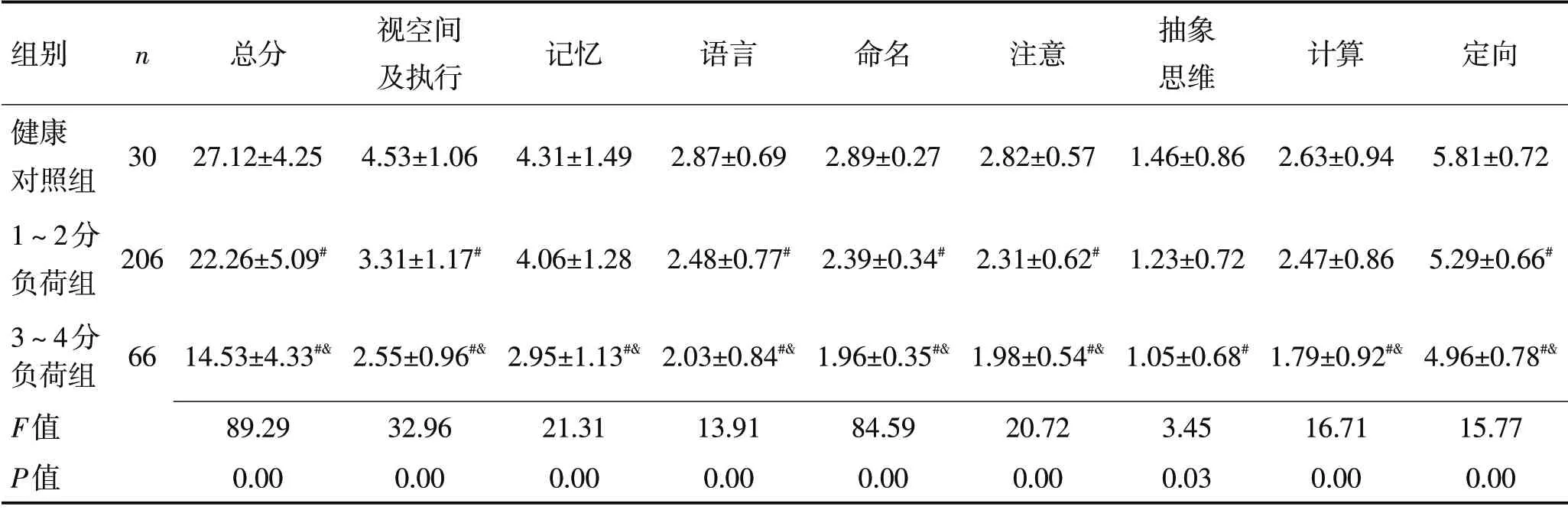
表4 CSVD患者MRI负荷评分各组及健康对照组MoCA评分比较 (分,x±s)Table 4 Comparison of MRI load scores of CSVD patients and MoCA scores of healthy controls (scores,x±s)
本研究发现,CSVD 2 组在高血压、糖尿病、高脂血症等脑血管病危险因素方面无显著性差异,一定程度上提示脑血管危险因素(如高血压、糖尿病等)对于认知功能的影响不明显。与无认知障碍组相比,CSVD 认知障碍与受教育年限、既往卒中病史有关。既往卒中病史多表现为单纯运动型轻偏瘫、偏身感觉障碍、构音障碍等,损伤部位多为基底节、内囊、丘脑,曾有研究发现,丘脑的腔梗常表现为全脑认知功能损害,运动能力及执行功能降低,而苍白球或壳核的腔梗主要表现为记忆功能下降[19]。一项系统评价分析显示,有症状腔梗与执行功能、注意、记忆、语言、视觉空间存在轻到中度相关性,与信息处理速度和总体认知功能存在强烈相关性[20]。亚临床的基底核区腔梗可引起记忆、执行及言语能力下降,同时也能破坏脑白质完整性,进一步损害认知功能[21]。认知障碍组受教育年限普遍偏低,提示教育是影响认知的因素,与国内研究一致[22]。JOKINEN 等[23]研究提示,较高的教育水平可延缓执行、信息处理、记忆等认知功能下降,且不受脑白质病严重程度影响。进一步研究[24]提示教育可能通过激活更广泛的脑工作网络增加认知储备而发挥保护性作用。
腔梗、脑白质病变、血管周围间隙和微出血是全脑小血管受累的表现,这些影像学标记物多同时或相继出现,相互关联,MRI总体负荷评分有助于准确评价患者整体血管及脑功能状态。本研究显示CSVD 患者重度认知障碍组MRI 总负荷评分3~4 分所占比例明显高于轻中度认知障碍组,提示总负荷评分越重,认知功能越差,总负荷评分可能是认知障碍的预测因素。既往研究[8-9]提示患者的认知功能减退与脑白质病变和腔隙性脑梗死进展呈平行相关,新发腔隙、白质病变进展与认知功能下降是叠加关系,HUIJT 等[11]对包括首次腔隙性卒中和高血压的人群横断面研究,结果发现多种不同病变同时存在的患者表现出更严重认知障碍,尤其是信息处理速度和总体认知功能的下降。张宇航[25]研究也提示多影像混合组MoCA 总分及各认知域评分均较单一影像组低。本研究中对MoCA 量表各认知域评分比较发现,在CSVD 总负荷评分>1 分时提示视空间及执行功能和注意能力的下降,当CSVD 总负荷评分超过3 分时认知域受累增多,评分明显降低,出现视空间与执行、记忆、语言、注意力、抽象、计算等多个认知域损害,多种影像学损害的存在致皮质下微结构更为广泛的损害,引起更为严重而广泛的认知下降。
本研究作为一个横断面的临床研究,总负荷评分对患者长期认知功能的变化进展是否具有预测作用仍需继续进行随访追踪。样本量较小,为单中心研究,有必要进一步扩大样本量,结合功能磁共振技术来深入探讨CSVD 患者认知功能障碍发生机制和长期预后评估。

