不同促甲状腺激素参考区间应用于厦门地区健康成人的临床价值探讨
尹向飞,黄胜,王友祥,连建谦,梁小亮
(1.厦门医学院附属第二医院检验科,福建 厦门361021,2.莆田学院药学与医学技术学院2015级,福建 莆田351100)
甲状腺功能障碍是临床上最常见的内分泌疾病之一,临床实验室的甲状腺功能检测结果对该疾病的规范诊治尤为重要。血清促甲状腺激素(thyroid stimulating hormone,TSH)作为判断患者亚临床(轻度)和原发性甲减(或甲亢)最敏感的筛查试验[1],故甲状腺功能状态的诊断主要受血清TSH参考区间的有效性影响[2]。很多专家认为TSH的参考区间上限有向低值方向移动的趋势[3],但内分泌学界对于此争议尚未达成共识。本实验室通过回顾分析已有的资料,对本室现用的参考区间,以及检验学会推荐的通用TSH参考区间0.4~4.0mIU/L[4],和部分专家建议的更理想参考区间0.3~3.0mIU/L[4],进行了临床有效性验证,报告如下。
1 材料与方法
1.1 研究对象 本次研究资料提取自厦门医学院附属第二医院的检验科LIS系统,来自于2015年11月至2018年11月来院健康体检的人群,所有人对体检资料纳入公共健康平台知情同意,并被承诺保护其隐私。对人群作出筛选后共纳入1994例。样本人群年龄中位数33岁;其中男性868例,年龄20~88岁,女性1126例,年龄20~90岁。
纳入标准:⑴20岁以上无重大疾病的体检者;⑵样本均为早晨8:00~11:00采集血样并分离血清,当天完成检测;⑶检测项目为TSH、游离三碘甲状腺原氨酸(FT3)、游离甲状腺素(FT4)及抗甲状腺过氧化物酶抗体(TPO-Ab),部分样本同时检测有抗甲状腺球蛋白抗体(TG-Ab)和/或抗促甲状腺激素受体抗体(TR-Ab)。
排除标准:⑴甲状腺疾病个人史或家族史;⑵有可触及的甲状腺区疼痛和甲状腺肿;⑶妊娠期或哺乳期妇女;⑷严重感染和肿瘤、心血管疾病、肢体缺如等。
1.2 标本采集和检测 所有研究对象均在早上8:00-11:00空腹使用含促凝剂的真空采血管(威海威高,含促凝剂5ml红头管),采集肘静脉血3~5ml,待血液凝固后3000r/min离心10min,分离血清5h内上机检测。所有样本TSH、FT3、FT4、TPO-Ab、TGAb、TR-Ab均在同一台仪器(Roche E 601)检测,使用Roche公司配套试剂和校准品,室内质控选用BIO-RAD公司免疫学质控品和Roche公司甲状腺相关抗体检测配套质控品。TSH、FT3、FT4参加卫生部室间质评成绩均合格,TPO-Ab、TG-Ab、TR-Ab每年均参加本地区同质实验室比对合格。
1.3 统计学分析 所有数据应用SPSS 22.0软件进行统计分析。分类统计不同TSH参考区间的真阳性率、假阳性率、真阴性率、假阴性率。不同TSH参考区间组间率的比较采用卡方检验,P<0.05为差异有统计学意义。正态分布资料以x±SD表示,偏态分布资料以中位数/全距(M/D)表示。
分类统计标准:TSH在参考区间之内为阴性,即TSH阴性,反之为TSH阳性。FT3、FT4、TPO-Ab、TG-Ab、TR-Ab全部在参考区间之内,即全部为阴性结果,称为AT阴性。FT3、FT4、TPO-Ab、TG-Ab、TR-Ab中至少一项不在参考区间之内,即至少一项为阳性,称为AT阳性。本研究将TSH阳性且AT阳性与相应区间TSH阳性的例数之比称为真阳性率;TSH阳性且AT阴性与相应区间TSH阳性的例数之比称为假阳性率;TSH阴性且AT阴性与相应区间TSH阴性的例数之比称为真阴性率;TSH阴性且AT阳性与相应区间TSH阴性的例数之比称为假阴性率。
2 结果
现行区间、通用区间和推荐参考区间在判断甲状腺功能正常的诊断性能方面三者均无统计学意义(P>0.05)。但在TSH异常的阳性人群中发现,“推荐参考区间”判断亚临床甲减(仅TSH升高而其它检测指标正常)的比例显著高于其它两个参考区间(P均<0.001),同时将AT阳性的病例诊为甲状腺功能异常的比例显著低于其它两个参考区间(P均<0.001)。
在TSH在3.01~4.2mIU/L的人群中(共304例),AT阴性但TSH“推荐参考区间”诊为阳性共196例,占64.47%;AT阳性但TSH“现行参考区间”判为阴性共108例,占35.53%。
3 讨论
目前,国内甲状腺功能检测设备多样,主流平台即有西门子、贝克曼、罗氏等,试剂多样,不同品牌厂家由于检测原理和试剂特异性不同,TSH参考范围存在差异[5]。已知影响TSH水平的因素很多[6],包括碘营养状况等普遍因素,推断各地区健康人群的TSH水平应有差异。而临床医师诊断多根据实验室提供的参考区间进行判断,不适宜的TSH参考区间将影响到甲状腺疾病的及时诊断与正确治疗,会造成临床对患者甲状腺功能状态的错误评估。

表1 一般资料
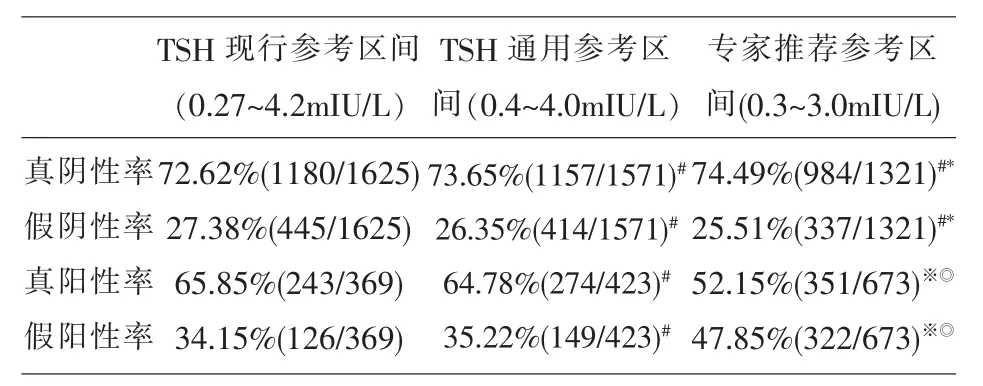
表2 不同参考区间诊断效能资料(n=1994)
在国内,中国医科大学IITD团队通过前瞻性研究2727名TSH在参考范围(0.3~4.8 mIU/L)内的个体,得出TSH在1.0~1.9mIU/L范围内的个体,5年后发生甲状腺功能异常的几率最低[7],故建议将血清TSH上限降低到1.9mIU/L。尽管国际内分泌协会未对此表示赞同,但很多专家仍普遍认为现在TSH的参考区间上限定的过高。一方面是因为早期制定参考区间时选定的健康人群中可能混杂有部分甲减患者,另一方面,受限于当时抗甲状腺抗体筛查手段灵敏度不高,部分抗体阳性人群没有进入筛选组。
抗甲状腺抗体水平特别是TPO-Ab阳性会明显增加显性甲减的发生率[8]。Hanford研究提示TSH分布限值上调呈现“长尾”与TPO-Ab阳性率增加相关[9]。英国Whickham研究发现当TSH>2mIU/L时,患者恶化为显性甲减的发生率每年2%,如果甲状腺类抗体阳性,其显性甲减发生率每年升至4%;第一次随访时TSH升高或者甲状腺类抗体阳性,甲减的发生率增加8倍;如果两者都存在,甲减的发生率增加高达40倍[10]。因此,本文将TPO-Ab列为了判断潜在甲状腺功能异常的关键指标。
本文研究对象是在本院的体检人群,除外明显易判的甲状腺功能异常人群,没有职业限制,包括放射性核元素等相关影响甲状腺功能状态的工作人员,包括很大一部分无临床表现但甲状腺功能检测指标异常的人群。不同于建立TSH参考范围时所需要严格筛选的健康人群。这部分人群体检时没有发现甲状腺功能异常的体征和症状,TSH全部小于10mIU/L,是否有甲状腺功能异常主要依靠TSH、FT3、FT4、TPO-Ab、TG-Ab、TR-Ab这些指标进行判断。TSH在国内多选为主要体检筛查指标,本文以TSH阳性合并其它指标阳性为临床甲状腺功能异常,而TSH阴性合并其它指标阴性为甲状腺功能正常。在没有临床指征辅助时TSH参考范围的设置直接影响结论的判断,总体检测指标的符合度即是我们判断该参考范围临床诊断价值高低的标准。本研究中因是体检人群,运用现有参考区间判断阴性的人群很少有持续随访的,故缺乏足够数量的随访资料,但有11例TSH在3.0~4.0mIU/L之间的人员有随访资料,其中7例三年中检测两次AT均阴性,4例三年中检测至少三次AT均阴性。
临床上对判断亚临床甲减的人群,特别是TSH小于10mIU/L的人群,需持续随访。因血清TSH水平有昼夜节律变化,特别是甲减的人群因TSH升高变化更明显,有时并不会持续高于参考值,英国学者Shields BM[11]针对65名亚临床甲减患者通过5年的随访,只发现24.6%的人持续高TSH(TSH>4.5mIU/L)。低的TSH上限可以增加甲状腺功能正常判断的安全性,但是会明显增加亚临床甲减人群的数量,是否会造成过度诊断和治疗值得思考。而且现行区间认为用适宜剂量L-甲状腺素的患者,下调TSH上限值后,L-甲状腺素剂量可能需要额外的补充。结合本文结果,单纯下调TSH参考上限(0.3~3.0mIU/L)后并没有提高甲状腺功能正常人群的筛检性能,反而可能会使约64.5%的人群有过度诊断为亚临床甲减的担扰。
在现有的甲状腺功能检测条件下,我室现用的TSH参考区间和通用参考区间适用于本地区人群有着接近的诊断性能。因TSH呈偏态分布,通用区间0.4~4.0mIU/L与现行参考区间0.27~4.2mIU/L囊括的正常人群绝大部分重叠,同时通用区间更方便临床记忆,也可用于本检测系统。

