急性脑梗死患者神经功能缺损与颈动脉粥样硬化斑块关系的临床研究
邵建伟 ,胡赟赟,倪通天,陈 敏,周伟君,毛恩强,陈尔真
(上海交通大学医学院附属瑞金医院a.急诊科;b.超声科,上海 200025)
脑梗死以其高发病率、高致残率、高死亡率,成为严重影响国计民生的重要公共卫生问题[1],对于脑梗死的临床治疗却收效甚微,其病情的严重程度也常难以判定。因此,明确与脑梗死患者神经功能缺损的相关影响因素,可以有效指导临床治疗,具有重要的医学价值和社会意义[2]。
研究已经证明颈动脉粥样硬化斑块是脑梗死的独立危险因素,颈动脉斑块易造成血管狭窄以及血栓形成,斑块稳定性是脑梗死的病理学基础[3-5]。颈动脉内膜-中层厚度(intima-mediathickness,IMT)被国外多项指南推荐用于心脑血管疾病风险分层和指导患者干预治疗[4,6-7]。颈动脉斑块的严重程度已被广泛用作卒中风险的影像学指标[8-10],研究也发现控制斑块能够有效降低卒中发生的风险[3]。然而,迄今为止,关于颈动脉斑块与脑梗死患者病情严重程度尤其是神经功能缺损相关性的研究报道还很少。因此,本研究通过分析脑梗死患者神经功能缺损严重性与颈动脉斑块关系,为早期诊治颈动脉斑块减轻脑梗死病情发展提供可靠临床依据。
对象和方法
一、研究对象
研究对象来源于2015 年8 月至2019 年12 月期间在上海交通大学医学院附属瑞金医院就诊脑梗死患者。纳入标准:首次发病且符合急性脑梗死的诊断标准[11],即①急性起病;②伴有局灶性神经功能缺损,少数为全面神经功能缺损;③症状和体征持续数小时以上;④经头颅CT 或者检查确认。排除标准:①急、慢性感染性疾病;②颅内其他疾病(脑出血、阿尔茨海默病等);③恶性肿瘤及严重肝、肾功能异常;④短暂性脑缺血发作。所有研究对象均知情同意参与本次研究,并签署知情同意书。
共纳入符合研究条件的急性脑梗死患者1 022 例,年龄27~86(60.0±7.9)岁,其中男性678 例(66.3%)。
二、研究方法
1.一般资料采集:收集患者的临床资料,包括病史采集、记录脑梗死发病后24 h 内临床症状和体征,进行血生化检查(包括血糖、血脂全套),以及心电图、X 线胸片、CT 或者磁共振检查等。
2.治疗方法:患者按照脑梗死诊治指南[11]治疗原则进行治疗,包括营养神经、改善循环、抗血小板治疗和对症治疗等。
3.患者神经功能缺损程度评估:观察患者的临床症状和体征,包括意识、水平凝视功能、面瘫、言语、上肢肌力、手肌力、下肢肌力、步行能力,按照美国国立卫生研究院卒中量表(National Institute of Health stroke scale,NIHSS) 评分评估患者的神经功能缺损情况[12]。
4.颈动脉彩色超声检测:由超声室专业人员进行操作,采用超声诊断仪(意大利百胜医疗MyLab 90 和荷兰皇家飞利浦电子集团Philips IU22),探头频率为4~13 mHz。分别检测患者双侧颈总动脉、颈内动脉颅外段,测量颈总动脉IMT,判断是否形成动脉粥样斑块,并记录斑块的数量、回声和大小。斑块判定标准:颈动脉IMT<1.0 mm 为正常;1.0 mm≤IMT<1.2 mm 为IMT 增厚;IMT≥1.2 mm 为颈动脉粥样硬化斑块[6,14]。按超声回声特点区分稳定斑块和不稳定斑块,稳定斑块包括扁平斑(局部隆起或弥漫性增厚,内膜不光整,呈均匀的低回声)和硬斑(强回声伴声影,斑块表面较为光滑);不稳定斑块包括软斑(突入到管腔内的混合性回声或弱回声)和溃疡斑(斑块不光滑,形态不规则,溃疡边缘回声较低,血栓形成时腔内有微弱低回声)。
5.分组:1 022 例急性脑梗死患者根据NIHSS结果分为轻症组(NIHSS≤3 分)和中重症组(NIHSS>3 分)[13],轻症组572 例,中重症组450 例。患者按有无斑块分为无斑块组365 例和有斑块组657 例。有斑块患者按斑块数量分为单发斑块组(斑块数=1 个)249 例、双发斑块组(斑块数=2 个)91 例和多发斑块组(斑块数≥3 个)317 例。同时按回声特点分为稳定斑块组316 例和不稳定斑块组341 例。
三、统计学方法
应用SPSS 19.0 软件进行数据整理和统计分析。计量资料采用表示。各亚组间计量资料比较采用两独立样本t 检验。各亚组间计数资料比较采用χ2检验。NIHSS 评分的影响因素采用二分类多因素Logistic 回归分析。以P<0.05 表示差异有统计学意义。
结 果
一、脑梗死轻症组与中重症组患者间基线资料比较
脑梗死NIHSS 评分中重症组患者胆固醇、空腹血糖、收缩压均高于轻症组,差异有统计学意义(P<0.05)(见表1)。2 组患者年龄、性别、三酰甘油、高密度脂蛋白、低密度脂蛋白和舒张压差异无统计学意义(P>0.05)(见表1)。
表1 脑梗死患者NIHSS 评分轻症组与中重症组患者的基线资料比较[/n(%)]
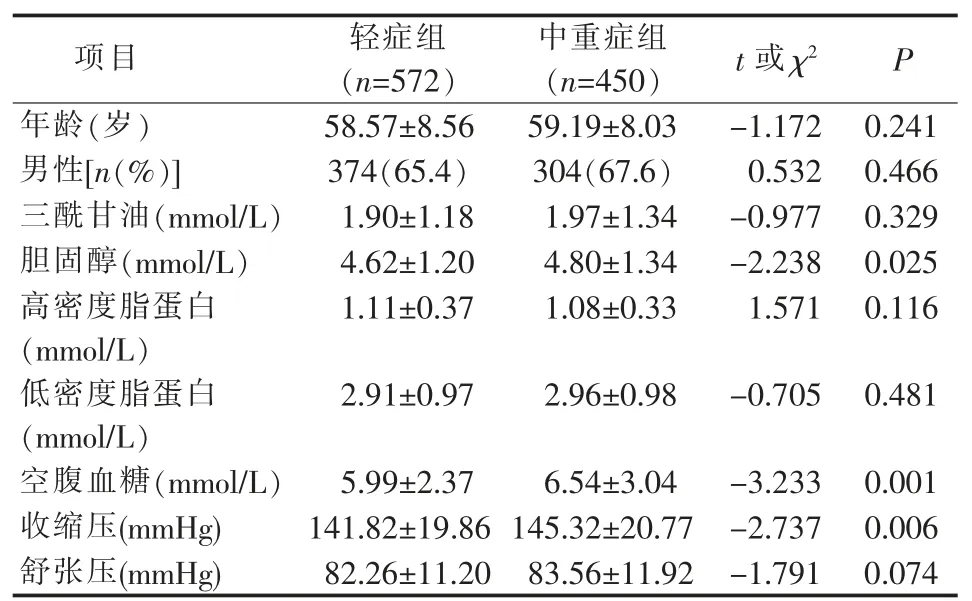
表1 脑梗死患者NIHSS 评分轻症组与中重症组患者的基线资料比较[/n(%)]
1 mmHg=0.133 kPa
二、脑梗死无斑块组与斑块组患者基线资料比较
斑块组患者三酰甘油、胆固醇、低密度脂蛋白、空腹血糖、收缩压、NIHSS 评分均高于无斑块组,差异有统计学意义(均P<0.05)(见表2)。2 组患者年龄、性别、高密度脂蛋白和舒张压差异无统计学意义(均P>0.05)(见表2)。
表2 脑梗死无斑块组与斑块组患者基线资料比较[/n(%)]
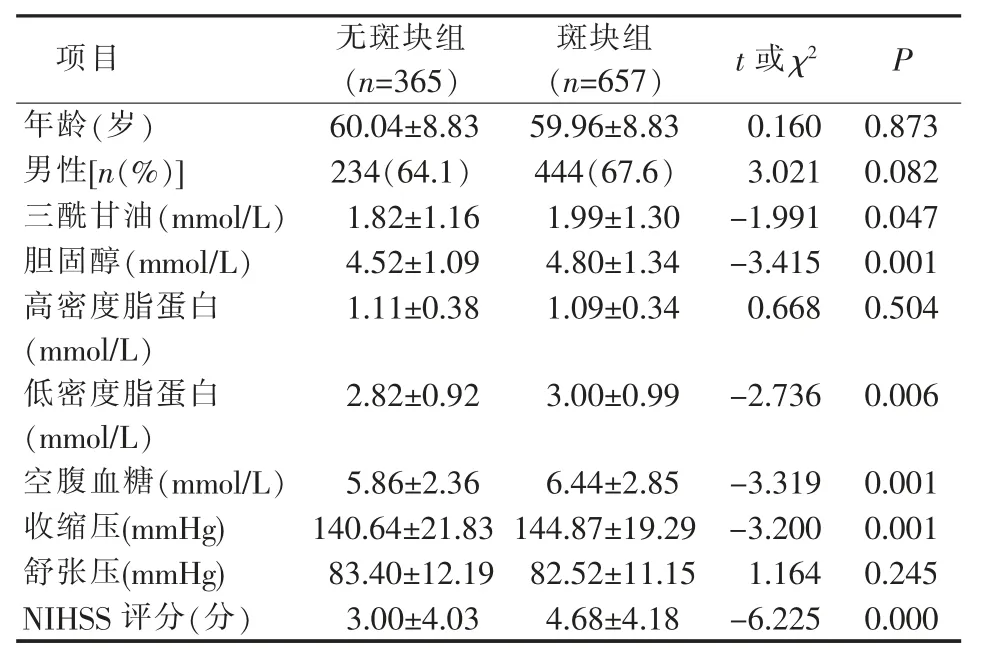
表2 脑梗死无斑块组与斑块组患者基线资料比较[/n(%)]
三、不同数量颈动脉斑块组中脑梗死轻症和中重症患者的比例
在无斑块组中轻症患者占71.8%(262/365),有斑块组中轻症患者占43.1%(283/657),2 组比较差异有统计学意义(χ2=57.604,P<0.01)。
单发斑块、双发斑块和多发斑块组3 组间中重症患者所占比例差异有统计学意义 (χ2=9.979,P=0.007)(见表3)。
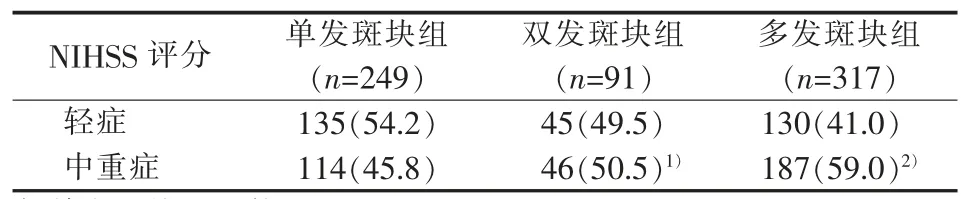
表3 不同斑块组间中重症患者的比例[n(%)]
四、颈动脉斑块性质在脑梗死轻症组和中重症组的比较
在中重症组中有不稳定斑块的患者占57.3%(199/347),高于轻症组的45.8%(142/310),2 组比较差异有统计学意义(χ2=8.738,P=0.003)。
五、神经功能缺损的多因素Logistic 回归分析
以患者年龄、性别、脑血管危险因素(三酰甘油、胆固醇、高密度脂蛋白、低密度脂蛋白、空腹血糖、收缩压、舒张压)、有无斑块为自变量,NIHSS 评分为应变量,筛选NIHSS 评分的影响因素。采用向前逐步选择法筛选变量结果显示:患者胆固醇每下降1 (mmol/L),NIHSS 评分>3 分可能性是原来的0.751 倍;患者低密度脂蛋白每增加1(mmol/L),NIHSS 评分>3 分可能性是原来的1.274 倍;空腹血糖每增加1(mmol/L),NIHSS 评分>3 分可能性是原来的1.064 倍。与无斑块组对照,有斑块组NIHSS评分>3 分的可能性是原来的3.691 倍(见表4)。
讨 论
本研究发现,脑梗死患者神经功能缺损程度NIHSS 评分与颈动脉斑块关系密切。脑梗死患者NIHSS 评分有斑块组高于无斑块组,中重症组患者颈动脉斑块发生率明显高于轻症组;其中脑梗死中重症患者多发斑块和不稳定斑块发生率也明显高于轻症组。多因素Logistic 回归分析显示,有斑块组NIHSS>3 分的风险明显增大。
本研究结果显示,有斑块组患者三酰甘油、胆固醇、低密度脂蛋白、空腹血糖、收缩压高于无斑块组。已经证明颈动脉粥样硬化斑块形成的主要危险因素包括高脂血症、糖尿病、高血压等;长期高脂血症可以加剧脂蛋白聚集,高血糖使血管壁的结构蛋白非酶糖化[15],高血压可引起血管壁张力及切应力改变,血管内膜损伤。以上这些危险因素相互影响、相互作用,可导致内皮细胞功能损伤,吸附并激活单核细胞和血小板,释放出多种生长因子,内皮和平滑肌的各种损伤导致炎症性纤维增生反应,形成动脉粥样斑块[16-17]。因此,定期对血脂、空腹血糖和血压等危险因素的检测有利于预防动脉粥样硬化的形成。

表4 NIHSS 评分影响因素的多因素Logistic 回归分析结果
本研究中脑梗死中重症组患者胆固醇、空腹血糖、收缩压高于轻症组,而年龄、三酰甘油、低密度脂蛋白和舒张压2 组间差异无统计学意义;多因素Logistic 回归分析显示,胆固醇、低密度脂蛋白、空腹血糖与NIHSS 评分相关。与以往的研究结果[2,18]一致,本研究结果提示传统的脑血管危险因素如胆固醇、空腹血糖、收缩压与脑梗死患者神经功能缺损病情有相关性;而年龄、三酰甘油和舒张压数值在脑梗死患者轻重组间差异无统计学意义。其可能原因如下:影响脑梗死患者神经功能缺损的因素复杂,例如脑梗死类型、血栓大小、部位和类型、脑细胞内外环境、侧支循环状态、局部脑血流的调节功能等[18]。
本研究结果显示,脑梗死患者轻症组无颈动脉斑块者例数大于中重症者,而有颈动脉斑块组中脑梗死重症患者比例大于轻症组。多因素Logistic 回归分析结果显示,与无斑块组对照,有斑块组NIHSS 评分>3 分可能性是原来的3.691 倍。说明颈动脉粥样硬化斑块发生率与急性脑梗死患者神经功能缺损具有相关性。然而,先前一项仅对103 例患者进行的研究表明,颈动脉粥样硬化与早期神经系统进展之间没有明显关系[19]。本研究的样本量更大,有1 022 例患者,得出阳性结果更有统计学意义。
脑血管病变的病理基础是动脉粥样硬化,其病理过程可分为3 个阶段:血管内皮功能障碍、内膜增厚和动脉粥样硬化斑块形成,最后导致脑血管事件[20]。基于颈动脉位置表浅,受外界干扰小,采用高频彩色多普勒超声易于观察血管内膜和血流动力学的变化,研究证明超声检查颈动脉可为卒中患者早期提供血管发生动脉粥样硬化精确信息[4,21]。
本研究发现单发斑块组中中重症患者比例高于轻症患者,而在多发斑块组中重症患者比例高于轻症患者。斑块的数量可在一定程度上反映血管粥样硬化严重程度。颈部斑块的数量越多,形成微栓子及引起卒中的风险也越大[20-21]。
目前颈动脉粥样硬化斑块的分类复杂多样,临床上常用的是不稳定斑块/稳定斑块分类法[22],不稳定斑块又称为易损斑块,是一种以脂质为主的软斑块,拥有大而柔软的脂质核心,纤维帽则较少而薄,斑块的平滑肌细胞和胶原纤维成分较少,可见众多炎性细胞浸润,容易自发或在血流改变下破损,形成局部血栓或微栓,造成脑梗死。而稳定性斑块的纤维帽多且厚、脂核小甚至没有、斑块的平滑肌细胞多,炎性细胞少,胶原纤维成分多,斑块韧性高,难以破裂,故临床不良事件发生率明显减少[23]。本研究发现在中重症组中不稳定斑块患者比例(57.3%)高于轻症组(45.8%)。
总之,脑梗死是一种具有多种危险因素的疾病,到目前为止,还没有很好的预测脑梗死严重程度的方法。本研究发现急性脑梗死患者神经功能缺损严重性与颈动脉粥样硬化斑块发生率、斑块数量及性质有关,提示急性脑梗死神经功能缺损程度与颈动脉粥样硬化斑块有一定相关性。充分了解颈动脉粥样硬化斑块与脑梗死的关系及早期干预治疗,对脑梗死的防治具有临床意义。

