温阳蠲痹汤治疗糖尿病周围神经病变阳虚寒凝证临床观察
杨秀萍
糖尿病(Diabetes mellitus,DM)发展过程中,会出现多种并发症,其中糖尿病周围神经病变(Diabetic peripheral neuropathy,DPN)是最常见的慢性并发症之一,包含脊神经、颅神经及植物神经病变,其中以远端对称性多发性神经病变(Diabetes Distal Symmetrical Polyneuropathy,DSPN)最具代表性。有研究表明[1],在确诊糖尿病5年、10年和20年的患者中,DPN发病率分别约为30%、60%和90%。其特点是起病比较隐匿,发现时已明显累及感觉神经、运动神经及自主神经,产生运动及感觉障碍,重者易致糖尿病足,引起残疾甚至截肢,对患者生活质量产生严重影响[2]。随着糖尿病发病率逐渐升高,DPN 已经成为糖尿病患者致残、致死的主要原因。2型糖尿病DPN的发病机制尚未完全清楚,现已知它是多种因素综合作用的结果。除高糖外,还存在胰岛素抵抗、血脂紊乱、代谢性炎症、胰岛素抵抗和神经滋养血管病变等多种因素影响[3]。根据《中国2型糖尿病防治指南—2017年版》,在常规西医治疗中,一般在控制血糖的基础上,采用针对病因的神经修复药物,如甲钴胺、神经生长因子等;选择性应用与已知影响机制相关的治疗药物,如用硫辛酸等抗氧化应激,用前列腺素E1等改善微循环,用依帕司他等改善代谢紊乱;或联合疼痛控制等药物,如用普瑞巴林等抗惊厥,用度洛西汀等抗忧郁,甚至考虑使用阿片类药物等,但相关不良作用却成为无法回避的现实。越来越多的临床治疗,开始采用中西医结合方法。传统中医认为本病属“消渴病”兼证、“痹证”“筋痹”“肢痹”等范畴,其病机复杂,证候表现多样。根据《糖尿病周围神经病变中医临床诊疗指南(2016年版)》[4],DPN中医诊断辨证分型主要包括气虚血瘀证、阴虚血瘀证、痰瘀阻络证、肝肾亏虚证、阳虚寒凝证和湿热阻络证6种。在多年的临床实践中,我们发现收住治疗的患者中有近1/4为阳虚寒凝证患者,因此就这一证型进行着重治疗研究。本研究所选用的温阳蠲痹汤,立足于中医整体观,针对肢体麻木不仁,肢末冷痛,得温痛减,遇寒痛增,神疲懒言,腰膝乏力,畏寒怕冷的患者,以补虚为基础,温阳为目标,通气机活血络为辅助,在温肾阳药物的基础上融合桃红四物汤和苓桂术甘汤,共奏温阳益气、活血通络之功。研究中,在控制血糖、血脂、血压的基础上,观察用温阳蠲痹汤治疗阳虚寒凝型2型糖尿病DPN效果,及对患者神经传导速度和临床症状的影响。结果显示该方具有较好疗效,现将研究结果报道如下。
1 资料与方法
1.1 一般资料选取2019年1月—2019年12月我院内分泌科收治的,诊断为2型糖尿病DPN阳虚寒凝型的门诊及住院患者共128例,采用随机数字表法把患者分为研究组和对照组,每组64例。对照组中,男37例,女27例;年龄37~70岁,平均年龄(60.2±7.4)岁;糖尿病病程(9.1±2.8)年。研究组中,男35例,女29例;年龄39~70岁,平均年龄(59.4±8.4)岁;糖尿病病程(9.5±3.2)年。2组病例的性别、年龄、病程等方面的资料比较,差异均无统计学意义(P>0.05),表明2组病例的基础资料基本一致,具有可比性。见表1。
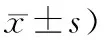
表1 2组患者基础资料比较 (例,
1.2 诊断标准
1.2.1 西医诊断标准糖尿病参考1999年世界卫生组织(WHO)糖尿病诊断标准,和中华医学会糖尿病学分会发布的《中国2型糖尿病防治指南(2017年版)》所制定的标准进行诊断。糖尿病周围神经病变诊断标准根据后者,具体包括:①明确的糖尿病病史。②诊断糖尿病时或之后出现的神经病变。③临床症状和体征与DPN的表现相符。④有临床症状(疼痛、麻木、感觉异常等)者,5项检查(踝反射、针刺痛觉、震动觉、压力觉、温度觉)中任1项异常;无临床症状者,5项检查中任2项异常,临床诊断为DPN。⑤排除以下情况:其他病因引起的神经病变,如颈腰椎病变(神经根压迫、椎管狭窄、颈腰椎退行性变)、脑梗死、格林-巴利综合征;严重动静脉血管性病变(静脉栓塞、淋巴管炎)等;药物尤其是化疗药物引起的神经毒性作用以及肾功能不全引起的代谢毒物对神经的损伤。如根据以上检查仍不能确诊,需要进行鉴别诊断,可以做神经肌电图检查。
1.2.2 中医辨证分型标准2型糖尿病DPN阳虚寒凝型根据《糖尿病周围神经病变中医临床诊疗指南(2016年版)》,主症为:肢体麻木不仁,肢末冷痛,得温痛减,遇寒痛增,下肢为著,入夜更甚;次症为:神疲懒言,腰膝乏力,畏寒怕冷;舌脉:舌质暗淡或有瘀点,苔白滑,脉沉紧。满足主症2项、次症2项,舌脉各1项即可辨为此证。
1.3 纳入标准①符合糖尿病诊断标准;②符合DPN的西医诊断标准;③符合中医对DPN阳虚寒凝型的辨证标准;④年龄在35~70岁。
1.4 排除标准①年龄在35岁以下或70岁以上者;②有恶性肿瘤、严重心脑血管疾病或严重肝肾功能不全等其他严重疾病者;③合并如干燥综合征神经病变、慢性炎性脱髓鞘性多发性神经病等非糖尿病性神经病变者;④有急性感染、糖尿病急性并发症者合并某些严重糖尿病并发症者,如糖尿病肾病等;⑤患者曾有3次或以上的糖尿病昏迷史,或近l个月内,有糖尿病酮症酸中毒以及严重感染者;⑥近期补充维生素D制剂、骨化三醇及3个月内服用糖尿病周围神经病变药物者;⑦妊娠或哺乳期妇女;⑧依从性差,如精神异常、焦虑症患者等,不能按规定治疗,无法判断疗效者;⑨过敏体质,或对本研究使用药物过敏者;⑩退出、失访或脱落的患者。
1.5 治疗方法基础治疗:在给予低盐低脂糖尿病饮食、维持基本运动和糖尿病教育的基础上,2组患者均采用口服降糖药或胰岛素将血糖控制在较理想的水平并保持平稳,同时给予维生素B1片口服,20 mg,3次/d;甲钴胺注射液0.5 mg静脉滴注, 1次/隔日,治疗时间4周。对照组:仅给予基础治疗。研究组:除采取基础治疗外,服用温阳蠲痹汤,组方包括:淫羊藿10 g,桂枝10 g,仙茅10 g,黄芪30 g,茯苓12 g,白术12 g,当归10 g,熟地黄15 g,桃仁6 g,红花6 g,地龙10 g,白芍10 g、甘草6 g,川芎10 g,鬼箭羽10 g,鸡血藤15 g。每日1剂,分早、晚冲服,连服4周。
1.6 观察指标
1.6.1 中医证候积分参照郑筱萸主编《中药新药临床研究指导原则》和《糖尿病中医防治指南·糖尿病周围神经病变》,结合多伦多临床评分系统(Toronto Clinical Scoring System,TCSS)制定症状积分量表,依据肢体内在感受、外来刺激反应、功能性发挥及基础感觉退化程度分为无、轻、中、重4 级,分别记0、1、2、3分。
1.6.2 神经传导速度测定采用丹麦维迪公司生产的KeypointTM型肌电图仪来进行检测,我们选择检测患者的下肢胫神经、腓总神经感觉神经传导速度(Sensory nerve conduction velocity, SCV)及运动神经传导速度(Motor nerve conduction velocity, MCV),比较2组治疗前后神经传导速度的变化。
1.6.3 安全性指标在治疗前后各检测1次血常规、肝肾功能和心电图等。
1.7 疗效判定标准根据中医证候积分、神经反射,以及神经传导速度等改善情况,综合评价治疗效果。显效:症状、体征显著好转甚至消失,证候积分减少≥60%,膝、腱反射明显改善,肌电图电生理检查显示SCV、MCV较治疗前提高≥10%;有效:症状、体征均有明显改善,证候积分减少≥20%,膝、腱反射好转,SCV、MCV检查结果较治疗前提高≥5%,但未达显效标准;无效:症状、体征未见明显改善,证候积分减少不明显,膝、腱反射无改善,神经传导速度无明显变化。

2 结果
2.1 2组患者治疗前后神经传导速度比较2组患者治疗前下肢腓总神经、胫神经感觉神经传导速度和运动神经传导速度比较,差异无统计学意义(P>0.05),具有可比性。治疗后,2组患者感觉神经传导速度和运动神经传导速度均较治疗前有所改善(P<0.05);与对照组患者比较,研究组感觉神经传导速度和运动神经传导速度均改善更为明显,差异有统计学意义(P<0.05)。见表2、表3。
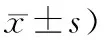
表2 2组患者运动神经传导速度比较 (例,
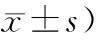
表3 2组患者感觉神经传导速度比较 (例,
2.2 2组患者证候积分比较2组治疗前中医证候评分比较,差异无统计学意义(P>0.05),具有可比性;治疗后,对照组患者症状、体征均有明显改善,膝、腱反射好转,SCV、MCV检查结果较治疗前有提高,整体达有效标准;研究组患者症状、体征显著好转,膝、腱反射明显改善,SCV、MCV指标改善明显,整体达显效标准。
2.3 2组患者不良反应比较对照组有1例出现胃部不适症状,伴恶心、呕吐,经服用胃复安药后逐渐好转; 研究组未发现任何明显不适反应。
3 讨论
在糖尿病发生发展的过程中,气虚是疾病迁延不愈的症结,阳虚是其发展的必然趋势,血瘀是本病不良转归的主要表现之一。气血阴阳亏虚影响了疾病发展的趋势,是治疗的关键[5]。临床中,纯西医治疗往往只能在血糖控制的基础上,就DPN导致的疼痛、毛细血管病变、氧化应激反应等方面采取措施,就症状进行针对性治疗,随之带来不少的不良作用,轻则便秘、头痛、困倦、恶心,重则产生药物依赖,甚至造成白细胞减少、肝中毒等危害。糖尿病周围神经病变发展过程中,相当数量患者会发展成为阳虚寒凝证型。在传统理论中对此也有论述,如《王旭高医案》中载:“消渴日久,但见手足麻木,肢冷如冰”[6],根据临床经验,在住院治疗的DPN患者中阳虚寒凝证型可达近1/4。龙艳等[7]通过研究发现,DPN 属本虚标实之证,实证以痰、湿、热、瘀为主,虚证以气阴两虚、阴损及阳为多,血瘀则贯穿疾病始终。
本研究所选用的温阳蠲痹汤,组方是在温肾阳药物的基础上融合桃红四物汤和苓桂术甘汤,共奏温阳益气、活血通络之功。淫羊藿为君,温补肾阳,强筋骨,祛风湿;桂枝温阳化气,平冲降逆,仙茅温肾助阳、行血祛湿,二药合为臣药;黄芪甘温,归脾肺经,大补脾胃之元气,使气旺以促血行,祛瘀而不伤正;茯苓健脾利水,渗湿化饮,既能消除已聚之痰饮,又善平饮邪之上逆;苓、桂相合为温阳化气,利水平冲之常用组合;白术健脾燥湿,桂、术同用,为温阳健脾常用组合;苓、术相须,为健脾祛湿的常用组合,在此体现了治生痰之源以治本之意;桃仁、红花力主活血化瘀;以甘温之熟地黄、当归滋阴补肝、养血活血;白芍养血和营,以增补血之力;川芎活血行气、调畅气血,以助活血之功;鸡血藤活血化瘀,通络止痛;鬼箭羽有破血通络的作用;地龙,虫类药,善行走窜,有化瘀通络止痛之功;以上诸药共为佐药,甘草不仅可合桂枝以辛甘化阳,以襄助温补中阳之力,还可合白术益气健脾,崇土以利制水,亦可调和诸药,功兼佐使之用。
现代药理研究表明,淫羊藿的有效成分及其提取物具有广泛的生理活性,主要集中在对骨系统、免疫调节和延缓衰老、生殖系统、心血管系统等方面的积极作用,进一步佐证了其温补肾阳、强筋骨之功。桂枝中主要含有桂皮醛等挥发性成分、桂皮酸等有机酸类成分、香豆素类等化学成分,具有抑菌、抗炎、抗过敏、抗肿瘤、抗病毒、利尿、扩张血管、促进发汗、降压、解热、解痉镇痛、镇静、抗惊厥、抗血小板聚集、抗凝血等多种药理活性。这些作用与传统中医中运用桂枝散风寒、逐表邪、止咳嗽、去肢节风痛等不谋而合。仙茅的主要化学成分包括酚性化合物、酚苷和环菠萝蜜烷型三萜皂苷等,具有清除氧自由基、增强免疫作用,还能延缓生殖系统老化、抗骨质疏松、补肾壮阳、保肝、保护心血管系统的作用。黄芪具有降血脂、扩张血管、抑制血小板凝集、改善微循环等作用,地龙抗凝促纤溶、抑制血小板凝集。当归、川芎、白芍、鸡血藤扩张血管,抗凝,改善微循环。诸药合用,可明显改善微循环,促进神经恢复。
本研究从阳气不足、湿瘀阻络角度分析、论治糖尿病周围神经病变,以益气温阳、活血通络之法展开治疗,基于经方验方不断化裁,通过临床经验改进组方,提出运用温阳蠲痹汤治疗糖尿病周围神经病变阳虚寒凝证,研究表明中药疗效较纯西医疗法有明显改善,为下一步争取条件扩大研究范围进行更深入地研究奠定了一定基础。

