超声检测瘢痕子宫血流变化与前壁下段厚度的临床意义
赵明珠,杨成规,陆凤华,刘丽梅,聂清英,张雅红
剖宫产是临床解决难产、宫内窘迫等分娩风险事件的常用手段。近年来全世界剖宫产率不断升高,随之也导致诸多不良结局发生风险的提升,临床调查显示剖宫产分娩较经阴道分娩孕产妇,产后感染、出血、血栓栓塞等并发症发生风险明显升高,并且剖宫产导致的瘢痕子宫也给孕产妇二次妊娠分娩带来一定的影响,若不能及时发现并采取恰当的分娩方式将有可能导致子宫撕裂,直接威胁母婴生命健康安全[1-2]。彩色多普勒超声是临床诊断、治疗指导妇产科疾病的重要影像学手段,其能直观观察瘢痕子宫及宫内妊娠情况,并在预防瘢痕子宫妊娠不良结局中具有积极的作用[3]。本研究探讨经阴道超声检测剖宫产史妊娠中、晚期产妇子宫血流变化与子宫前壁厚度在预防子宫撕裂中的临床意义,报道如下。
1 资料与方法
1.1 一般资料 选取2018 年1 月至2019 年1 月于浙江省平湖市中医院接受全程产检的40 例有剖宫产史产妇作为观察组,另选取同期50 例无剖宫产史孕产妇作为对照组。观察组产妇年龄24~32 岁,平均(28.7±4.1)岁;两次妊娠分娩间隔时间超过2 年者32 例;剖宫产次数1 次38 例,2 次者2 例;胎儿出生体质量(2835.62±452.61)g。对照组产妇年龄22 ~33 岁,平均(27.9±5.6)岁;孕次1 ~3 次;产次均为0 次。
纳入标准:具备完整的孕检及随访记录;上次剖宫产子宫切口为下段横切口;无家族遗传性疾病病史;明确既往妊娠、分娩史;已签署知情同意书。排除标准:自身免疫系统疾病;精神疾病;合并恶性肿瘤;合并严重糖尿病、高血压疾病;垂直传播传染病患病或携带者。
1.2 检查方法 采用GE Voluson 730彩色多普勒超声诊断仪于孕产妇孕28、36 周时进行检查,阴式探头频率5.0 ~9.0 MHz,子宫瘢痕前壁下段测量厚度时至少选择三个点进行测量,并将最薄点作为子宫瘢痕前壁下段厚度测量点。血流动力学参数检测:采用彩色多普勒超声成像技术测量子宫动脉直径时子宫动脉与髂外动脉明显较差作为依据,注意测量子宫动脉容积血流(Quta)、子宫动脉血流阻力(Ruta)、子宫动脉波动指数(Uta PI)、母母体心输出量(CO)占子宫胎盘循环百分比。
1.3 观察指标 比较两组孕28、36 周时子宫瘢痕前壁下段厚度,并比较不同分娩方式、是否发生子宫撕裂孕产妇的子宫瘢痕前壁下段厚度差异性。检测妊娠28、36 周时平均动脉压(MAP)、心脏指数(CI)、全身血管阻力(CVR)、Quta、Ruta、UtaPI、CO占子宫胎盘循环百分比,其中Quta=CSA(子宫动脉横截面积)×TAV×60,CI=CO/BSA,Ruta=MAP/Quta,Uta PI=(收缩期峰值流速-舒张末期峰值流速)/时间平均最大血流速度。
1.4 统计方法 采用SPSS 19 统计软件进行分析。计量资料用均数±标准差表示,采用t 检验。P <0.05 为差异有统计学意义。
2 结果
2.1 不同分娩方式的子宫瘢痕前壁下段厚度比较 观察组孕36 周时子宫瘢痕前壁下段厚度(3.05±0.73)mm,孕28周时为(4.51±0.77)mm,孕28 周是子宫瘢痕前壁下段厚度高于孕36 周时(t=2.583,P <0.05);并且再次剖宫产孕妇28、36 周时子宫前壁下段厚度均低于经阴道分娩孕妇(均P <0.05),见表1。
2.2 有无子宫破裂患者的子宫瘢痕前壁下段厚度比较 观察组中5 例孕产妇出现子宫撕裂,再次剖宫产后行修补术预后良好,无严重母婴并发症发生。子宫撕裂产妇28、36 周时子宫瘢痕厚度均低于未发生子宫撕裂孕产妇(均P <0.05),见表2。
2.3 两组孕产妇血流动力学指标及瘢痕子宫血流动力学参数比较 两组孕28、36 周时Quta、Ruta、Co 水平差异均有统计学意义(均P <0.05),且观察组孕28 周时瘢痕子宫产妇Quta、Ruta、Co水平与孕36 周时差异均有统计学意义(均P<0.05);但两组MAP、CI、CVR指标差异均无统计学意义(均P >0.05)。见表3。
2.4 不同分娩方式及是否发生子宫撕裂产妇子宫血流动力学参数比较 不同分娩方式、是否发生子宫撕裂患者的Quta、Ruta、Co 水平差异均有统计学意义(均P <0.05),而Uta PI 水平差异无统计学意义(P >0.05)。见表4。
3 讨论
本研究显示观察组孕36 周时产妇子宫前壁下段厚度低于孕28 周时,并且发生子宫撕裂孕妇前壁下段厚度低于未发生子宫撕裂孕妇,同时选择再次剖宫产孕妇子宫前壁下段厚度在28、36 周时均低于经阴道分娩孕妇(均P <0.05)。这提示瘢痕子宫孕产妇孕中、晚期子宫前壁下段厚度明显变薄,通过对子宫前壁下段厚度的监测与评估,有利于评估再次妊娠分娩方式的选择以及子宫破裂的风险。有研究发现具备子宫下段横切口的剖宫产孕产妇,超声测量妊娠35 ~40 周的子宫下段厚度明显低于正常健康人[4]。子宫下段测量结果受多重因素影响,如膀胱充盈程度、测量位置、探头位置及测量次数等均可影响子宫下段测量结果[5];因此可结合其他超声检测数据资料进行共同风险评估。本研究观察组孕28、36 周的Quta、Ruta、Co 水平与对照组差异均有统计学意义(均P <0.05),并且不同分娩方式、是否发生子宫撕裂患者的Quta、Ruta、Co 水平差异亦均有统计学意义(均P <0.05)。剖宫产形成的瘢痕子宫Quta 值、母体Co 分布在子宫与胎盘循环的百分比明显降低,同时Ruta 水平明显升高。Uta PI 作为阻力指数替代值,其与Ruta 无明显的相关性[6],因此Uta PI水平不能够直接反应Ruta 水平。而测量的血流体积与血管阻力可以提供瘢痕妊娠出现的细微血流动力学变化的相关信息[7]。
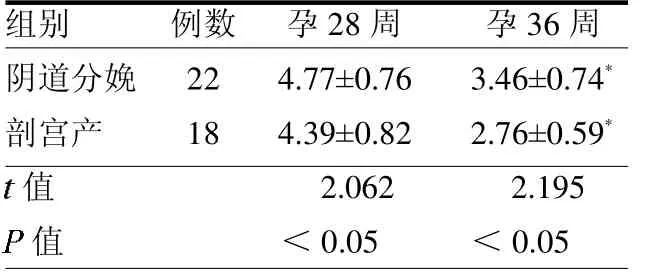
表1 不同分娩方式的子宫瘢痕前壁下段厚度比较 mm

表2 有无子宫破裂患者的子宫瘢痕前壁下段厚度比较
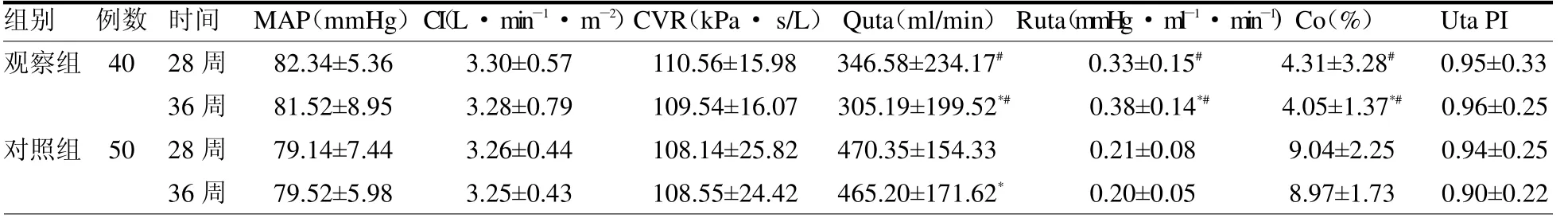
表3 两组孕产妇血流动力学指标及瘢痕子宫血流动力学参数比较
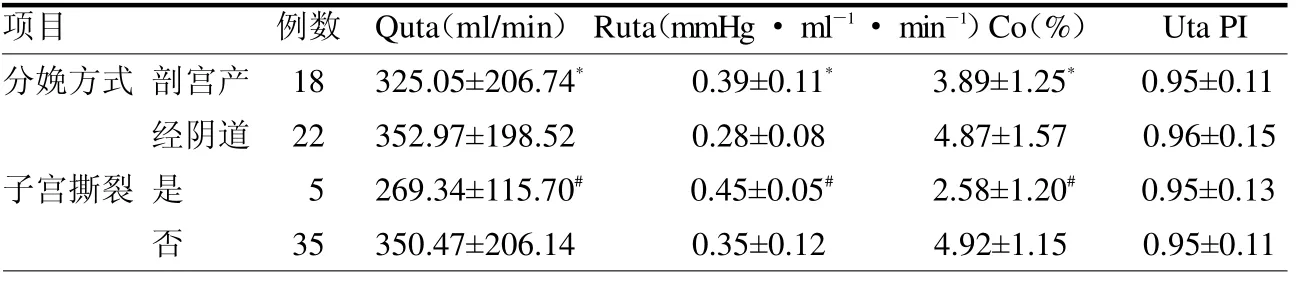
表4 不同分娩方式、是否发生子宫撕裂产妇子宫血流动力学参数比较
综上所述,经阴道超声检测子宫前壁下段厚度及血流动力学参数分析可实现子宫撕裂的早期预警,同时在指导瘢痕子宫孕产妇分娩方式的选择中也具有重要的临床意义。

