电针预处理对胃癌根治术患者应激状态及术后谵妄的影响
万义芹,曹维福,周瑛昊
南阳市第一人民医院麻醉科,河南 南阳 473000
胃癌具有较高发病率及病死率,多发于中老年人,男性发病率显著高于女性,中国胃癌发病率居恶性肿瘤首位,病死率高达47.8%,且近年来发病呈现年轻化趋势。胃癌根治术是临床切除胃部肿瘤的治愈性手术,能够将原发肿瘤与转移淋巴结、受累浸润组织一起切除,该术式需要在患者全身麻醉状态下打开腹腔,手术及麻醉刺激会导致机体应激反应,造成代谢紊乱,甚者还会导致严重并发症。术后谵妄(postoperative delirium,POD)是术后常见并发症,发生率高达15%~50%,严重影响患者认知功能及预后。电针疗法是临床常用的非药物疗法,研究证实,电针处理能够抑制应激反应,降低炎症反应及缺血再灌注损伤,改善患者预后。既往诸多研究指出,结直肠癌手术患者经电针预处理能够减少麻醉药物用量,且减轻炎症反应及应激状态,促进胃肠道功能恢复。但关于电针预处理在胃癌根治术患者中的应用及对POD影响的报道较为鲜见,基于此,本研究通过回顾性分析探讨电针预处理对胃癌根治术患者的影响,现报道如下。
1 资料与方法
1.1 一般资料
收集2018年1月至2019年12月南阳市第一人民医院收治的胃癌根治术患者的病历资料。纳入标准:经胃镜或病理诊断证实为胃癌;均于南阳市第一人民医院行胃癌根治术治疗;TNM分期为Ⅰ~Ⅱ期;美国麻醉医师协会(American Society of Anesthesiologists,ASA)分级为Ⅰ~Ⅲ级;均接受电针预处理;病历资料及随访资料完整。排除标准:严重凝血功能障碍;严重感染;合并其他部位恶性肿瘤;慢性代谢性疾病;心脑血管疾病;妊娠期或哺乳期妇女;重要器官严重器质性障碍或功能不全。根据纳入、排除标准,共纳入80例胃癌根治术患者,按术前处理方式不同分为电针组(42例)和常规组(38例)。电针组中,男31例,女11例;年龄38~75岁,平均(56.64±8.14)岁;TNM分期:Ⅰ期25例,Ⅱ期17例;肿瘤位置:胃中部26例,胃下部16例。常规组中,男29例,女9例;年龄36~75岁,平均(56.87±7.93)岁;TNM分期:Ⅰ期22例,Ⅱ期16例;肿瘤位置:胃中部24例,胃下部14例。两组患者性别、年龄、TNM分期及肿瘤位置比较,差异均无统计学意义(P
>0.05),具有可比性。本研究经医院伦理委员会审批通过。1.2 麻醉方法
两组患者术前常规禁食禁饮,进入手术室后常规吸氧、铺消毒巾、建立静脉通道,常规监测心电图、心率、血压、血氧饱和度及脑电双频指数(bispectral index,BIS),两组患者麻醉方式相同。开放外周静脉,静脉注射达唑仑、舒芬太尼、顺苯磺酸阿曲库铵、丙泊酚进行麻醉诱导,气管插管,连接麻醉机行机械通气,设置呼吸参数,监测呼气末二氧化碳。术中静脉泵入丙泊酚、瑞芬太尼进行麻醉维持。依据患者血压、心率调整剂量,切皮前、关腹前予以芬太尼维持。术后呼吸平稳、咳嗽、吞咽反射恢复后拔除气管插管,呼吸循环稳定后送至恢复室。
麻醉前,由熟悉电针疗法的专业人员对电针组患者予以电针预处理,术前30 min,取右侧足三里穴、上巨虚穴、下巨虚穴,通过电源线将针柄与电子针疗仪连接(频率2 Hz,强度为2~3 mA),直刺捻转进针至穴位3.3~6.6 cm,持续刺激30 min,直至患者有气感,并以患者能耐受为宜。预处理后以相同方式及麻醉药物进行麻醉诱导,诱导成功后进行气管插管,连接麻醉机,氧流量为3 L/min,持续给药,手术结束后,停用麻醉药物,拔管,生命体征稳定后送入病房。两组患者其他处理方式相同。
1.3 观察指标
①比较两组患者手术相关指标(手术时间、术中出血量、术中输液量、拔管时间、苏醒时间);②比较两组患者预处理前、开腹时及手术结束后的心率、血氧饱和度及平均动脉压;③比较两组患者麻醉药物用量;④术后3天内,采用重症监护室意识模糊评估方法(confusion assessment method of intensive care unit,CAM-ICU)评估两组患者是否发生POD;⑤采用流式细胞仪检测两组患者治疗前后 CD4、CD8水平,并计算 CD4/CD8比值,采用酶联免疫吸附法测定两组超敏C反应蛋白(high-sensitivity C-reactive protein,hs-CRP)水平;⑥采用视觉模拟评分(visual analogue scale,VAS)评定患者疼痛程度,评分越高表明术后越疼痛。
1.4 统计学方法
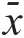
2 结果
2.1 手术相关指标的比较
两组患者手术时间、术中出血量、术中输液量、拔管时间、苏醒时间比较,差异均无统计学意义(P
>0.05)。(表1)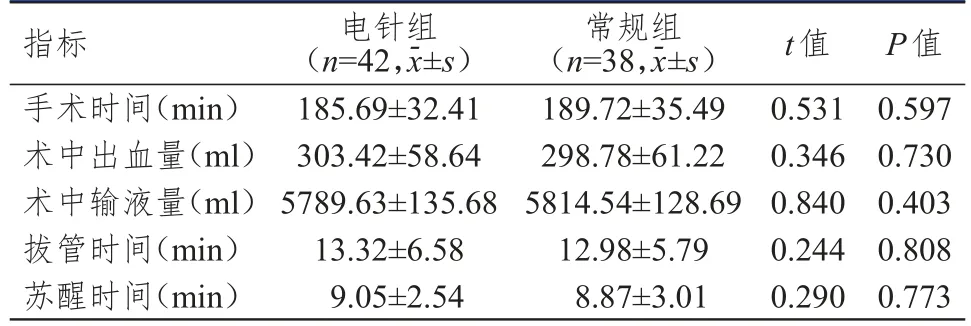
表1 两组患者手术相关指标的比较
2.2 心率、血氧饱和度及平均动脉压的比较
预处理前,两组患者心率、血氧饱和度及平均动脉压比较,差异均无统计学意义(P
>0.05);开腹时及手术结束后,电针组患者心率均低于常规组,血氧饱和度、平均动脉压均高于常规组,差异均有统计学意义(P
<0.05)。(表2)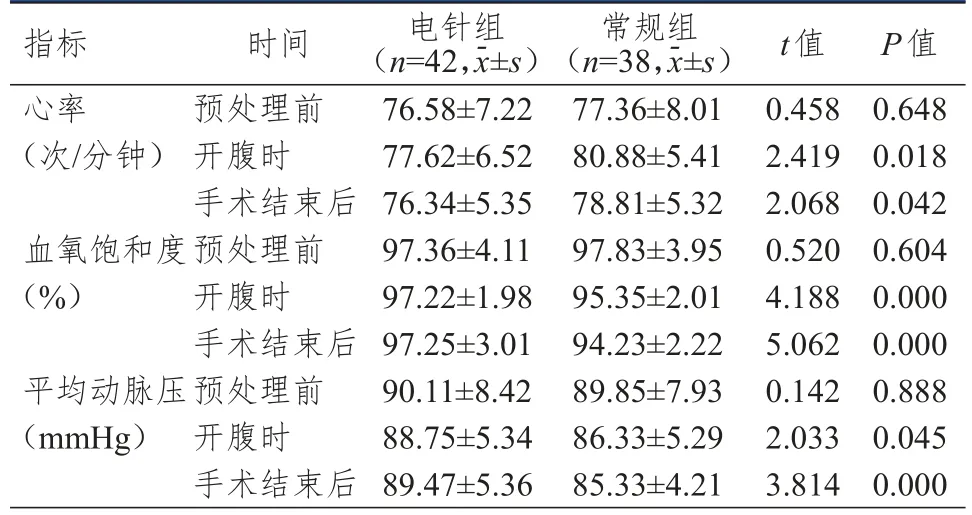
表2 两组患者心率、血氧饱和度及平均动脉压的比较
2.3 麻醉药物用量的比较
电针组患者瑞芬太尼用量明显少于常规组,差异有统计学意义(P
<0.01);两组患者丙泊酚、舒芬太尼用量比较,差异均无统计学意义(P
>0.05)。(表3)
表3 两组患者麻醉药物用量的比较
2.4 治疗前后炎症因子水平的比较
治疗前,两组患者CD4、CD4/CD8及hs-CRP水平比较,差异均无统计学意义(P
>0.05);治疗后,两组患者CD4与CD4/CD8均降低,hs-CRP均升高(P
<0.05),且电针组患者CD4与CD4/CD8均明显高于常规组,hs-CRP明显低于常规组(P
<0.01)。(表 4)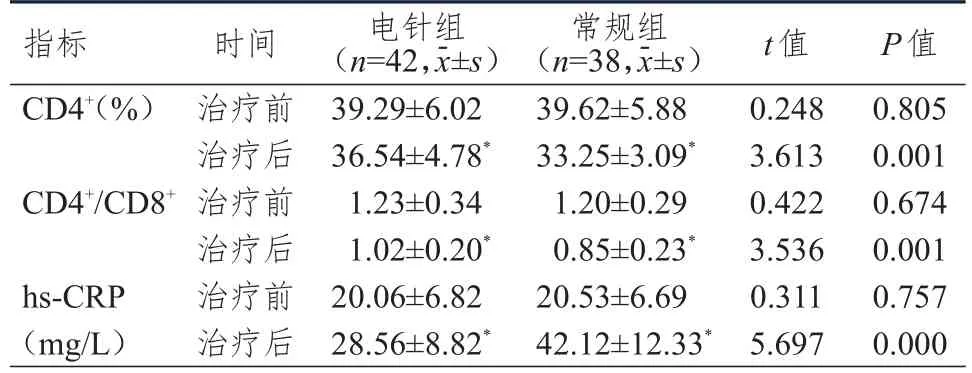
表4 治疗前后两组患者炎症因子水平的比较
2.5 VAS评分的比较
电针组患者VAS评分为(1.95±0.45)分,明显低于常规组的(3.44±0.61)分,差异有统计学意义(t
=12.511,P
<0.01)。2.6 术后并发症发生情况的比较
两组患者躁动、恶心呕吐发生率比较,差异均无统计学意义(P
>0.05);电针组患者谵妄发生率低于常规组,差异有统计学意义(P
<0.05)。(表5)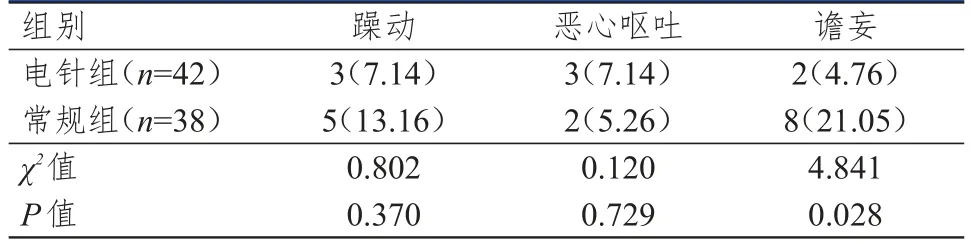
表5 两组患者术后并发症发生情况的比较[n(%)]
3 讨论
胃癌是常见的消化道恶性肿瘤之一,针对早期胃癌患者,外科手术治疗是首选方式,但患者进行胃癌根治术治疗时需使用全身麻醉药物,手术与麻醉的刺激不仅会导致机体应激状态,还对胃肠道功能具有明显的抑制作用,甚者还会产生恶心呕吐、躁动、谵妄等并发症,若剂量使用较大,还会造成苏醒延迟,影响术后麻醉恢复质量。
POD属中医中“健忘”“痴呆”等范畴,中医治疗以醒神开窍、通络启闭为主要治则。针灸在中医疗法中已有数千年历史,在缓解疼痛、抑郁焦虑方面效果显著,本研究依据传统中医理论及临床实践经验选取足三里穴、上巨虚穴、下巨虚穴,其分别是胃经、大肠经及小肠经的下合穴,不仅能够调和胃肠道功能,还能够疏散风热、宁心安神,针对POD清窍蒙蔽的病机,刺激此处穴位能够发挥安神定惊、醒神开窍的作用,因此本研究选取足三里穴、上巨虚穴、下巨虚穴行电针预处理,以期能够降低术中机体应激反应,减少麻醉药物用量,降低POD发生率,提高麻醉恢复质量。
本研究中比较两组麻醉药物用量,结果显示电针组瑞芬太尼用量明显少于常规组,瑞芬太尼是全身麻醉所用药物,说明电针预处理能够发挥明显的镇痛作用,针刺镇痛主要通过神经各部分功能及体液各系统的整体综合作用,电针通过外周刺激以兴奋神经元纤维,激活脊髓背角胶质细胞,抑制伤害感受信号通过同节段细神经元纤维传入,同时利用阿片肽及其他神经递质合成以发挥显著的镇痛效果。研究表明,术后疼痛是影响患者预后的重要因素之一,因此推断电针预处理能够通过镇痛作用减少麻醉药物用量,改善麻醉恢复质量。两组患者丙泊酚、舒芬太尼用量比较无显著差异,认为可能原因是胃癌根治术时间较长、创伤性较大,在短时间内电针预处理无法发挥明显作用,因此需要更多剂量丙泊酚、舒芬太尼达到麻醉深度要求,维持机体循环稳定。由于两组患者丙泊酚、舒芬太尼用量比较无显著差异,导致两组患者拔管时间、苏醒时间及术后躁动、恶心呕吐发生率比较无显著差异。
胃癌根治术创伤性大,应激反应强烈,导致机体炎症系统紊乱,血流动力学波动,使得心率增快、血压上升,且该手术需在麻醉后行气管插管,插管会导致血压波动更为剧烈,引起脏器损伤,因此有效控制血压、心率波动,降低机体应激反应,调节免疫是手术成功及患者预后良好的关键。本研究中,预处理前两组患者心率、血氧饱和度及平均动脉压比较无显著差异,但开腹及手术结束后,两组患者心率、血氧饱和度及平均动脉压均存在一定幅度波动,而电针组患者心率低于常规组,血氧饱和度、平均动脉压高于常规组,同时,常规组患者CD4与CD4/CD8水平明显低于电针组,hs-CRP水平明显高于电针组,说明电针预处理能够对手术过程中机体的应激反应起到良好的缓冲作用,避免机体血压、心率波动较大,减轻术后机体免疫抑制,缓解炎症反应,降低应激状态所致的循环功能障碍,提高麻醉恢复质量,改善预后。
本研究比较两组患者VAS评分及术后并发症发生率,结果显示电针组VAS评分明显低于常规组;两组患者躁动、恶心呕吐发生率比较无显著差异,电针组谵妄发生率明显低于常规组。CAMICU量表是临床常用的评估ICU患者精神意识错乱的方法,具有较高的灵敏度及特异度。本研究选取CAM-ICU量表评定两组POD发生情况,结果提示电针预处理能够有效降低胃癌根治术患者POD的发生,依据上述研究结果认为,电针预处理可通过发挥镇痛作用减少麻醉药物用量,缓解机体手术中应激反应状态以降低POD的发生率。
综上所述,电针预处理能够减少胃癌根治术患者全身麻醉过程中瑞芬太尼用量,降低机体应激反应及POD发生率。但临床上对POD的影响因素较多,且本研究为回顾性小样本分析,因此还有待大样本的前瞻性研究证实本研究结论。

