床旁超声膈肌功能评估在COPD 机械通气患者撤机指导中的应用
陆敏姣 潘慧斌 邹 涛
慢性阻塞性肺疾病(COPD)是指肺部气流发生阻碍不畅导致气流无法恢复到正常通气状态的慢性呼吸道疾病[1]。部分气流受限是COPD 临床的主要特征,其发病与空气中有害颗粒导致肺部炎性反应有密切关联[2]。咯血、疼痛等是COPD 的临床主要表现,目前主要采用机械通气进行有效治疗。但该方法具有较高的撤机失败率,这与COPD 患者的膈肌疲劳呈相关性[3]。因此在撤机时需要对患者的膈肌功能进行确切判断。本研究通过对COPD 机械通气患者实施床旁超声膈肌功能评估,预测撤机指导在COPD中的临床价值,现报道如下。
1 资料与方法
1.1 一般资料 选取2018 年9 月—2019 年12 月入住浙江省湖州市第一人民医院重症特护病房诊断为COPD 且需进行机械通气的患者120 例为研究对象[4-5]。气管插管指征和撤机标准及策略参照《机械通气临床应用指南》[6],按照撤机成功与否分组,撤机成功为研究组46 例,撤机失败为对照组74 例。
1.2 纳入及排除标准 纳入标准:(1)符合《慢性阻塞性肺疾病基层诊疗指南(2018 年)》中COPD 诊断标准[7];(2)采用机械通气进行治疗;(3)检查患者肺部功能时,第一秒用力呼气容积/用力肺活量的数值在70%以下,同时第一秒用力呼气容积的预测值在80%以下;(4)患者对此次研究均知情且同意;(5)无精神疾病史;(6)年龄35~75 岁。排除标准:(1)患有肾脏或其他严重疾病;(2)昏迷或患有精神疾病,无法进行正常沟通;(3)依从性较差或拒绝参与此次研究;(4)患有传染性疾病。本研究通过医院伦理委员会审核,研究过程符合《赫尔辛基宣言》伦理规范。
1.3 方 法 两组COPD 患者均实施机械通气治疗,在检测时均使用迈瑞M9 床旁超声彩色多普勒诊断仪。在撤机前需对患者全身情况和呼吸功能进行检测,若各项情况均符合可试着撤机,同时对其膈肌功能进行检测[8-9]。患者在自主呼吸时让其平卧,进行超声检查时频率为3.5~5.0MHz,在患者双侧腋前线的下部肋间隙处放置探头进行检查。探测膈肌的窗主要为肝和脾,膈顶是超声波结束方向的指向,角度为70°及以上[10]。对吸气时间(Tinsp,s)、膈肌位移(cm)进行检测,并计算得出膈肌收缩速度(cm/s),随后连接呼吸机和计算机,对相关数据进行测定[11]。
1.4 观察指标 记录两组COPD 患者在初始期间、5min 和30min 内自主呼吸试验(SBT)中膈肌位移(DE)变化情况并进行比较。记录膈肌在每个时间点的活动值,随后在SBT 初始期间、5min 和30min 内对吸气时间和DE 进行测定,进而计算出膈肌收缩速度。采用受试者工作特征曲线(ROC)评价DE 值对撤机成功的预测价值,同时对撤机预测成功的准确度、特异度和灵敏度进行计算[12]。
1.5 统计学方法 应用SPSS 20.0 软件进行统计分析。先进行χ2正态性检验和方差分析,正态分布数据以均数±标准差()表示,用配对样本t 检验和独立样本t 检验对数据进行统计分析,P<0.05 为差异有统计学意义。
2 结果
2.1 两组COPD 患者一般资料比较 对照组74 例中男48 例,女26 例,年龄30~74(47.1±6.7)岁,机械通气时间2~6(4.6±0.1)h;研究组46 例中男31 例,女15 例,年龄31~75(48.4±5.6)岁,机械通气时间2~6(4.4±0.2)h。两组患者一般资料比较差异无统计学意义(P>0.05),见表1。
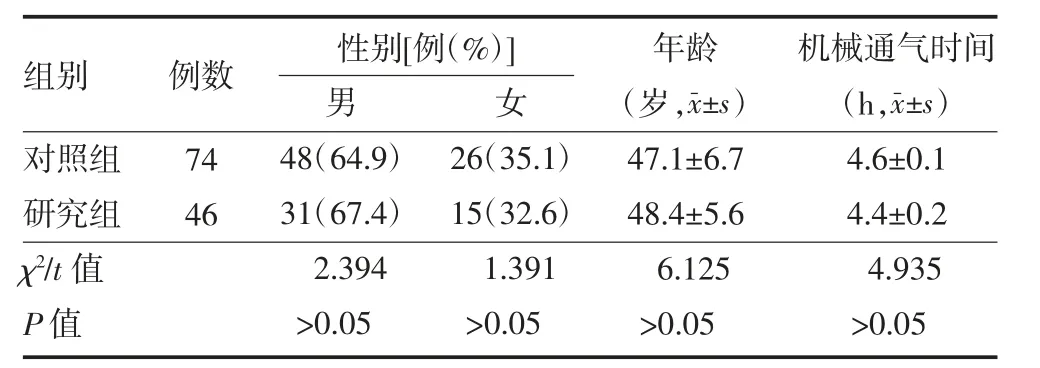
表1 两组COPD 患者一般资料比较
2.2 两组COPD 患者不同时间段SBT 中DE 变化情况比较 两组患者在初始期间DE 变化无明显差异(P>0.05),5min 后对照组明显低于研究组(P<0.05),见表2。
表2 两组COPD 患者SBT 中DE 变化情况比较()
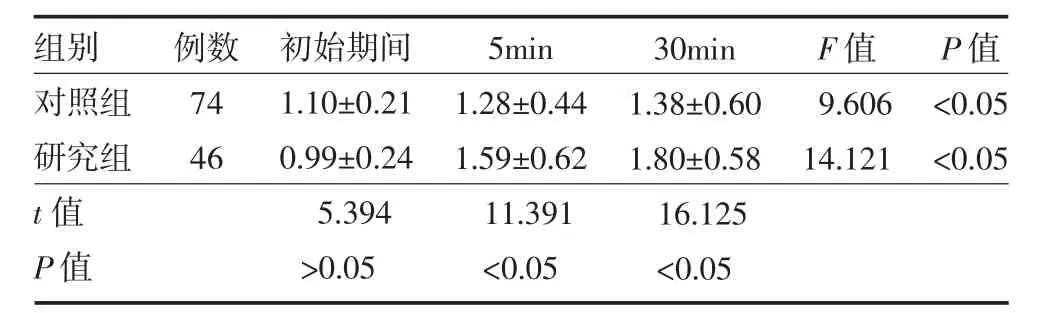
表2 两组COPD 患者SBT 中DE 变化情况比较()
注:对照组为撤机失败组;研究组为撤机成功组;SBT 为自主呼吸试验;DE 为膈肌位移;COPD 为慢性阻塞性肺疾病
2.3 撤机时SBT 中DE 的价值分析 DE 对撤机成功的准确度和灵敏度在SBT 中的表现均十分显著,AUC 最佳临界值为0.862,处于SBT 30min 时,临界值为DE>1.15cm,对撤机成功的准确度、灵敏度和特异度进行预测分别为95.58%、99.99%、92.35%,见表3。
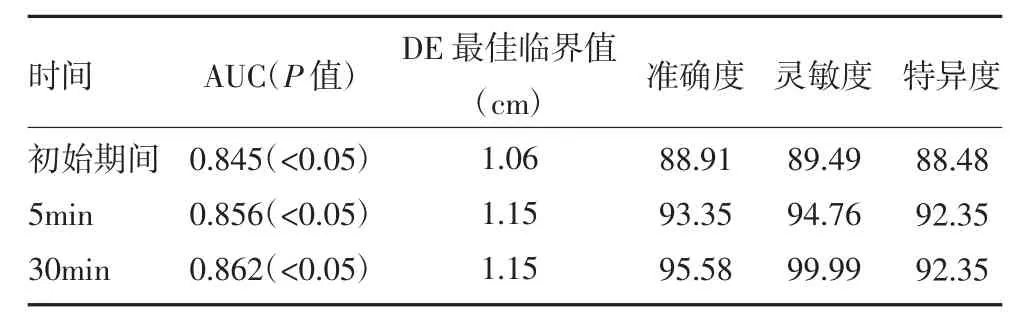
表3 撤机时SBT 中DE 的价值分析(%)
2.4 两组COPD 患者SBT 中膈肌收缩速度比较两组患者SBT 中膈肌收缩速度均呈上升趋势,两组患者在初始期间收缩速度无明显差异(P>0.05),研究组患者在5min 后其收缩速度显著低于对照组(P<0.05),见表4。
表4 两组慢性阻塞性肺疾病患者SBT 中膈肌收缩速度变化情况比较()
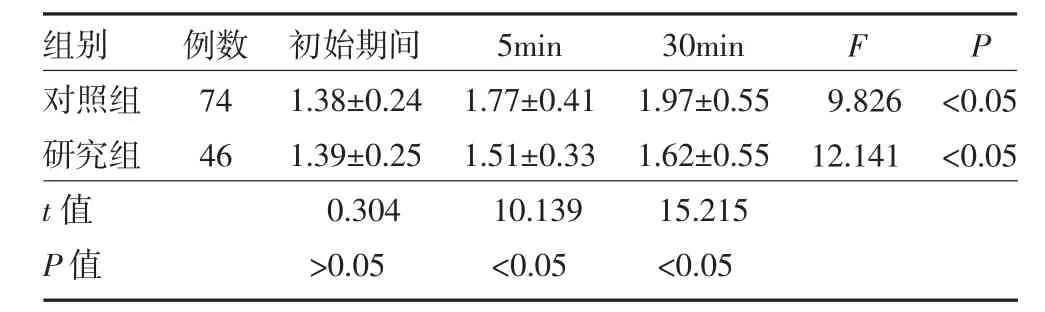
表4 两组慢性阻塞性肺疾病患者SBT 中膈肌收缩速度变化情况比较()
注:SBT 为自主呼吸试验
2.5 撤机预测价值与SBT 中膈肌收缩速度分析 撤机成功准确度和灵敏度与SBT 中膈肌收缩速度呈相关性,SBT 30min 时DE 预测COPD 机械通气患者撤机成功的ROC 曲线(如图1)所示。SBT 30min 时DE预测撤机成功的AUC 值为0.746 时SBT 为30min。膈肌收缩速度的临界值在1.47cm/s 及以下时,对撤机成功的准确度、灵敏度和特异度进行预测分别为66.24%、68.44%、62.24%,见表4。
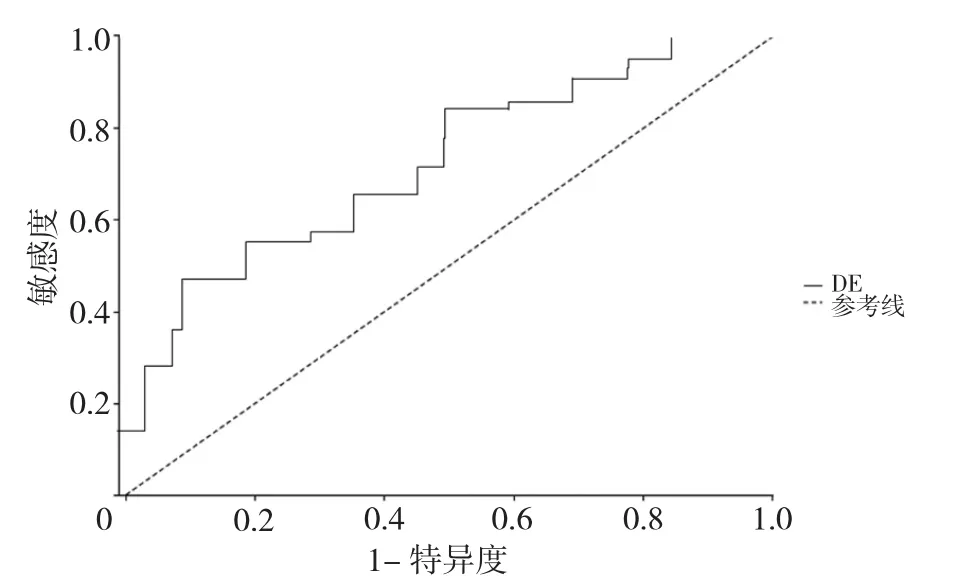
图1 SBT 30min 时DE 预测COPD 机械通气患者撤机成功的ROC 曲线
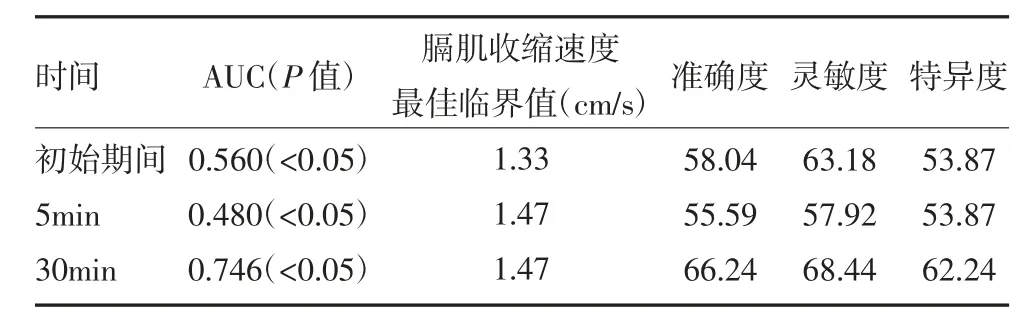
表4 撤机预测价值与SBT 中膈肌收缩速度分析(%)
3 讨论
目前临床上对COPD 的治疗主要采用机械通气,治疗效果显著。及时撤除机械通气可对患者的病情康复起到促进效果,除此之外还可显著减轻患者的医疗负担。因此撤机的时机就显得尤为重要,需要寻找确切的观察指标对机械通气撤机时机进行指导,避免或减少由于撤机失败给患者造成的二次伤害[13]。
导致膈肌功能下降的原因主要有以下两方面:首先,机械通气本身可导致膈肌收缩功能障碍,其主要机制包括膈肌肌萎缩、氧化应激和膈肌肌纤维损伤。其次,COPD 本身也是导致膈肌收缩功能下降的因素之一,而且急性发病期膈肌收缩功能降低更显著。呼吸负荷过重和膈肌疲劳是COPD 患者在撤机过程中易出现的情况,针对该情况主要采用超声膈肌进行评估,而为COPD 患者撤机时机的选择提供可靠的根据主要是通过呼吸负荷和膈肌收缩功能等相关指标。在临床上膈肌收缩速度和DE 已经逐渐被使用,同时取得的应用效果也较为理想。对于收缩肌力的情况可通过超声膈肌评估指标反应出来,医生可借助该项评估指标正确的判断出患者的膈肌功能情况,以帮助患者选择最佳撤机时机[14]。
本研究结果显示,两组COPD 患者在初始期间DE 变化无明显差异(P>0.05),5min 后对照组明显低于研究组(P<0.05)。同时SBT 中两组COPD 患者的膈肌收缩速度均呈上升趋势,在初始期间收缩速度无明显差异(P>0.05),研究组患者在5min 后其收缩速度显著低于对照组(P<0.05)。说明不同撤机结果中位移和膈肌收缩速度均有着明显的变化,对临床具有重要的指导意义。同时,DE 对撤机成功的准确度和灵敏度均较高,对膈肌收缩的预测价值也较高。患者每次呼吸幅度会对膈肌收缩速度的检测造成一定的影响,因此在对其进行记录时也会出现较为明显的偏差,进而对指标的评估价值造成不同程度的影响。与临床其他检查方法相比,对膈肌功能采用超声进行评估不仅医疗费用较低、无创,而且对于检查的正确度可采用短时间内多次检查来保证,因此临床上对膈肌功能采用超声评估的方法也被广泛推广应用。本研究结果显示,撤机成功准确度和灵敏度与SBT 中膈肌收缩速度呈相关性,当DE 预测撤机成功的AUC 值为0.746 时,SBT 为30min,膈肌收缩速度临界值在1.47cm/s 及以下时,对撤机成功的准确度、灵敏度和特异度进行预测分别为66.24%、68.44%、62.24%。
本研究纳入病例数较少,得到的结果可能存在一定的局限性,在今后的研究中会不断进行深入的研究,以便验证此次研究结果的准确性,希望此次研究可以为其他研究学者与临床治疗提供一定的借鉴意义。

