基于指南构建肺康复运动方案对慢性阻塞性肺疾病稳定期患者运动耐力、衰弱状况和生活质量的影响研究
胡相悦,范耀菊
慢性阻塞性肺疾病(chronic obstructive pulmonary disease,COPD)是全球高发的慢性气道炎性疾病,其是以持续性呼吸系统症状和气流受限为主要特征,患者常伴有气促和呼吸困难并呈进行性加重[1],其可使患者日常生活能力和生活质量严重下降,衰弱指数增加[2]。肺康复是针对慢性呼吸系统疾病患者进行的个性化、全面、综合干预措施[3],已被研究证实可减轻患者呼吸困难程度,增加患者运动耐力,进而改善患者生活质量[4-5]。但目前国内尚缺乏统一的肺康复运动方案,亦无肺康复运动相关共识和指南。国外肺康复运动相关研究开展较早,但受地理、环境、经济、设备等因素影响,国外肺康复运动方案在国内实施可能存在一定阻碍。本研究根据临床实际情况对国外肺康复运动相关指南进行调适,构建了适合我国国民的肺康复运动方案,并探讨该肺康复运动方案对COPD稳定期患者肺功能、运动耐力、衰弱状况和生活质量的影响,以期为推动肺康复运动方案在临床中应用提供参考。
本文创新点:
本研究首次基于文献分析和循证依据提出以指南为导向的肺康复运动方案,具有可实施性、普及性及指导性,可更好地指导临床实践,提高临床肺康复干预效果,减轻患者疾病负担,避免医疗资源浪费,具有良好的社会效益。
1 资料与方法
1.1 一般资料 选择2017年11月—2019年12月重庆大学附属三峡医院呼吸与危重症医学科收治的246例COPD稳定期患者为研究对象,均符合中华医学会呼吸病学分会慢性阻塞性肺疾病学组制定的《慢性阻塞性肺疾病诊治指南(2013年修订版)》[6]中的COPD诊断标准,且患者处于疾病稳定期。纳入标准:可耐受肺康复运动训练,依从性良好。排除标准:(1)合并肺结核、支气管肺炎、哮喘、肺气肿、肺癌等其他类型肺疾病患者;(2)合并自身免疫性疾病、全身感染性疾病、恶性肿瘤患者;(3)中途放弃治疗患者。采用随机数字表法将患者分为常规组和指南组,每组123例。两组患者性别、年龄、吸烟史、COPD病程、药物使用情况、合并症比较,差异均无统计学意义(P>0.05),见表1。本研究通过重庆大学附属三峡医院伦理委员会批准,所有患者及其家属均知情并签署知情同意书。
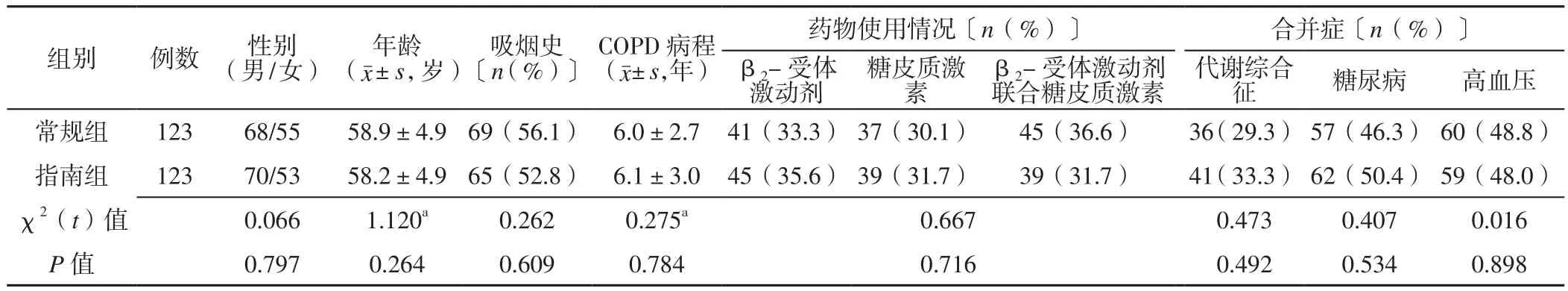
表1 两组患者一般资料比较Table 1 Comparison of general information between the two groups
1.2 方法 本研究为前瞻性研究。两组患者均定期进行肺康复宣教,1次/周,连续12周,宣教内容包括COPD相关知识、肺康复运动理念、肺康复运动方法、饮食营养、用药护理及心理干预等。治疗期间两组患者均维持原有药物治疗。
1.2.1 常规组 常规组患者采取常规肺康复运动方案,主要包括呼吸肌训练和步行训练。呼吸肌训练:若患者病情允许,应在肺康复护士指导下选择坐位或站立位进行缩唇呼吸和腹式呼吸训练。步行训练:训练前患者休息10 min,指导患者在空旷室内或室外独自进行步行训练,步行过程中尽量不说话、跑跳,医护人员不伴行时如遇特殊情况可停下休息。医护人员组织患者集中进行呼吸肌训练和步行训练,20~30 min/次,3次/周。
1.2.2 指南组 指南组患者基于指南构建肺康复运动方案,即参照Iowa循证实践模式和流程[7]寻找COPD稳定期患者肺康复运动训练管理最佳证据,然后将证据转化,经过制定、审核、完善后明确管理方案,具体流程如下。
1.2.2.1 确定循证主题 由问题相关触发和知识相关触发循证实践问题,收集临床数据、确定临床问题,检索国内外有关肺康复运动训练的高质量研究、指南、共识等,以确定肺康复运动训练中的有价值信息,鉴于目前有关肺康复运动训练的临床研究质量并不乐观,故本研究以高质量指南为主。具体内容如下:(1)循证小组成员和分工:经护理部、科护士长批准后成立呼吸科肺康复运动小组,包括获得循证护理培训的主管护师1名(负责方案设计、资料分析、撰写报告)、肺康复专科护士3名(负责人员调配和培训)、医生1名(参与肺康复运动方案拟定,开具肺康复运动处方)及临床护士5名(负责方案实施和收集资料)。(2)获取证据:计算机检索维普网、万方数据知识服务平台、中国知网、PubMed、Science、Cochrane Library、JBI循证数据库等,中文检索词:“慢性阻塞性肺疾病”“肺康复”“运动训练”“管理”“指南”;英文检索词:“chronic obstructive pulmonary disease”“pulmonary rehabilitation”“exercise training”“management”“guideline”。(3)综合证据:最终纳入7个指南[8-14],均推荐对COPD患者进行肺康复运动训练。本研究肺康复运动方案最终以美国运动医学学院(American College of Sports Medicine,ACSM)发布的《ACSM运动测试与运动处方指南》[11]中的推荐频率、强度、时间和类型为框架,内容参照《ACSM运动测试与运动处方指南》[11]、《美国胸科学会(American Thoracic Society,ATS)/欧 洲 呼 吸 学 会(European Respiratory Society,ERS)官方共识:肺康复的关键概念和进展》[8]、美国心血管和肺康复协会(American Association of Cardiovascular and Pulmonary Rehabilitation,AACVPR)肺康复相关指南[9-10,12-13]、《英国胸科协会(British Thoracic Society,BTS)成人肺康复指南》[14]。
1.2.2.2 肺康复运动方案 (1)运动方案:包括有氧运动、阻抗运动、呼吸肌训练,有氧运动主要包括步行、踏车训练,阻抗运动包括自由负重、拉力绳等,呼吸肌训练方法同常规组。(2)运动强度:根据患者耐力选择运动强度,高强度运动为最大心率的60%~80%、中等强度运动为最大心率的41%~59%、低强度运动为最大心率的30%~40%,如患者能耐受则以高强度运动为主,反之则以低强度运动开始并逐渐增加运动强度[11]。运动强度采用心肺运动试验(cardiopulmonary exercise testing,CEPT)测量。(3)运动频率:每日30 min以上中等强度及以上有氧运动,5 d/周;或每日20 min以上高强度运动,3 d/周;或上述两种锻炼方式结合进行。(4)运动时间,有氧运动时间为20~60 min/次,对于耐力较差者训练过程中可暂停,累积30 min即可[8-9,12-13]。阻抗运动的频率、强度和运动时间设定同有氧运动。运动锻炼目标以ATS/ERS、AACVPR、BTS提倡的有氧运动训练最终目标为参考,即功率≥60%[8-9,12-14]。两组患者均干预12周。
1.3 观察指标 比较两组患者干预前、末次干预后3 d内(即干预后)肺功能指标、运动耐力、衰弱状况及生活质量。(1)肺功能指标:采用Master Screen肺功能仪检测患者第1秒用力呼气容积(forced expiratory volume in one second,FEV1),计算FEV1与用力肺活量(forced vital capacity,FVC) 比值(FEV1/FVC)、FEV1占预计值百分比(FEV1%pred);检测患者最大自主通气量(maximal voluntary ventilation,MVV),计算MVV占预计值百分比(MVV%pred)。(2)运动耐力:采用6min步行试验评估患者运动耐力,试验前休息10 min,指导患者在空旷平坦室内来回步行,步行过程中要求尽快行走,如感到劳累可暂停行走,原地休息后继续行走,6 min后停止试验,记录6 min步行距离。步行结束后采用Borg劳累度评估量表[15]评估患者对运动强度的主观感受,采用10分制,评分越高提示患者劳累程度越重、运动耐力越差。(3)衰弱状况:采用Fried衰弱表型评估患者衰弱状况,其包括以下5条内容:①不明原因体质量下降;②疲乏;③握力下降;④行走速度下降;⑤躯体活动降低(体力活动下降)。具备上述≥3条为衰弱、1~2条为衰弱前期、0条为无衰弱[16]。(4)生活质量:采用COPD评估测试(COPD Assessment Test,CAT)[17]评价患者生活质量,总分0~40分,评分越高提示患者生活质量越差。
1.4 统计学方法 应用SPSS 25.0统计学软件进行数据分析。符合正态分布的计量资料以(±s)表示,组间比较采用两独立样本t检验,组内比较采用配对t检验。计数资料以相对数表示,组间比较采用χ2检验;等级资料比较采用秩和检验。双侧检验水准α=0.05。
2 结果
2.1 两组患者干预前后肺功能指标比较 干预前两组患者FEV1、FEV1/FVC、FEV1%pred、MVV、MVV%pred比较,差异无统计学意义(P>0.05);干预后两组患者FEV1、MVV分别大于本组干预前,FEV1/FVC、FEV1%pred、MVV%pred分别高于本组干预前,差异有统计学意义(P<0.05);干预后指南组患者FEV1、MVV大于常规组,FEV1/FVC、FEV1%pred、MVV%pred高于常规组,差异有统计学意义(P<0.05),见表2。
表2 两组患者干预前后肺功能指标比较(±s)Table 2 Comparison of pulmonary function indexes between the two groups before and after intervention
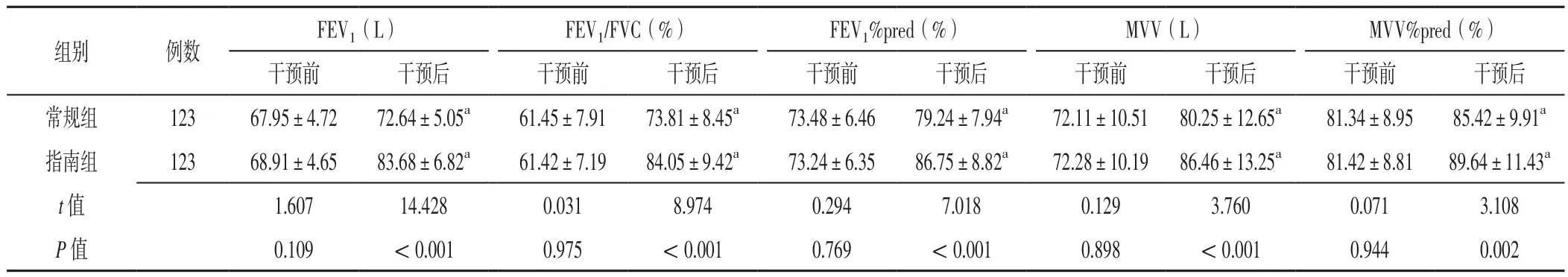
表2 两组患者干预前后肺功能指标比较(±s)Table 2 Comparison of pulmonary function indexes between the two groups before and after intervention
注:FEV1=第1秒用力呼气容积,FEV1/FVC= FEV1与用力肺活量比值,FEV1%pred= FEV1占预计值百分比,MVV=最大自主通气量,MVV%pred=MVV占预计值百分比;与本组干预前比较,aP<0.05
FEV1(L) FEV1/FVC(%) FEV1%pred(%) MVV(L) MVV%pred(%)干预前 干预后 干预前 干预后 干预前 干预后 干预前 干预后 干预前 干预后常规组 123 67.95±4.72 72.64±5.05a 61.45±7.91 73.81±8.45a 73.48±6.46 79.24±7.94a 72.11±10.51 80.25±12.65a 81.34±8.95 85.42±9.91a指南组 123 68.91±4.65 83.68±6.82a 61.42±7.19 84.05±9.42a 73.24±6.35 86.75±8.82a 72.28±10.19 86.46±13.25a 81.42±8.81 89.64±11.43a t值 1.607 14.428 0.031 8.974 0.294 7.018 0.129 3.760 0.071 3.108 P值 0.109 <0.001 0.975 <0.001 0.769 <0.001 0.898 <0.001 0.944 0.002组别 例数
2.2 两组患者干预前后运动耐力比较 干预前两组患者6 min步行距离、Borg劳累度评估量表评分比较,差异无统计学意义(P>0.05);干预后两组患者6 min步行距离分别长于本组干预前,Borg劳累度评估量表评分分别低于本组干预前,差异有统计学意义(P<0.05);干预后指南组患者6 min步行距离长于常规组,Borg劳累度评估量表评分低于常规组,差异有统计学意义(P<0.05),见表3。
表3 两组患者干预前后6 min步行距离、Borg劳累度评估量表评分比较(±s)Table 3 Comparison of 6 min walking distance and Borg Fatigue Scale score between the two groups before and after intervention
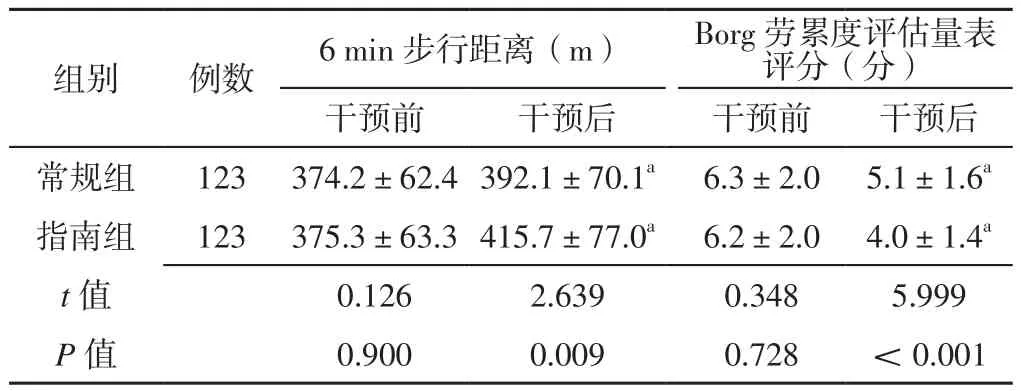
表3 两组患者干预前后6 min步行距离、Borg劳累度评估量表评分比较(±s)Table 3 Comparison of 6 min walking distance and Borg Fatigue Scale score between the two groups before and after intervention
注:与本组干预前比较,aP<0.05
组别 例数 6 min步行距离(m) Borg劳累度评估量表评分(分)干预前 干预后 干预前 干预后常规组 123 374.2±62.4392.1±70.1a 6.3±2.0 5.1±1.6a指南组 123 375.3±63.3415.7±77.0a 6.2±2.0 4.0±1.4a t值 0.126 2.639 0.348 5.999 P值 0.900 0.009 0.728 <0.001
2.3 两组患者干预前后衰弱状况比较 干预前两组患者衰弱状况比较,差异无统计学意义(P>0.05);干预后指南组患者衰弱状况优于常规组,差异有统计学意义(P<0.05),见表4。
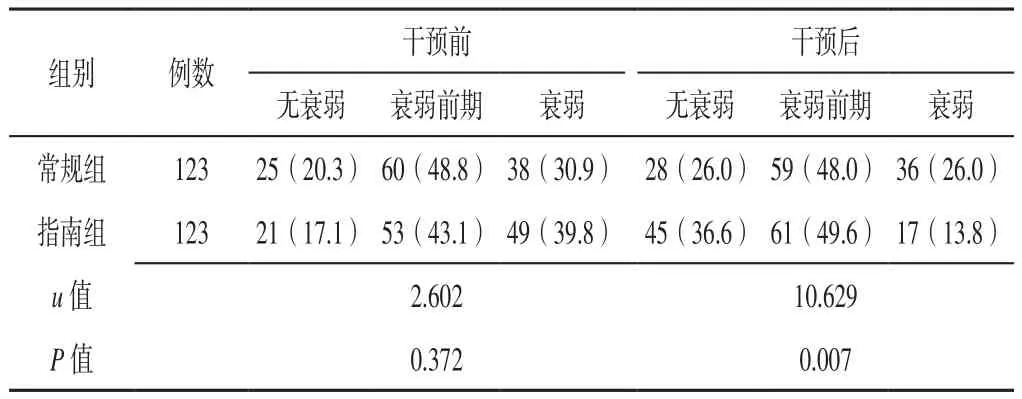
表4 两组患者干预前后衰弱状况比较〔n(%)〕Table 4 Comparison of debilitating condition between the two groups before and after intervention
2.4 两组患者干预前后生活质量比较 干预前两组患者CAT评分比较,差异无统计学意义(P>0.05);干预后两组患者CAT评分分别低于本组干预前,差异有统计学意义(P<0.05);干预后指南组患者CAT评分低于常规组,差异有统计学意义(P<0.05),见表5。
表5 两组患者干预前后CAT评分比较(±s,分)Table 5 Comparison of CAT score between the two groups before and after intervention
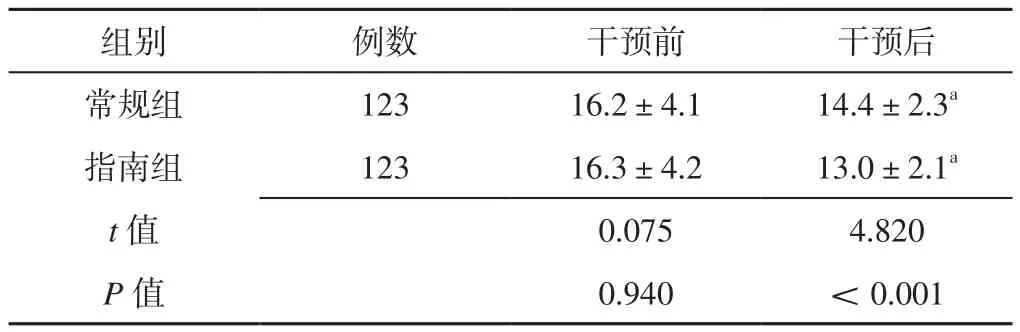
表5 两组患者干预前后CAT评分比较(±s,分)Table 5 Comparison of CAT score between the two groups before and after intervention
注:与本组干预前比较,aP<0.05
组别 例数 干预前 干预后常规组 123 16.2±4.1 14.4±2.3a指南组 123 16.3±4.2 13.0±2.1a t值 0.075 4.820 P值 0.940 <0.001
3 讨论
3.1 基于指南构建肺康复运动方案对COPD稳定期患者肺功能的影响 COPD是较为常见的呼吸系统疾病之一,以不完全可逆的气流受限、进行性肺功能下降为特征,而提高患者肺功能有助于纠正低氧血症、阻止病情进展。肺康复是以循证医学为基础,综合多学科内容,为慢性呼吸系统疾病患者制定的个体化综合干预方案,其中运动锻炼是肺康复的基石,也是改善呼吸肌群功能的最佳手段。研究表明,适当强度和时间的持续锻炼可增强症状性日常活动能力下降的COPD患者的呼吸肌群功能,减轻患者呼吸困难症状,从而改善患者肺功能[18]。本研究结果显示,干预后两组患者FEV1、MVV分别大于本组干预前,FEV1/FVC、FEV1%pred、MVV%pred分别高于本组干预前,提示常规肺康复运动方案和基于指南构建肺康复运动方案均能改善COPD稳定期患者肺功能,分析其机制主要如下:缩唇呼吸训练可延长呼气时间、保持气道气压,进而扩张塌陷小气道、减少肺泡残气量,改善肺内气体交换及肺功能[19];腹式呼吸可锻炼腹肌、膈肌功能,扩大肺活量,增加肺泡通气量,进而改善肺通气/换气功能。本研究结果还显示,干预后指南组患者FEV1、MVV大于常规组,FEV1/FVC、FEV1%pred、MVV%pred高于常规组,提示与常规肺康复运动方案相比,基于指南构建肺康复运动方案可更有效地改善COPD稳定期患者肺功能,分析其原因主要如下:基于指南构建的肺康复运动方案中运动种类更多样化,有助于全面提高患者运动能力;其次,在患者耐受情况下指导其进行适当强度、频率和时间的有氧运动、阻抗运动可有效增加肌肉力量、提高肌肉耐力,进而增加呼吸肌群做功、改善肺通气/换气功能。
3.2 基于指南构建肺康复运动方案对COPD稳定期患者运动耐力的影响 COPD患者受呼吸困难限制常出现骨骼肌质量、肌力、运动能力和耐力下降[20-22]。本研究结果显示,干预后两组患者6 min步行距离分别长于本组干预前,Borg劳累度评估量表评分分别低于本组干预前,提示常规肺康复运动方案和基于指南构建肺康复运动方案均能提高患者运动耐力,分析其原因为肺康复运动锻炼可提高患者呼吸肌群功能、缓解呼吸困难症状,进而促使患者日常活动增多,运动耐力提高。本研究结果还显示,指南组患者干预后6 min步行距离大于常规组、Borg劳累度评估量表评分低于常规组,说明基于指南构建肺康复运动方案可更好地提高COPD稳定期患者运动耐力,笔者推测可能原因为基于指南构建肺康复运动方案不仅包括呼吸肌群锻炼,还包括自由负重、拉力绳、踏车等运动训练内容,训练强度、频率和时间的安排更为合理、人性化,患者接受度高。
3.3 基于指南构建肺康复运动方案对COPD稳定期患者衰弱状况和生活质量的影响 衰弱是老年人常见综合征,COPD患者多为老年人,自身存在多系统调节异常,机体动态失衡、身体功能储备降低等,加之COPD的影响更易出现衰弱。相关报道指出,COPD患者衰弱发生风险是未患COPD人群的2倍[23]。肺康复可提高躯体活动能力,改善衰弱状况[24-25]。本研究结果显示,干预后指南组患者衰弱状况优于常规组,说明基于指南构建肺康复运动方案能更有效地阻止COPD稳定期患者衰弱进展,分析其原因与提高患者运动耐力、肺功能有关。本研究结果还显示,指南组干预后CAT评分低于常规组,说明基于指南构建肺康复运动方案能更有效地改善COPD稳定期患者生活质量,分析原因如下:基于指南构建肺康复运动方案是根据患者病情(如呼吸困难程度、肌肉耐力等)制定的个性化康复方案,故可有针对性地指导患者运动锻炼,患者可通过系统训练达到提高运动耐力、日常生活活动能力的目的,因此能更有效地改善COPD稳定期患者生活质量。
综上所述,本研究以循证为依据,以指南为导向,结合临床实际和专业判断构建基于指南的肺康复运动方案,强调运动方案的个性化、系统化以及整体性,结果证明该方案可有效改善COPD稳定期患者肺功能,阻止衰弱进展,提高患者运动耐力和生活质量,其效果优于常规肺康复运动方案。
作者贡献:胡相悦进行文章的构思与设计,研究的实施与可行性分析,数据收集、整理、分析,结果分析与解释,并撰写论文;范耀菊进行论文修订,负责文章的质量控制及审校,并对文章整体负责,监督管理。
本文无利益冲突。

