IMRT联合腔内后装放疗对宫颈癌靶区、正常组织及肿瘤血管的影响
白胜江,刘玉涛,赵 红,胡云峰
(1.延安大学附属医院肿瘤科,陕西 延安 716000;2.延安大学附属医院感染病科,陕西 延安 716000)
宫颈癌患病率与病死率居女性癌症的第4位,其中发展中国家宫颈癌人数占全球的90%[1]。我国每年新发宫颈癌病例13.15万,死亡病例约5.3万,严重威胁我国女性的健康与生命[2]。临床上对不同分期宫颈癌患者的处理策略不同,对于确诊时即失去手术机会的中晚期患者,首选盆腔外照射放疗加铂类方案同步化疗和腔内后装放疗治疗[3-4]。四野盒式照射模式、调强放疗(intensity modulation radiation therapy,IMRT)是2种常用的盆腔外照射放疗方法,但何种方案最佳目前尚缺乏统一的标准,仍需进一步临床研究验证[5-6]。且靶区放疗剂量与肿瘤消退有关,在保证靶区足够剂量的同时,减少周围正常组织受照放疗剂量有助于降低不良反应的发生率。有研究发现,肿瘤新生血管形成是恶性肿瘤发生发展的基础[7-8]。现阶段关于不同放疗方案对肿瘤血管、靶区及正常组织受量的影响尚不明确。鉴于此,本研究选取82例宫颈癌患者,首次从肿瘤血管等角度,探讨IMRT与四野盒式照射分别联合腔内后装放疗对宫颈癌病灶消退的影响,以期加深对宫颈癌放化疗机制的认识,为临床诊治疾病提供参考,现报告如下。
1 资料与方法
1.1 临床资料
选取我院2017年2月至2019年1月收治的82例宫颈癌患者进行前瞻性研究,以随机数字表法分为对照组和观察组,每组41例,年龄34~75岁。组间年龄、Karnofsky功能状态(Karnofsky performance status,KPS)评分、病理类型、BMI、肿瘤直径、国际妇产科联盟(international federation of gynecology and obstetrics,FIGO)分期、合并疾病等资料均衡可比(P>0.05),见表1。纳入标准:符合宫颈癌诊断标准[9];KPS评分≥70分;FIGO分期≥Ⅱb期;血小板>100×109/L;入组前无抗宫颈癌相关治疗史;无急性感染类疾病。排除标准:未完成治疗;中途失访;合并其他原发性恶性肿瘤;白细胞<4×109/L;肝肾功能不全;合并急性心脑血管疾病。本研究经我院伦理委员会审核通过,患者自愿签署知情同意书。
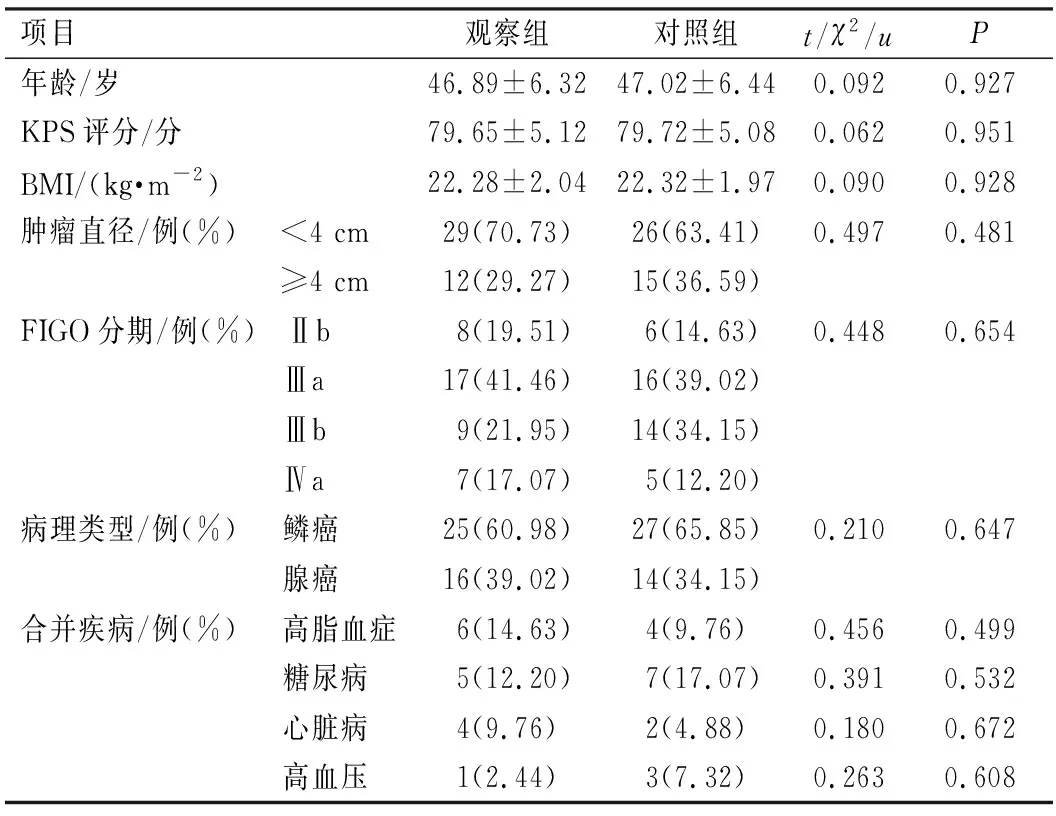
表1 患者临床资料比较(n=41)
1.2 方法
观察组:采用IMRT联合腔内后装放疗。体位固定:患者取仰卧位固定体位,在定位和每次治疗前,嘱患者充盈膀胱(尽可能做到最大限度),腹部热塑体膜固定,双手抱头。采用CT扫描机增强扫描自第10胸椎水平至坐骨结节下5 cm水平,层厚5 cm,完成扫描后,传输信息至治疗计划系统。靶区和危及器官勾画:根据国际辐射单位和测量委员会83号报告[10],勾画大体肿瘤靶区、临床靶区(clinical target volume,CTV)和计划靶区(planning target volume,PTV),PTV在CTV基础上除头脚方向外放10~15 mm外,其余方向外放5~7 mm;危及器官包括膀胱、小肠、直肠、结肠、股骨头、骨髓、肾,勾画至PTV上下方向3 cm,骨髓包括第4、5腰椎椎体、骶骨及全部髂骨。处方剂量与照射计划:采用逆向计划设计与Pinnacle技术系统9.8版本,PTV,50 Gy/25次,要求50 Gy处方剂量覆盖95%靶区,5~7野照射法;限定危及器官的剂量体积,膀胱50%的处方剂量包绕的体积百分比(V50)≤50%,小肠V40≤50%,直肠V50≤50%,结肠V50≤10%,股骨头V50≤5%,骨髓V30≤50%,脊髓最大剂量<45 Gy,肾V20≤30%。腔内后装放疗:采用高剂量率192 Ir二维后装腔内治疗机,于IMRT 15次后开始实施,A点为剂量参考点,每次5~7 Gy,1~2次/周,治疗当日不进行IMRT,总剂量为21~42 Gy。化疗:与放疗同步实施,采用顺铂(广东岭南制药有限公司,国药准字H20183341),每次40~50 mg·m-2,每周1次,连续5周。CTV及危及器官勾画、靶区剂量曲线分布见图1a、b。
对照组:体位固定、靶区及危及器官勾画、处方剂量与照射计划均与观察组相同,照射方式采用CRT四野盒式照射加腔内后装放疗,放疗后化疗同观察组。对照组剂量分布图与剂量体积直方图(dose volume histogram,DVH)见图1c、d。

a:观察组靶区及剂量分布图;b:观察组DVH图;c:对照组靶区及剂量分布图;d:对照组DVH图
1.3 血清肿瘤标志物及肿瘤血管形成指标检测
治疗前及治疗后2周、1个月分别采集患者肘部静脉血5 mL,3 000 r/min离心10 min,采用酶联免疫吸附法检测血清癌胚抗原(carcinoembryonic antigen,CEA)、鳞状细胞癌抗原(squamous cell carcinoma antigen,SCCA)、糖链抗原153(carbohydrate antigen 153,CA153),试剂盒均购于艾美捷科技有限公司;采用电化学发光法检测血清血管内皮生长因子(vascular endothelial growth factor,VEGF),试剂盒购于山东一达生物科技有限公司;采用酶联免疫吸附法检测血清CD31、血管生成素-2(angiopoietin-2,Ang-2)、低氧诱导因子-1α(hypoxia inducible factor-1α,HIF-1α),试剂盒购于上海臻科生物科技有限公司。
1.4 观察指标
比较2组患者宫颈癌病灶消退情况,采用实体瘤疗效评价标准(1.1版)[11]进行评价,完全缓解:病灶消失,维持4周以上;部分缓解:病灶减少≥50%,维持4周以上;稳定:病灶减少<50%或增大<25%,无新发病灶,维持4周以上;进展:病灶增大≥25%。有效率=(完全缓解例数+部分缓解例数)/总例数×100%,疾病控制率=(完全缓解例数+部分缓解例数+稳定例数)/总例数×100%。比较2组患者放疗剂量,包括CTV、PTV、CTV处方剂量覆盖体积、达100%处方剂量的体积(V100)、达90%处方剂量的体积(V90)及小肠、直肠、膀胱、股骨头、骨髓的相应DV(一定体积接受的最小受照剂量)和VD(接受一定剂量照射的体积)。比较2组患者治疗前及治疗后2周、1个月血清肿瘤标志物:CEA、SCCA、CA153水平。比较2组患者治疗前及治疗后2周、1个月肿瘤血管形成指标:血清CD31、VEGF、Ang-2、HIF-1α水平。比较2组患者不良反应发生率,采用美国肿瘤放射治疗协作组放射反应评级标准和不良事件的常用术语标准4.0版[12]评估,统计时间为自放疗开始起3个月内,按照治疗过程中最严重的不良反应进行最终分级,包括1~5级,等级越高,不良反应越严重。对2组患者进行随访,比较无进展生存期(progression-free survival,PFS)、6个月及1年总生存率。
1.5 统计学方法
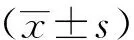
2 结果
2.1 宫颈癌病灶消退情况比较
观察组患者治疗有效率、疾病控制率均高于对照组(P<0.05),见表2。

表2 患者病灶消退情况比较[n=41,例(%)]
2.2 血清肿瘤标志物比较
2组患者治疗前CEA、SCCA、CA153水平比较,差异无统计学意义(P>0.05);观察组患者治疗后2周及1个月CEA、SCCA、CA153水平均低于对照组(P<0.05),见表3。
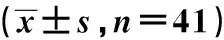
表3 血清肿瘤标志物比较
2.3 放疗剂量比较
2组患者小肠、直肠、膀胱中V10、V20、最大剂量比较,差异无统计学意义(P>0.05);观察组CTV、PTV、CTV处方剂量覆盖体积、V100、V90高于对照组,小肠、直肠、膀胱、股骨头、骨髓中V30、V45、平均剂量均低于对照组(P<0.05);观察组股骨头及骨髓中V10、V20高于对照组(P<0.05);2组股骨头、骨髓最大剂量比较,差异无统计学意义(P>0.05),见表4。
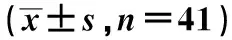
表4 放疗剂量比较
2.4 肿瘤血管形成指标比较
2组患者术前CD31、VEGF、Ang-2、HIF-1α水平比较,差异无统计学意义(P>0.05);观察组患者治疗后2周及1个月CD31、VEGF、Ang-2、HIF-1α水平显著低于对照组(P<0.05),见表5。
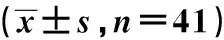
表5 肿瘤血管形成指标比较
2.5 不良反应比较
2组患者消化系统不良反应发生率比较,差异无统计学意义(P>0.05);观察组患者泌尿系统、血液系统不良反应发生率均低于对照组(P<0.05),见表6。
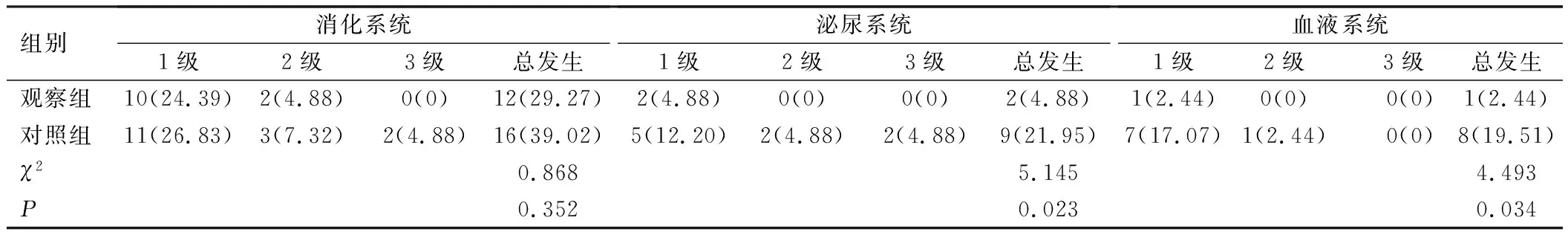
表6 不良反应比较[n=41,例(%)]
2.6 PFS、6个月及1年总生存率比较
观察组患者中位PFS长于对照组(P<0.05);2组患者6个月总生存率比较,差异无统计学意义(P>0.05);观察组患者1年总生存率高于对照组(P<0.05),见表7。
表7 患者PFS、6个月及1年总生存率比较(n=41)
3 讨论
目前根治性放疗是无法进行手术治疗的宫颈癌患者的有效治疗方法之一,监测肿瘤标志物CEA、SCCA、CA153可观测放疗的效果。本研究结果显示,观察组患者治疗有效率、疾病控制率均高于对照组,治疗后2周及1个月CEA、SCCA、CA153水平均低于对照组,中位PFS长于对照组,1年总生存率高于对照组,表明IMRT联合腔内后装放疗治疗宫颈癌,能降低肿瘤标志物水平,提升放疗疗效,获得较满意的短期和中期预后效果。刘艳等[13]的研究发现,IMRT治疗宫颈癌肿瘤的缓解率、2年生存率均高于常规放疗,本研究结果与之相似。
宫颈癌放射照射野内包含一定体积的直肠、膀胱等部位正常组织。本研究结果显示,与对照组相比,观察组CTV、PTV、CTV处方剂量覆盖体积、V100、V90较高,而周围正常组织小肠、直肠、膀胱、股骨头、骨髓中V30、V45、平均剂量较低,提示IMRT联合腔内后装放疗能提高靶区内放疗剂量,减少危及器官受照剂量。崔小妹等[14]的研究发现,IMRT联合腔内后装放疗危及器官的受照剂量明显少于常规放疗,本研究结果与之一致。常规四野盒式放疗,给予常规或接近常规分割剂量,仅能照射比较规则的几个形状,但患者病灶形状多为不规则,应用规则的照射野照射不规则靶区,常因包含过多的正常组织,导致周围正常组织与肿瘤组织对放疗剂量吸收相似,引起不良反应[15-16]。IMRT是一种精准放疗策略,不仅能实现照射野形状与靶区的投影形状一致,且外射野内各点输出剂量率还能按要求进行调整,PTV边缘可形成非常陡峭的剂量梯度,从而保证靶区剂量均匀,有利于增强对肿瘤病灶杀灭作用,并能缩小周围正常组织接受高剂量照射的体积,降低不良反应发生率[17-19]。同时IMRT辐射野内剂量强度可按照要求进行调节,根据危及器官与靶区的组织解剖学关系调节射束强度,单个辐射野内剂量分布不均匀,但整个靶区体积内剂量分布较均匀,这使危及器官、周围邻近组织的受照剂量明显降低,治疗增益比增加,故更适宜于宫颈癌淋巴引流区域等凹形复杂靶区,从而更好地完成常规放疗难以完成的复杂治疗计划。此外,与常规放疗相比,IMRT增加了加速器的跳数,并包括更多的辐射野,可使更多的正常组织暴露于低剂量线之下。以往大多报道忽视或未重视接受低剂量照射的体积,鉴于此,本研究增加了对V10、V20的检测,结果发现,组间小肠、直肠、膀胱中V10、V20、最大剂量比较无显著差异,提示IMRT并未增加小肠、直肠、膀胱接受低剂量照射的体积。但观察组股骨头及骨髓中V10、V20高于对照组,提示股骨头、骨髓接受低剂量照射的体积增加,临床上应注意给予防护。
CD31广泛分布于内皮细胞之间的连接处,可维持内皮细胞连接的完整性,并能在炎症或血栓形成后迅速恢复血管通透性屏障,是一种特异性和敏感性较高的内皮细胞标记物,在血管生成中起到重要作用[20]。VEGF、Ang-2均为调节血管内皮生长的因子,能通过松解血管结构、破坏血管稳定性等途径促进血管新生[21-22]。HIF-1α是应答缺氧应激的关键因子,当肿瘤细胞氧气浓度下降时,HIF-1α的含量即上升,同时促进VEGF、Ang-2等表达,以介导血管新生[23]。有资料显示,高表达VEGF、CD31的结肠癌患者预后较差[24]。采用双特异性抗体靶向VEGF、Ang-2,使VEGF、Ang-2表达降低,可抑制肿瘤细胞的增殖[25]。本研究显示,IMRT联合腔内后装放疗能有效降低CD31、VEGF、Ang-2、HIF-1α表达,抑制新生血管形成,阻断病灶血液供给,使肿瘤组织营养衰竭而萎缩、凋亡,这可能是两者联合发挥抗癌作用的机制之一。值得注意的是,本研究中宫颈癌患者采用顺铂化疗,化疗方案可能会不同程度影响患者血清肿瘤标志物和肿瘤血管形成指标,但2组均接受了化疗,且化疗方案相同,因此,可提高组间各指标的可比性。本研究不足之处在于随访时间较短,且病例数较少,有待后续延长随访时间、增加样本量进行进一步的探讨。
综上所述,IMRT联合腔内后装放疗治疗宫颈癌能提高靶区内放疗剂量,减少危及器官受照剂量,促进病灶消退,抑制肿瘤血管形成,延长中位PFS,提高1年总生存率,降低不良反应发生率,可作为不能手术宫颈癌患者的一种有效疗法。

