2017—2019年临床药师持续干预骨科清洁手术预防性使用抗菌药物的效果分析*
乔 进,赵 彦,陈 霞,施 凯,窦志华△
南通大学附属南通第三医院:1.药学部;2.院办公室,江苏南通 226006
临床上抗菌药物的滥用已成为严重的公共卫生问题,该现象可导致细菌耐药性的增加,也可增加患者的不良反应与二重感染的风险,同时也是对医疗资源的巨大浪费。有研究报道,超过65.0%的大肠埃希菌对喹诺酮类药物耐药,67.6%的大肠埃希菌对头孢曲松耐药,非发酵菌对亚胺培南与美罗培南的耐药率为16.8%~56.5%[1]。一项2007-2010年抗菌药物使用情况调查报告指出,在清洁手术中,抗菌药物预防性使用率为83.8%~99.2%,其中66.4%的手术患者是在没有抗菌药物使用指征的情况下使用了抗菌药物[2]。为促进医院清洁手术抗菌药物的预防性使用更加合理,本院临床药师从2017年开始对骨科清洁手术抗菌药物的预防性使用进行干预,认真检查及客观点评骨科清洁手术不合理使用抗菌药物的情况,在每日查房中与临床医师沟通并督促改进。本研究对本院2017-2019年本院骨科清洁手术出院病历4 430份进行调查分析,为医院骨科清洁手术预防性使用抗菌药物的整治总结经验,探索有效的干预方法及途径,为临床骨科清洁手术安全、合理使用抗菌药物提供参考依据。
1 资料与方法
1.1一般资料 利用院内电子病历系统与合理用药软件检索关键词,选取2017-2019年本院骨科清洁手术出院病历4 430份,手术患者排除标准:(1)术前存在感染,已使用抗菌药物患者;(2)存在免疫缺陷患者;(3)在同一时间段或1周后需接受其他手术治疗的患者。本研究经本院医学伦理委员会批准后开展。
1.2方法 (1)临床药师参与医院抗菌药物工作组的日常工作;(2)使用医院信息科提供的合理用药软件对抗菌药物的使用情况进行统计,并将结果递交给医院抗菌药物工作组;(3)每月院内发布药事管理通报,包括各科室抗菌药物的使用情况及排名。最终以《抗菌药物临床应用指导原则(2015年版)》为评价标准进行指标考核,对骨科清洁手术抗菌药物预防性应用情况进行调查,联合医务部门通过医嘱点评,对未按指南规范应用抗菌药物的临床医师进行相应的通报批评与惩罚。具体方法:(1)建立标准;(2)从电子病历系统与合理用药软件系统搜集信息;(3)分析数据;(3)对骨科清洁手术预防性使用抗菌药物进行合理性分析;(4)与临床沟通相关抗菌药物使用情况,并向抗菌药物工作组进行工作情况反馈;(5)再次干预;(6)总结报告,对骨科清洁手术抗菌药物预防性使用率、人均抗菌药物费用、抗菌药物的种类选择及使用疗程等进行统计分析。

2 结 果
2.12017—2019年骨科清洁手术相关费用比较 2019年人均住院费用、人均药品费用、人均抗菌药物费用与2017年比较,差异有统计学意义(P<0.05)。2019年人均抗菌药物费用由2017年的(2 073.6±26.7)元下降至(255.3±8.2)元。见表1。
表1 2017—2019年骨科清洁手术相关费用比较元)
2.22017—2019年抗菌药物在医院骨科清洁手术中的整体应用情况 2019年骨科住院患者平均住院天数由2017年的13.06 d下降为9.56 d,抗菌药物预防性使用率由2017年的70.72%(855/1 209)下降为58.33%(1 043/1 788),2017年与2019年的平均住院天数和抗菌药物预防性使用率比较,差异有统计学意义(P<0.05)。见表2。
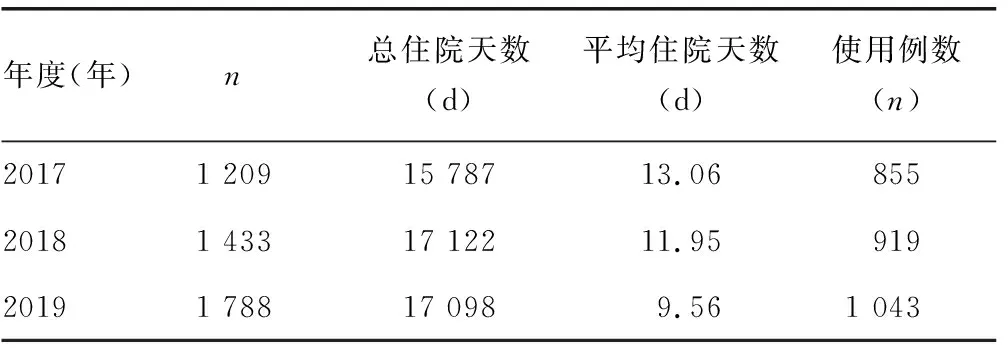
表2 2017—2019年抗菌药物在医院骨科清洁手术中的整体应用情况
2.32017—2019年骨科清洁手术预防性使用抗菌药物种类分布 2017—2019年第3代头孢菌素(头孢曲松)的选用比例逐年下降,第1代头孢菌素(头孢唑啉)的选用比例逐年升高。 见图1。
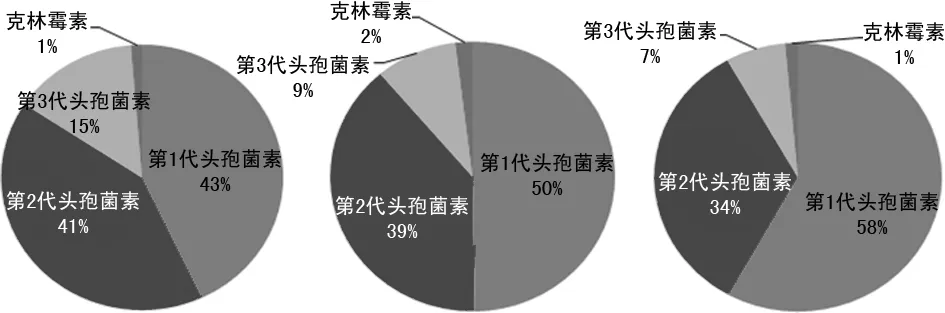
图1 2017—2019年骨科清洁手术预防性使用抗菌药物种类分布
2.42017—2019年骨科清洁手术预防性使用抗菌药物的疗程比较 骨科清洁手术预防性使用抗菌药物的疗程<24 h的例数在2017—2019年逐年增加,使用疗程>48 h的例数在2017—2019年逐年下降,2019年与2017年比较,差异有统计学意义(P<0.05)。见表3。

表3 2017—2019年骨科清洁手术预防性使用抗菌药物的疗程比较
3 讨 论
在清洁手术术前预防性使用抗菌药物可以大大降低手术切口部位感染的风险,但不合理或过度使用抗菌药物,则会诱发二重感染,加重细菌的耐药性[3-4]。为规范医院骨科清洁手术前预防性使用抗菌药物,本院在医院2012年抗菌药物使用专项整治活动成果的基础上,2017—2019年临床药师针对骨科预防性使用抗菌药物费用、抗菌药物预防性使用率、清洁手术预防性使用抗菌药物种类分布及抗菌药物使用疗程等方面,通过医嘱点评、面对面沟通等方式,进一步加强抗菌药物临床应用专项整治。
3.1合理应用抗菌药物可有效降低患者医疗费用 临床不合理下医嘱和过度使用抗菌药物不仅会增加抗菌药物的耐药性、药物不良反应,还会增加药物成本和医疗资源浪费。除了安全与高效这两大选用抗菌药物原则之外,费用问题已日渐成为指导临床医师治疗决策及患者关注的重要问题之一[5-6]。本研究对2017—2019年药品及抗菌药物费用做了统计与分析,结果显示临床药师在骨科实施临床药学干预后可明显降低骨科抗菌药物费用,减少抗菌药物费用在药品总费用中所占的比例。从经济角度分析,临床药师在骨科清洁手术预防性使用抗菌药物中的干预确实能有效减少患者抗菌药物费用,减轻了患者的经济负担。
3.2在医院骨科清洁手术中抗菌药物预防性使用率 随着外科手术预防性使用抗菌药物的范围扩大,滥用抗菌药物情况日趋严重。有研究报道,我国医院围术期抗菌药物的使用率高达98%[7-8]。对于有预防指征的患者比例较小的骨科清洁手术,在术前,临床医师仍会习惯性给予抗菌药物来预防感染。本研究中,在2017年,医院骨科清洁手术抗菌药物预防性使用率达70.72%,通过临床药师的干预(包括医嘱点评与病历监控)后,清洁手术的无指征应用抗菌药物例数明显下降,2019年医院骨科清洁手术抗菌药物预防性使用率为58.33%,与2017年比较,差异有统计学意义(P<0.05)。抗菌药物预防性使用率下降,也适当缩短了患者的住院天数。本研究中,清洁手术抗菌药物预防性使用率的下降证实通过临床药师的合理干预,在某种程度上可明显降低临床医师对抗菌药物应用的心理依赖性,从而避免大量抗菌药物的不合理应用。
3.3抗菌药物品种的选择 当清洁手术有指征确实需要应用抗菌药物时,应按照《抗菌药物临床应用指导原则(2015年版)》等严格控制适应证与选择药物。清洁手术原则上不是必须预防性使用抗菌药物,如果使用应按照规定正确、合理地使用。抗菌药物的正确选择尤为重要,理想的抗菌药物应该具有较强的杀菌效果、广谱的抗菌作用、较高的组织渗透力。
青霉素类抗菌药物因抗菌谱窄、易过敏,且葡萄球菌对其耐药率逐年升高,不应将其作为预防性用药。骨科清洁手术前预防性使用抗菌药物应首选抗菌活性较强,且患者过敏率较低的第1、2代头孢菌素[9]。通过统计分析发现,2017—2019年,医院骨科清洁手术预防性使用抗菌药物以第1、2代头孢菌素为主,并且第1、2代头孢菌素所占比例在2017—2019年逐年升高。部分对头孢菌素类抗菌药物过敏的患者,临床医师为其选用了克林霉素预防切口感染。《中华人民共和国卫生部办公厅关于抗菌药物临床应用管理有关问题的通知》[卫办医政发(2009)38号]中指出,对β-内酰胺类抗菌药物过敏者,可选用克林霉素预防葡萄球菌与链球菌感染[6]。临床药师分析认为,克林霉素虽对各种厌氧菌和金黄色葡萄球菌等革兰阳性球菌引起的感染有较好的效果,可在一定程度上减少患者术后厌氧菌感染,但有较高的概率引起伪膜性肠炎,因此,不建议临床医师在骨科清洁手术前使用克林霉素预防切口感染。有学者研究报道,使用抗菌药物的种类和数量差异是导致超广谱β-内酰胺酶(ESBLs)流行类型不同的主要因素,而第3代头孢菌素的大量应用是导致产ESBLs菌株分离率急剧上升的主要诱因,并且ESBLs阳性的大肠埃希菌常含有喹诺酮类、氨基糖苷类、磺胺类抗菌药物的耐药质粒,常表现出交叉耐药[10]。因此,广泛应用第3代头孢菌素会导致院内耐药菌株的增多,从而导致严重后果。本研究发现,2017—2019年仍有部分清洁手术患者预防性使用了第3代头孢菌素,但是选用第3代头孢菌素的比例在2017—2019年中逐年下降。说明通过临床药师的干预,临床上达到了选用第1、2代头孢菌素使用增多,第3代及以上头孢菌素使用减少的效果。
3.4预防性使用抗菌药物的疗程 在临床工作中,临床医师和患者担心在术后较早停用抗菌药物会增加感染的可能,因此,临床医师会延长抗菌药物的使用疗程。临床药师指出,术前预防性使用抗菌药物,术后仍然较长时间使用抗菌药物的做法不仅不能达到预防感染的目的,反而可能造成耐药菌株增多。有研究也指出,选用合适的抗菌药物和较短的使用时间能更加有效地降低术后感染率,且预防性应用抗菌药物术后超过48 h,不但不能降低切口的感染率,还增加了患者的经济负担及细菌的耐药性[11-12]。本研究显示,2017年有80.47%骨科清洁手术预防性使用抗菌药物的疗程超过了48 h,远没有达到医院的考核指标(考核要求:24 h内停药率应≥50%;48 h内停药率应为100%)。经过临床药师持续干预,2018年与2019年预防性使用抗菌药物疗程<24 h与24~48 h的例数逐年增多,>48 h的例数逐年下降,离医院的考核指标仍有差距,提示医院骨科清洁手术预防性使用抗菌药物的用药疗程仍存在一定的不合理性,临床药师需根据实际情况进一步干预。
本研究通过临床药师在2017—2019年对骨科清洁手术预防性使用抗菌药物的持续干预,降低了清洁手术前抗菌药物的预防性使用率,促进了抗菌药物费用的下降,同时也促进了抗菌药物的选择与使用疗程更加合理,避免了清洁手术术后长时间延长抗菌药物的使用导致耐药菌的流行,以及资源的浪费。

