CT联合超声诊断甲状腺乳头状癌的价值分析
陈凌云
(南京市溧水区中医院医学影像科 江苏 南京 211200)
甲状腺乳头状癌是临床中比较常见的一种甲状腺癌类型,病情进展速度比较慢,但癌细胞非常容易扩散转移至颈部淋巴结,一旦出现颈部淋巴结转移,就会增大肿瘤恶性程度,加快病情进展,不利于病情控制,所以,及时、准确地诊断甲状腺乳头状癌与颈部淋巴结转移的意义重大,有助于提高患者临床疗效及预后[1]。现今,在甲状腺乳头状癌诊断中,CT、超声等影像学技术应用十分普遍,能够在一定程度上检出甲状腺乳头状癌[2]。基于此,本文现选取2019年1月—2021年7月南京市溧水区中医院收治的疑似甲状腺乳头状癌患者72例为研究对象,分析超声与CT联合诊断的价值。具体内容报道如下。
1 资料与方法
1.1 一般资料
选取2019年1月—2021年7月南京市溧水区中医院收治的疑似甲状腺乳头状癌患者72例。纳入标准:①甲状腺异常肿大,可触及肿块者;②可正常交流,无意识障碍者;③知晓研究目的,自愿配合检查者。排除标准:①合并其他颈部病变者;②合并甲状腺炎者;③伴有精神疾病或者智力障碍者;④不愿配合检查,临床资料缺失者。72例患者中60例为女性,12例为男性;患者年龄为26~84岁,平均年龄为(50.27±4.29)岁。
1.2 方法
超声诊断:检查仪器为GE彩色多普勒超声诊断仪,探头频率为7 MHz~9 MHz,检查时患者取仰卧位,保持头部后仰,将颈肩部充分露出来,之后利用超声探头对甲状腺区、双侧颈部、双侧锁骨上窝予以横向、纵向扫查,对病灶位置、大小、数量、形态、边界、内部回声、淋巴结状况予以详细观察。
CT诊断:采用能谱GE Revolution 256排螺旋CT进行检查,予以单能模式平扫、增强扫描,依次扫查患者纵隔上部到颅底范围,检查时患者取仰卧位,保持颈部过伸,叮嘱患者吸气后屏气,利用高压注射器向肘部静脉注射碘佛醇,流速为3 mL/s,剂量为80~90 mL,注入对比剂后20 s、40 s予以扫描,获取动脉期、静脉期增强图像,层间距为1.25 mm,层厚为1.25 mm,对病灶位置、大小、数量、形态、边界、内部回声、淋巴结状况予以详细观察。
1.3 观察指标
参照手术病理诊断结果,比较单一CT诊断与CT联合超声诊断的结果。①超声诊断标准:病灶边界不清晰;肿块内可见外周型钙化、蛋壳样钙化、粗钙化、沙砾样钙化;肿块内部伴有低回声或者混合性回声;肿块内部血流十分丰富,阻力系数较大;病灶呈现实性或者囊性;纵横比>1。②CT诊断标准:病灶边界不清晰;病灶密度不均匀;呈现低密度影;肿块周围存在“半岛状”结节,强化呈“残圈征”;病灶呈现实性或者囊性;淋巴结转移。
1.4 统计学方法
采用SPSS 24.0统计软件进行数据处理。计数资料用频数、百分比(%)表示,行χ2检验;计量资料用(±s)表示,行t检验。P<0.05表示差异具有统计学意义。
2 结果
2.1 甲状腺乳头状癌的诊断结果
在72例患者中,经手术病理诊断54例为甲状腺乳头状癌,CT联合超声诊断出53例,单一CT诊断出51例,见表1。

表1 甲状腺乳头状癌的诊断结果 单位:例
2.2 两种方法对甲状腺乳头状癌的诊断效果对比
CT联合超声诊断甲状腺乳头状癌的准确率、灵敏度、特异度均显著高于单一CT诊断(P<0.05),见表2。

表2 两种方式诊断甲状腺乳头状癌的准确率、灵敏度、特异度对比[%(n/m)]
2.3 颈部淋巴结转移诊断结果
54例甲状腺乳头状癌中,手术病理证实颈部淋巴结转移35例,CT联合超声诊断出34例,单一CT诊断出32例,见表3。
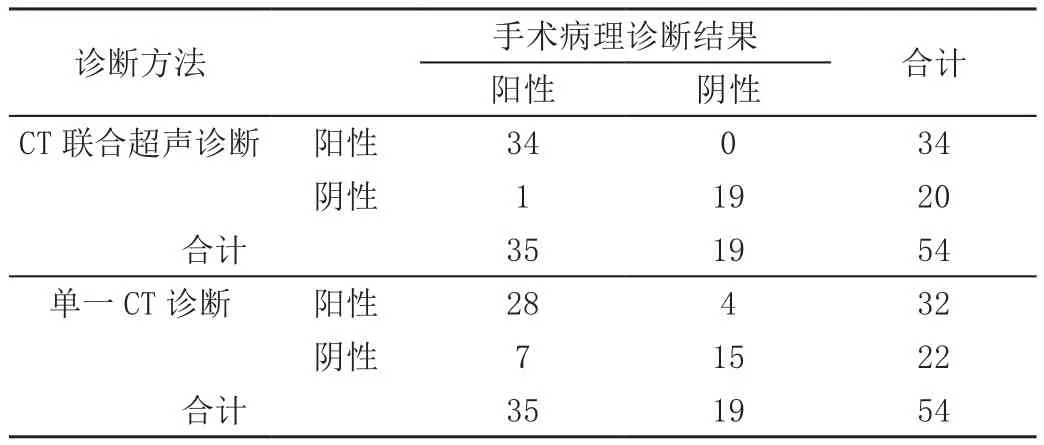
表3 颈部淋巴结转移诊断结果 单位:例
2.4 两种方法对颈部淋巴结转移的诊断效果对比
CT联合超声诊断颈部淋巴结转移的准确率、灵敏度、特异度均显著高于单一CT诊断(P<0.05),见表4。

表4 两种方法诊断颈部淋巴结转移的准确率、灵敏度、特异度对比[%(n/m)]
3 讨论
在甲状腺癌中,甲状腺乳头状癌类型的占比非常高,甲状腺乳头状癌的发生会受到激素、遗传、环境等因素的影响,如放射性、致甲状腺肿物质、碘缺乏等,此外,桥本甲状腺炎也可能导致甲状腺乳头状癌的出现。甲状腺乳头状癌首发症状为颈部无痛性肿块,多数随吞咽上下移动,少部分有声嘶、吞咽困难及压迫感,少数先发现颈部转移淋巴结后找到甲状腺内原发灶,也有以颈部弥漫性肿大诊断为甲亢手术时发现的。近年来在健康体检时意外发现的甲状腺癌病例也不在少数。因为甲状腺乳头状癌的病灶位置相对特殊,主要集中于颈部,加之颈部淋巴系统非常丰富,使得癌细胞非常容易扩散转移至颈部淋巴结,极大地提高了患者死亡风险[3-4]。所以,尽早诊断甲状腺乳头状癌及颈部淋巴结转移情况,对治疗方案的制定有着十分积极的意义,必须予以高度重视与深入研究。
在甲状腺乳头状癌诊断中应用超声检查时,主要表现为以下几点[5]:一是肿块回声非常低,几乎为无回声;二是肿块边界不清晰,较为毛糙,不存在明显的包膜回声;三是肿块内分布沙粒样钙化;四是血供不足或者无血供。如果超声检查显示有2~4项符合,即可怀疑为恶性病变,倘若同侧颈部出现淋巴结声像变化,比如淋巴结门消失、形态偏饱满、回声降低,特别是内部出现沙粒样钙化,均可将其当成是诊断的辅助证据。对于少数甲状腺乳头状癌的年轻患者来说,超声检查除了会显示以上情况之外,还会表现为肿块回声不均匀增强、血供丰富。究其原因可能为[6]:年轻患者的机体代谢较为旺盛,因此,甲状腺乳头状癌的血供比较丰富,生长速度更快,从形态学角度分析,其病变恶性程度明显高于老年患者。在甲状腺乳头状癌超声诊断中,因为恶性肿瘤的浸润性生长,导致周围正常腺体组织受到了一定的侵袭,累及各个方向,超声表现为边界模糊,周边声晕多为不完整或者薄厚不均匀,而由于患者临床表现十分复杂,加之病灶可能为单发,也可能为多发,导致超声误诊情况较为常见[7]。除此之外,在临床诊断甲状腺乳头状癌的时候,还要与甲状腺腺瘤、结节性甲状腺肿、桥本甲状腺炎、亚急性甲状腺炎等疾病予以鉴别。对于甲状腺腺瘤来说,多数为单结节,生长较为缓慢,表面十分光滑,突然增大为囊内出血,不会出现颈部淋巴结转移与远处转移,超声检查显示边界清晰,内部回声均匀,存在完整包膜。针对结节性甲状腺肿来说,经常为多发结节,经常累及双侧甲状腺,结节大小不一,是甲状腺肿的后期表现[8]。对于桥本甲状腺炎来说,临床表现为无痛性弥漫性甲状腺肿,表面光滑、质地较硬且对称,伴有甲状腺功能减退。针对亚急性甲状腺炎来说,主要是由病毒感染导致,发病前经常存在呼吸道感染病史,主要表现为吞咽困难、甲状腺发硬、肿胀、疼痛等症状,且向患侧耳颞处放射发展,检验显示血清甲状腺激素水平明显升高[9]。
在甲状腺乳头状癌诊断中联合应用CT与超声,能够清晰显示病灶边界清晰程度、肿块内回声强弱、钙化状况等,从而最大限度地提高了诊断准确率,为争取最佳的治疗时间提供了可靠保障[10]。近些年来,随着影像学技术的快速发展与进步,CT检查在临床疾病诊断中得到了普遍应用,具有分辨率高、显示清晰等优势,可对甲状腺结节位置、大小、数量及周围组织侵犯状况予以清晰显示,且能够准确判断癌细胞的扩散转移情况,能够为临床治疗提供指导依据。根据甲状腺乳头状癌生长特点与形态特征而言,主要表现为浸润性生长,且各部位瘤体周围组织在不同程度上限制了瘤体生长,使得瘤体形态呈不规则状[11]。在疾病发生与发展过程中,甲状腺贮碘功能不断下降,再加上病灶血管癌栓的形成,使得肿瘤组织坏死,CT检查呈现低密度状态[12-13]。除此之外,CT检查具有操作简便、成本低等优势,可在疾病诊断中推广应用[8]。本文研究显示,CT联合超声诊断甲状腺乳头状癌、颈部淋巴结转移的准确率、灵敏度、特异度均显著高于单一CT诊断(P<0.05)。此结果与相关研究报道[6,14]基本一致,由此可以证实,CT联合超声诊断甲状腺乳头状癌的临床价值更高,能够为临床治疗提供参考依据。当然,本文研究尚存在一些不足之处,比如,选取的病变类型及研究对象数量比较少、研究区域范围选定比较小,导致研究结果无法完全代表CT联合超声诊断的临床价值,所以,在以后的临床研究中,为了确保研究结果更加全面、可靠,可适当增加研究对象数量,增多病变类型,扩大研究区域范围,以此为甲状腺乳头状癌的临床诊断提供参考依据,提高甲状腺乳头状癌患者的临床疗效及预后。
综上所述,在甲状腺乳头状癌诊断中联合应用CT与超声的诊断准确性更高,同时还可以准确反映颈部淋巴结转移情况,值得临床推荐应用。

