经皮肝胆囊穿刺引流术序贯腹腔镜胆囊切除术治疗高危急性胆囊炎的临床效果研究
王昊 范永卫
急性胆囊炎是一种临床上较为常见的疾病,发病相对迅速,通常急性胆囊炎患者的胆囊周边均存在不同程度的水肿、组织粘连及渗血等症状[1]。以往,临床上通常将开腹手术疗法作为急性胆囊炎的主要治疗方案,虽然取得了一定的临床疗效,但是开腹手术极易给患者造成较大的创伤,术中出血情况比较严重,术后极易产生多种不良症状,对患者的术后康复具有严重的不良影响[2,3]。随着医疗技术的快速发展,一些新型的手术治疗方式不断涌现,腹腔镜胆囊切除术逐渐在急性胆囊炎的临床治疗中普及。相关研究指出[4],应用腹腔镜胆囊切除术治疗高危急性胆囊炎前予以患者经皮肝胆囊穿刺引流术可有效降低术后并发症的发生几率,降低患者的死亡风险。本次研究将着重讨论经皮肝胆囊穿刺引流术序贯腹腔镜胆囊切除术在高危急性胆囊炎临床治疗中的应用效果,现报告如下。
1 资料与方法
1.1一般资料 选取2018年1月~2020年4月收治的96例接受手术治疗的高危急性胆囊炎患者为研究对象,通过随机数字表法分为观察组与参照组,各48例。参照组中男26例,女22例;年龄37~65岁,平均年龄(51.6±5.7)岁;观察组中男27例,女21例;年龄35~69岁,平均年龄(52.9±6.0)岁。两组患者一般资料比较差异无统计学意义(P>0.05),具有可比性。本研究获伦理委员会批准。纳入标准:①均经影像学检查满足急性胆囊炎诊断标准[5];②均符合急性胆囊炎的腹腔镜手术指征。排除标准:①伴有严重并发症的急性胆囊炎及胆囊积脓、坏疽、穿孔等;②伴有急性胆管炎;③原发性胆总管结石及肝内胆管结石;④胆总管扩张并伴有梗阻性黄疸;⑤腹腔感染并伴有腹膜炎症状;⑥全身状况差,重要器官功能不全,难以耐受手术者。
1.2方法 参照组采取腹腔镜胆囊切除术,患者平躺仰卧,进行全身麻醉,注意足高头低位,在脐下缘作一小切口,长约1 cm,建立气腹,气压控制在11 mm Hg(1 mm Hg=0.133 kPa),在肝圆韧带右侧穿刺置入操作器;在腹腔镜可视状况下对胆囊三角进行解剖分离,进行胆囊切除;术后止血,止血良好后完成手术,将手术切口依次缝合,对于胆囊切口压力较大的状况及时进行穿刺,抽吸胆汁,避免胆汁聚集影响患者的顺利康复。观察组采取经皮肝胆囊穿刺引流术序贯腹腔镜胆囊切除术。首先实施经皮肝胆囊穿刺引流术,穿刺当天患者应禁食禁水,保持左侧卧位。在患者右腋前线实施B超定位处理,使用1%利多卡因对患者进行局部浸润麻醉。在B超引导下应用7F猪尾巴套管针进行穿刺,明确穿入胆囊腔后将针芯退出,再将套管推送2.3 cm,待套管置入胆囊内5~6 cm并成袢状后对套管实施固定处理,使其固定于皮肤表面。随后对引流情况、患者的生命体征及腹部体征进行仔细观察,待患者的腹部体征恢复至平稳状态后可于术后6 h进食半流质或流质食物。术后每日均需应用甲硝唑注射液冲洗引流管。并于经皮肝胆囊穿刺引流术后1~2周实施腹腔镜胆囊切除术。
1.3观察指标 ①记录两组患者的手术操作时长、术中出血量、肛门排气时间、下床活动时间。下床活动时间、肛门排气时间均以手术记录时间为准。②记录两组患者术后并发症的发生情况,常见术后并发症包括出血、黄疸、胆漏、感染、胆管损伤。
1.4统计学方法 采用SPSS20.0统计学软件处理数据。计量资料以均数±标准差()表示,采用t检验;计数资料以率(%)表示,采用χ2检验。P<0.05表示差异有统计学意义。
2 结果
2.1两组手术操作时长、术中出血量、肛门排气时间、下床活动时间对比 观察组手术操作时长、肛门排气时间、下床活动时间分别为(52.99±10.29)min、(17.12±2.43)h、(25.33±4.46)h,均短于参照组的(93.20±13.92)min、(22.34±3.56)h、(33.17±4.64)h,术中出血量(50.29±11.92)ml少于参照组的(95.65±12.39)ml,差异均有统计学意义(P<0.05)。见表1。
2.2两组术后并发症发生情况对比 观察组并发症发生率为4.17%,低于对照组的16.67%,差异有统计学意义(P<0.05)。见表2。
表1 两组手术操作时长、术中出血量、肛门排气时间、下床活动时间对比()

表1 两组手术操作时长、术中出血量、肛门排气时间、下床活动时间对比()
注:与参照组对比,aP<0.05
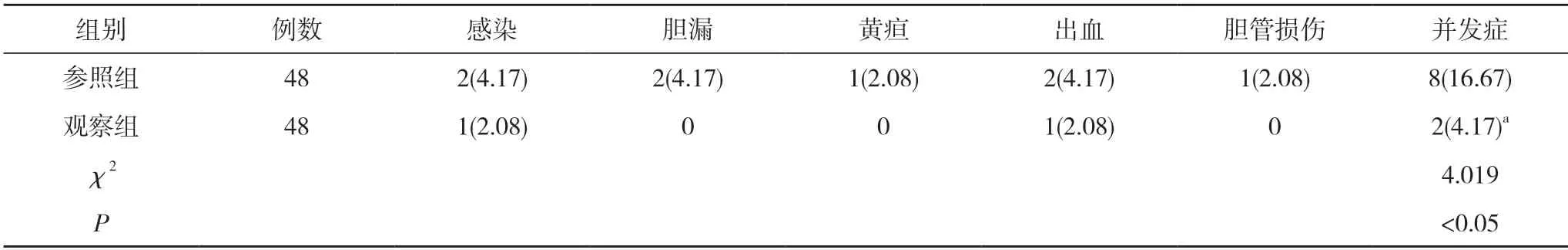
表2 两组术后并发症发生情况对比[n(%)]
3 讨论
急性胆囊炎是一种风险性较高的普外科常见病,具有突发性、持续性以及阵发加剧性等特点。分析急性胆囊炎的发病原因,可能与机械性炎症、化学性炎症、细菌性炎症有关。高危急性胆囊炎是因胆囊管产生阻塞以及遭受细菌侵袭而引发的一种临床疾病,患者的临床表现主要为阵发性疼痛或右上腹剧烈痛疼,部分患者还伴随腹肌强直及触痛感[6]。若患者未获得及时、有效的诊治处理,极易导致黄疸、寒战、高热等严重症状,严重情况下将导致患者死亡。这也提示及时为患者开展有效的治疗的必要性,若是错过了最佳治疗时间,可能会引发胆囊坏疽、胆囊穿孔等严重后果。有研究[7]结果指出,在为高危急性胆囊炎患者开展治疗时单纯应用抗生素保守治疗难以取得理想的疗效,随着各项技术的进步与发展,外科技术在高危急性胆囊炎中的应用越来越广泛,常用的外科治疗方法为开腹手术、腹腔镜手术等,在具体为患者选择手术治疗方案时需要结合患者实际特点综合考虑各种手术方法的优缺点,尽可能提升患者临床疗效,降低术后并发症发生率。
手术是治疗高危急性胆囊炎的常用方法,但常规开腹手术极易影响患者的交感神经及血流动力学指标,具有较强的刺激性,极易引发心脏骤停等不良反应,对患者的生命健康具有严重的威胁[8]。在微创理念的推动下,临床普遍采用微创腹腔镜手术治疗各种普外科疾病,其改善了以往开腹手术导致的创伤大、出血量高等局限性,对促进患者尽快痊愈、早期出院有重要意义[9]。利用腹腔镜手术治疗时可降低应激反应,降低手术解剖对机体生理的负面影响,同时利用腹腔镜手术可减小对脏器功能的干扰,促进术后排气[10]。有研究[11]指出,腹腔镜胆囊切除术能够有效提升手术视野,有助于相关工作人员观察、了解患者病变部位的粘连情况及其与周围组织的关系,同时能够有效降低手术操作对周围组织造成的损害作用,减少组织的暴露面积,促进患者术后的康复,也能够降低术后并发症的发生。此外,经腹腔镜胆囊切除术治疗后患者的疼痛感相对较弱,手术切口相对较小,瘢痕较小甚至是无瘢痕,术后的康复进程明显加快[12]。经皮经肝胆囊穿刺引流术具有手术时间短、创伤小、术后并发症少、安全性高等优点,适用于高危急性胆囊炎的治疗,可有效清除机体中被感染的胆汁,能够有效控制胆囊腔内毒素的吸收进程,从而有效降低相关并发症的发生几率[13,14]。本次研究发现,观察组手术操作时长、肛门排气时间、下床活动时间均短于参照组,术中出血量少于参照组,差异均有统计学意义(P<0.05)。观察组并发症发生率为4.17%,低于对照组的16.67%,差异有统计学意义(P<0.05)。提示应用经皮肝胆囊穿刺引流术序贯腹腔镜胆囊切除术治疗高危急性胆囊炎有利于缩短患者的治疗时间,降低相关并发症的发生几率,加快患者的术后康复进程,治疗安全性、有效性均明显提高。
综上所述,经皮肝胆囊穿刺引流术序贯腹腔镜胆囊切除术在高危急性胆囊炎临床治疗中的应用效果较为理想,有利于改善患者的临床症状,缩短患者的临床治疗时间,对患者术后康复进程的加快具有积极意义,同时有利于降低术后并发症的发生几率,治疗安全性较高。

