抗抑郁焦虑药佐治功能性消化不良的临床效果
耿琼梅,李坤华
作者单位: 655000 云南省曲靖市第二人民医院消化内科
功能性消化不良是一种临床常见的消化内科疾病,近几年,人们生活节奏加快,饮食结构复杂,生活和工作压力升高,增加了功能性消化不良的发病率,该疾病在消化内科门诊收治量中占比最高达70%[1]。该疾病可导致患者出现腹胀、嗳气、胃痛等症状,对患者生活质量和日常工作的影响较严重。目前临床对该疾病的具体发病机制还不明确,通常应用奥美拉唑、多潘立酮等常规药物治疗[2]。近几年,越来越多的学者认为功能性消化不良的发病与精神状态及心理因素相关,并提出以抗焦虑抑郁药物佐治方案,临床实践结果证明该方法的治疗效果较理想[3]。本研究观察抗抑郁焦虑药佐治功能性消化不良的临床效果。现报道如下。
1 资料与方法
1.1 一般资料 选取2017年4月-2020年1月云南省曲靖市第二人民医院收治的功能性消化不良患者80例,按照入院时间顺序随机分为观察组和对照组,每组40例。观察组男16例,女24例;年龄21~67(38.47±2.36)岁;病程1~7(3.68±0.71)年。对照组男18例,女22例;年龄20~68(38.71±2.82)岁;病程1~8(3.81±0.62)年。2组一般资料经统计学检验提示差异无统计学意义(P>0.05),组间具有可比性。本研究经医院伦理委员会批准,患者与家属均知情同意并签署知情同意书。
1.2 选择标准 纳入标准:(1)均符合功能性消化不良的诊断标准;(2)患者自述餐后饱胀、上腹疼痛、上腹部灼烧感、早饱感等症状;(3)经胃镜等临床检查排除器质性病变,症状持续时间超过半年,且近3个月有发作;(4)伴有焦虑、抑郁症状,其抑郁自评量表(SDS)评分>53分,焦虑自评量表(SAS)评分>50分。排除标准:(1)合并消化道器质性病变患者;(2)存在药物禁忌证患者;(3)认知障碍患者;(4)合并其他器官器质性病变患者;(5)血液疾病与免疫性疾病患者。
1.3 治疗方法 对照组患者依据症状表现给予常规西药治疗,奥美拉唑胶囊(上海大众药业有限公司生产,国药准字H19980157)20 mg口服,每天2次;促进胃动力药物多潘立酮片(西安杨森制药有限公司生产,国药准字H10910003)10 mg口服,每天3次;给予饮食调整、心理干预和日常作息调整。观察组在对照组治疗的基础上给予盐酸帕罗西汀片(浙江尖峰药业有限公司生产,国药准字H20040533)20 mg口服,每天1次;实施心理治疗:与患者进行积极有效的沟通,注意聆听患者的倾诉,引导患者宣泄自身的不良情绪,每周进行1次单独的心理访问,每次30 min,并向患者普及相关的健康知识,例如功能性消化不良的病因、危害、临床治疗手段、情绪健康、饮食健康、运动锻炼等,疏导患者情绪,调整患者心态,治疗期间严密监测患者心率、血尿常规、肝功能等,治疗期间指导患者合理饮食,让患者保持科学的作息习惯,维持生活的规律性,禁止暴饮暴食,最好戒烟戒酒,指导患者每天进行有氧运动,例如跑步、跳绳等,鼓励患者参加丰富的娱乐活动,如看电影、画画、钓鱼、唱歌及棋牌等。2组均持续治疗3个月。
1.4 观察指标与方法 比较2组患者临床疗效、治疗前后症状评分、生活质量评分及不良反应。(1)按照症状轻重程度对患者症状进行评分,评分包括餐后腹胀、泛酸、嗳气、上腹疼痛、恶心,评分0~4分,0分为无症状,4分为症状严重。(2)使用WHO推荐的生活质量评定简表(SF-36)评估生活质量,包括躯体健康、心理健康、情感职能、社会职能,最高分值为100分,评分与生活质量呈正相关。
1.5 疗效评估标准 显效:临床症状消失,症状评分降低70%以上;有效:临床症状改善,症状评分降低50%~70%;无效:与以上标准不符合。总有效率=(显效+有效)/总例数×100%。
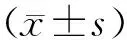
2 结 果
2.1 临床疗效比较 观察组患者治疗总有效率为95.00%,高于对照组的80.00%(χ2=4.114,P=0.043)。见表1。

表1 2组患者临床疗效比较 [例(%)]
2.2 治疗前后症状评分比较 治疗前,2组患者餐后腹胀、泛酸、嗳气、上腹疼痛、恶心症状评分比较,差异均无统计学意义(P>0.05);治疗后,2组患者餐后腹胀、泛酸、嗳气、上腹疼痛、恶心症状评分均低于治疗前,且观察组低于对照组(P<0.01)。见表2。

表2 2组患者治疗前后症状评分比较分)
2.3 治疗前后生活质量评分比较 治疗前,2组患者躯体健康、心理健康、情感职能、社会职能评分比较,差异均无统计学意义(P>0.05);治疗后,2组患者躯体健康、心理健康、情感职能、社会职能评分均高于治疗前,且观察组高于对照组(P<0.01)。见表3。

表3 2组患者治疗前后生活质量评分比较分)
2.4 不良反应比较 2组不良反应总发生率比较差异无统计学意义(χ2=0.213,P=0.644)。见表4。

表4 2组患者不良反应发生情况比较 [例(%)]
3 讨 论
功能性消化不良属临床常见病,发病机制较复杂,可导致患者出现胃肠道运动异常、感染、神经递质传递障碍、内脏敏感性增高等多种病理表现[4]。近几年,越来越多的学者认为功能性消化不良是基于生物—心理—社会医学模式的一种消化内科疾病,其发病与精神、心理因素有密切联系,焦虑、抑郁是导致该疾病的重要因素。相关临床研究发现,功能性消化不良患者中有13.8%的患者合并抑郁,19.7%的患者合并焦虑,9.8%的患者合并抑郁焦虑[5-6]。异常的精神活动会影响脑肠轴,从而对胃肠道动力、分泌功能及感觉等产生影响,因此,针对该疾病的治疗应以促进胃肠道动力为基础,辅以抗焦虑抑郁治疗[7]。
帕罗西汀是一种5-羟色胺再摄取抑制剂,可阻断5-羟色胺再摄取,促进其在中枢神经中与受体进行结合,从而达到抗焦虑抑郁的效果[8]。本研究结果显示,观察组患者治疗总有效率高于对照组。治疗后,2组患者餐后腹胀、泛酸、嗳气、上腹疼痛、恶心症状评分均低于治疗前,且观察组低于对照组。帕罗西汀可通过作用于脑肠轴产生止痛作用,降低内脏敏感度,促进胃动力;对一氧化氮合成酶活动产生抑制作用,降低一氧化氮水平,改善焦虑抑郁所致的胃肠道症状[9]。研究显示[3],抗焦虑抑郁药治疗功能性消化不良的有效率为95%,高于常规治疗的78%(P<0.05),与本研究论证的观点一致,仅存在较小的数据差异,可能与病例数和患者个体差异相关。
在本研究中,2组不良反应差异不大,说明联合用药并不会增加药物毒性作用而引起严重的不良反应。治疗后,2组患者躯体健康、心理健康、情感职能、社会职能评分均高于治疗前,且观察组高于对照组。王莉等[10]研究指出,帕罗西汀联合常规药物治疗功能性消化不良的患者躯体健康评分(94.88±2.24)分,心理健康评分(91.24±4.15)分,情感职能评分(93.34±3.76)分,社会职能评分(92.85±3.28)分,均高于常规治疗患者(P<0.05)。表明联合抗抑郁药物治疗功能性消化不良可显著提升患者生活质量,促进患者心理健康和躯体健康水平提升。
临床对抗抑郁药物治疗功能性消化不良仍存在争议,部分学者认为,抗抑郁药物可能导致部分患者神经内分泌异常,仅对部分由抑郁情绪导致的功能性消化不良患者有效。但多数的临床研究结果均证实抗抑郁药物治疗功能性消化不良的效果较确切。需进一步肯定其疗效和价值,还需进一步加大样本量进行研究,并展开广泛的临床实践。
综上所述,目前,传统医学模式—生物医学模式已经转变为多因素作用下的医学模式,在许多疾病的治疗中,考虑到包括精神因素、社会因素等多种因素对疾病发病和治疗的影响,采取抗焦虑抑郁药物佐治功能性消化不良可以达到理想的临床效果。

