凝血因子水平对米非司酮治疗子宫肌瘤效果的影响
魏芳芳
(江西省广昌县人民医院,江西 抚州 344900)
子宫肌瘤是女性生殖系统最常见的良性肿瘤,其症状多为月经量过多。肌瘤生长过程中子宫内膜的面积增大、子宫体积增大,且肌瘤可能影响血管收缩、血液供应以及静脉曲张等,引起月经周期发生改变以及月经量增多[1]。大量的研究表明,月经过多与血栓素A2、前列环素、组织型纤溶酶原激活物、纤溶酶原激活物抑制剂、凝血酶时间、纤维蛋白原、凝血酶原时间、凝血活酶时间、D二聚体等凝血因子有关[2-3]。米非司酮是治疗子宫肌瘤的有效药物[4],但其完全解决子宫肌瘤出血的问题需半年以上。本研究通过米非司酮治疗子宫肌瘤3个月后有效与无效患者外周血凝血因子水平的分析,观察凝血因子对米非司酮治疗子宫肌瘤效果的影响,从而为开辟更快[5]、更有效治疗子宫肌瘤的方法提供科学依据。
1 资料与方法
1.1 子宫肌瘤的诊断标准 ①阴道持续性或不规则出血,经量增多,月经周期延长到40 d甚至50 d并且伴水样溢液;②多数患者伴有腹部肿块、疼痛、白带增多、不孕及邻近的膀胱、肠道压迫症状等;③子宫探针探测和B超检查。通过探针可知宫腔的大小。B超检查多可表现为:回声异常(包括强回声、中等强回声),子宫腔线移位等。
1.2 入选、排除、剔除标准 入选标准:符合以上诊断标准,年龄25~50岁,未绝经妇女,同意参与试验的患者。排除标准:①子宫肌瘤体积6 cm以上、大量出血需做手术的患者;②有严重心脏、肝脏、肾脏和造血系统等疾病患者;③不能配合治疗的患者。剔除标准:①治疗期间出现严重不良反应的患者;②其他疾病需要转院者;③病情恶化必须采取紧急措施者;④临床资料不全者。
1.3 试验对象 选择我院2017年10月至2018年10月就诊的子宫肌瘤患者60例,年龄25~50岁,平均(37.12±11.56)岁。同期健康体检患者30例女性,年龄25~50岁,平均(37.43±12.06)岁。
1.4 方法
1.4.1 治疗方法 所有子宫肌瘤患者采用米非司酮(上海新华联制药有限公司,国药准字H20000629,25 mg×1片装)12.5 mg,每日1次,每次服药后禁食2 h。连续服用3个月。
1.4.2 观察方法
1.4.2.1 症状量表评分[5]治疗后3个月采用子宫肌瘤症状严重程度亚量表(Uterine fibroids Symptom severity Scale,UFS-8)评价患者的临床症状[6],包括月经量增多、经血成块、经期延长、月经周期变化、盆腔痛或盆腔压迫感、日间尿频、夜间尿频和乏力,采用5分评分法,症状没有1分、稍有2分、有3分,较严重4分、严重5分,总分按各症状的平均值计算,分值越高症状越重。
1.4.2.2 彩色多普勒超声检查 随访子宫肌瘤治疗3个月后经彩色多普勒超声(BLS-X8全数字彩色多普勒超声诊断仪,购自徐州贝尔斯电子科技有限公司)检查测量子宫肌瘤的3个径线,包括上下径d1、左右经d2、前后径d3;体积缩小率=(治疗前肌瘤体积-随访时肌瘤体积)/治疗前肌瘤体积×100.00%。
1.4.2.3 临床疗效判断标准 痊愈:B超下子宫肌瘤完全消失,无临床症状和体征[7],症状评分1分;显效:子宫肌瘤明显缩小(大小缩小1/2以上),临床症状和体征好转,症状评分2分;有效:子宫肌瘤体积减小(大小缩小1/3),或体积大小虽无明显变化,但临床症状和体征有好转,症状评分3分;无效:子宫肌瘤大小无变化或没有得到有效控制反而增大,临床症状、体征无改善,症状评分4~5分。
1.4.2.4 分组治疗过程 1例患者转院,2例患者不配合治疗被剔除。57例患者按照临床疗效分成有效组(痊愈+显效+有效)34例,无效组23例,米非司酮治疗3个月后进行观察指标的检查。
1.4.2.5 凝血功能检测 采用全自动生化分析仪(思贝达sPD-0078生化分析仪,购自深圳思贝达科技有限公司)ELISA法检测有效组与无效组患者及健康者外周血凝血因子血栓素A2(TXA2)、前列腺素I2(prostaglandin I2,PGI2)、组织纤维蛋白溶酶原激活剂(tissue plasminogen activator,tPA)、纤溶酶原激活物抑制剂(plasminogen activator inhibitor,PAI)、凝血酶时间(thrombin time,TT)、纤维蛋白原(fibrinogen,FIB)、血浆凝血酶原时间(prothrombin time,PT)、活化部分凝血激酶时间(activated partial thromboplastin time,APTT)、D二聚体(D-dimer)。
1.5 统计学处理 采用SPSS21.0统计学软件计算,计量资料用()表示,采用方差齐性检验后,配对t检验方法分析治疗后有效组、无效组凝血因子水平及症状评分差异。P<0.05为有统计学差异。
2 结果
2.1 有效组和无效组外周血凝血因子水平检测结果比较 有效组患者外周血凝血因子水平检测结果与无效组比较,TXA2、PGI2、tPA、PAI、TT、FIB、PT、APTT、D一二聚体均有统计学差异。见表1。
表1 治疗后有效组和无效组患者外周血凝血因子水平检测结果比较()
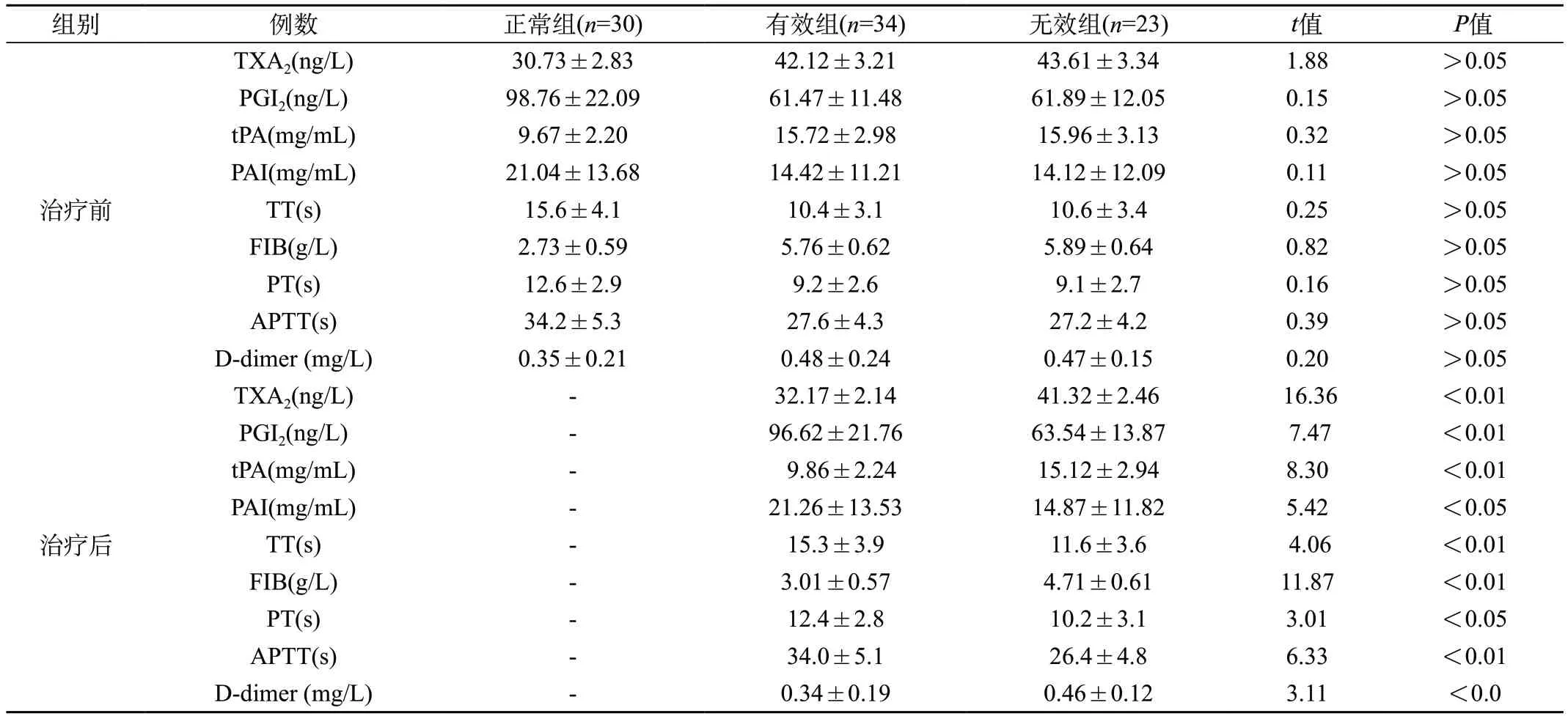
表1 治疗后有效组和无效组患者外周血凝血因子水平检测结果比较()
注:正常组为参考值,以上为有效组与无效组的对比分析。
2.2 有效组和无效组治疗效果评分结果比较 两组患者治疗前后症状评分结果比较,有效组与无效组治疗前症状评分无统计学差异(P>0.05);治疗后有效组症状评分低于无效组,有显著性差异(P<0.05)。见表2。
表2 两组治疗前后症状评分比较()
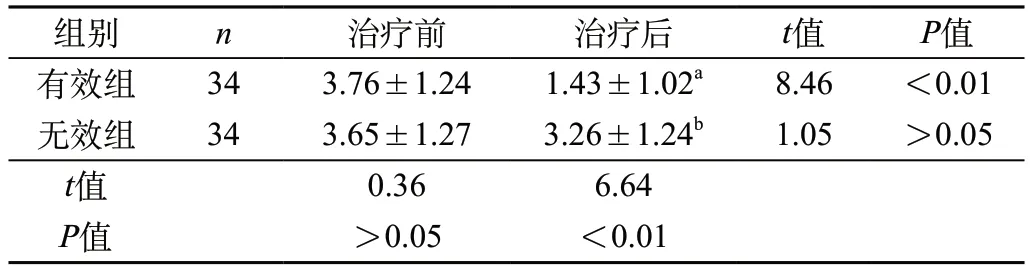
表2 两组治疗前后症状评分比较()
注:与同组治疗前相比,有效组治疗后aP<0.05,无效组治疗后bP>0.05。
3 讨 论
一般认为子宫肌瘤是性激素依赖性肿瘤[8],试验研究证明肌瘤组织内雌孕激素受体水平高于周围正常肌组织,采用拮抗性激素的药物抑制或降低性激素水平可缩小肌瘤,减缓临床症状。米非司酮是一种抗孕酮的药物,它通过竞争孕激素受体而发挥抗孕激素作用,同时它又可通过非竞争性抗雌激素作用,破坏下丘脑-垂体-性腺轴,使子宫肌瘤退缩[9],是目前用来治疗子宫肌瘤的常用药物。临床研究显示米非司酮剂量从最初的每日50 mg缩减至每日25 mg、12.5 mg、10 mg、5 mg,90 d的治疗总有效率平均值为(25.9±19.8)%,半年总有效率约为49%。米非司酮治疗子宫肌瘤的效果并非依赖剂量的大小,但其治疗效果的有效率并不尽人意。
本研究结果显示,治疗后有效组子宫肌瘤患者血PGI2、PAI、TT、PT、APTT相比无效组明显升高,TXA2、tPA、FIB、D-dimer相比无效组明显下降,上述指标基本恢复正常[10-17],而无效组上述指标治疗前后没有明显的变化。治疗后有效组症状评分明显低于无效组,这表明米非司酮治疗子宫肌瘤的效果与凝血因子TXA2、PGI2、tPA、PAI、TT、FIB、PT、APTT、D二聚体表达的水平有关。

