31例新型冠状病毒肺炎住院患者的临床特征及转归分析
李世荣,杨 刚,黄 芬,何 慧,李业山,杨江华,季学磊
(1.芜湖市第二人民医院 呼吸内科,安徽 芜湖 241000;2.芜湖市第三人民医院 肺科,安徽 芜湖 241000;3.皖南医学院第一附属医院 弋矶山医院 感染性疾病科,安徽 芜湖 241001)
自2019年12月因新型冠状病毒感染所致的肺炎(coronavirus disease 2019,COVID-19)疫情以来,伴随着春节前的人员流动,疫情迅速在全国蔓延[1]。流行病学统计调查已证实,COVID-19病原体为新型冠状病毒SARS-Cov-2,病毒经呼吸道飞沫及密切接触传播,存在人传人风险[2]。其病死率据报道接近2%,较重症急性呼吸综合征(SARS 60岁以上患者病死率>40%)和中东呼吸综合征(MERS病死率30%)明显下降[3-4]。现有文献主要描述了武汉及其他地区的COVID-19患者临床特点[5-6],尚无文献分析芜湖市COVID-19患者的临床特点。根据中华人民共和国卫生健康委员会《新型冠状病毒肺炎诊疗方案(试行第七版)》诊断标准[7],芜湖市确诊的31例COVID-19患者主要为轻型和普通型患者,本文统一描述为轻症患者,本研究总结31例患者的临床特征,同时分析现有治疗方案对患者预后的影响。
1 资料与方法
1.1 研究设计 本研究为多中心、回顾性、观察性研究,纳入截至2020年2月19日芜湖市第三人民医院、芜湖市第二人民医院以及弋矶山医院收治的COVID-19患者。本研究经医院伦理委员会批准[伦理编号:(2020)论文伦审第(01)号]。
1.2 资料收集 通过电子病历收集所有COVID-19患者的临床资料,包括年龄、性别、武汉接触史、临床表现、实验室检查、影像学特征、治疗措施及临床预后资料(病毒核酸转阴时间、症状好转时间以及住院时间)。
核酸转阴定义为至少连续两次间隔24 h的咽拭子病毒核酸检测为阴性,病毒转阴时间定义为自症状出现开始至第1次测试的阴性结果的时间间隔[8]。临床症状好转由主管医师根据患者的临床症状、体征、实验室及影像学检查结果综合判定。
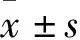
2 结果
2.1 COVID-19患者临床基线特征 31例患者年龄4~81岁,中位年龄39(32~54)岁,所有病例均为轻症患者,其中轻型2例(6.5%),普通型29例(93.5%),目前均已治愈出院,从发病到住院的中位时间为4(2~6)d。21例(67.7%)患者有湖北暴露史,包含6例家庭聚集性发病患者,1例(3.2%)无明确流行病学相关史(表1)。

表1 COVID-19患者临床基线特征
2.2 COVID-19患者实验室检查结果及影像学表现 患者均行胸部CT检查,其中29例(93.5%)胸部CT有异常表现,20例(64.5%)为双侧病灶。5例(16.1%)患者白细胞降低,9例(29%)淋巴细胞计数减低,淋巴细胞绝对值1.39(0.96~1.64)×109/L(表2)。

表2 COVID-19患者入院时实验室检查结果及影像学表现
2.3 COVID-19患者的治疗措施及影响预后因素的多元线性回归分析 所有患者均给予抗病毒治疗,11例(35.5%)患者在入院后24 h内使用了糖皮质激素治疗,使用糖皮质激素患者往往具有更多的临床症状,更低的淋巴细胞计数以及更广泛的胸部影像学表现。经过有效治疗后,复查咽拭子核酸均转阴,转阴时间为14(11.5~16)d,症状总体持续时间7(5~10.5)d,住院时间18.5(16~21)d。治疗过程中12例(38.7%)出现肝损伤(表3)。

表3 COVID-19患者的治疗措施
根据患者临床特征和治疗方案的不同,对预后进行分析,使用糖皮质激素与核酸转阴时间(-1.37,95%CI:-4.36,1.63,P=0.352)、住院时间(0.80,95%CI:-2.97,4.58,P=0.659)以及症状持续时间(-0.27,95%CI:-4.8,4.27,P=0.903)相关性无统计学意义,同时患者年龄、白细胞减少、淋巴细胞减少、CRP增高及合并肺炎对预后亦无影响。但三联抗病毒治疗可能缩短病毒清除时间(-3.86,95%CI:-7.59,-0.19,P=0.040)及住院时间(-5.57,95%CI:-10.24,-0.90,P=0.022)(表4)。

表4 影响COVID-19患者预后因素的多元线性回归分析
3 讨论
由SARS-CoV-2感染所致的轻症COVID-19患者临床预后良好,其主要以发热、乏力及干咳为临床表现。本研究也证实发热、干咳及乏力分别占临床表现的80.6%(25例)、45.3%(14例)、58.1%(18例),其余症状还有咳痰、流涕及腹泻等。所有患者中男性占多数,达20例(64.5%),但男女患者比例差异无统计学意义,与早期报道男性易感不符[2],考虑因芜湖市确诊COVID-19患者较少且主要为输入性病例,因此可能会导致统计误差。
所有患者中包括未成年人4例(12.9%),均有武汉暴露史,临床症状表现轻,考虑可能为未成年人免疫系统不健全,从而由病毒通过细胞因子、炎症介质引起的自身免疫应答不强有关,或者由于未成年人吸入病毒载量不高所致[9-10]。在本研究中共有11例患者使用了糖皮质激素,使用糖皮质激素的患者具有更多的临床症状、更低的淋巴细胞计数及更广泛的胸部影像学表现,结果显示糖皮质激素使用组与未使用组,临床预后差异无统计学意义。在SARS与MERS研究中显示糖皮质激素可能会导致更高的病死率及延缓病毒清除[11-12]。但对于普通型患者早期使用糖皮质激素是否与患者临床预后有相关性,有待扩大样本量进一步研究。由于本研究患者均为轻症患者,患者年龄、白细胞减少、淋巴细胞减少、CRP增高及合并肺炎对预后影响差异无统计学意义,而在另一项重症患者研究中,高龄是患者不良预后的重要危险因素[13],可进一步研究轻症患者转为重症的预测危险因素以帮助临床医生早期发现不良预后患者。
由于没有临床证据支持针对COVID-19的任何特定治疗,目前在实践中使用的所有药物都基于SARS、MERS、流感或体外研究[14]。干扰素具有广谱的抗病毒和免疫调节作用,可有效遏制病毒侵袭和感染的发生[15]。近期一项回顾性观察研究比较了阿比多尔加α干扰素吸入、洛匹那韦/利托那韦加α干扰素吸入和单独α干扰素吸入的临床疗效,结果显示这些组间的病毒清除时间和症状持续时间没有显示出任何统计意义[16]。本研究发现三种抗病毒药物联合的治疗方案可能缩短病毒清除时间及住院时间,可扩大样本量进一步研究。
本研究存在一定的局限性,因为系回顾性、观察性研究且样本量较少,同时患者后期随访结果未完成,因此无法全面评估COVID-19对患者的影响,尤其是远期预后影响。但本研究纳入了几乎所有的芜湖市COVID-19的患者,详细描述了此类患者的临床特点、实验室检查、影像学表现及临床转归,有助于提高临床医师对该疾病的认识。

