经阴道超声在子宫内膜癌及子宫内膜增生症鉴别中的应用
马函 王圣军
子宫内膜病变常指子宫内膜出现的异常增生,包括子宫内膜单纯性增生、子宫内膜复杂性增生及子宫内膜不典型增生[1]。子宫内膜增生性病变均有可能发展为子宫内膜癌,单纯性增生发展到子宫内膜癌的机率为1%、复杂性增生发展到癌的机率是3%,而不典型增生发展为癌的机率可以达到23%~30%。因此对早期子宫内膜增生及子宫内膜癌的诊断就显得尤为重要。以往对于子宫内膜病变的诊断均采用刮宫术后取样病理检查,因其为有创检查,且刮取样本后不能还原其来源位置,对于病变位置是否侵及子宫肌层也不能准确评估。近年来随着超声技术发展迅速,由于其操作简便、无创,被更多地应用在了子宫内膜病变的诊断中。本研究选取病理已确诊的子宫内膜癌及子宫内膜增生症患者行经阴道超声,鉴别两种病症超声检查结果的差异,以及同病理相较的诊断准确率情况,现报道如下。
1 资料与方法
1.1 一般资料
选取2018 年9 月—2019 年7 月于我院住院治疗的已知为子宫内膜病变的患者共94 例,根据其病理结果将其分为A 组(子宫内膜癌45 例)及B 组(子宫内膜增生症49 例)。A 组:年龄27 ~62 岁,平均(43.31±14.69)岁;B 组:年龄26 ~64 岁,平均(41.98±13.56)岁。两组患者年龄等一般资料方面比较差异无统计学意义(P >0.05)。本研究得到我院伦理委员会批准进行。
1.2 入组及排除标准[2]
入组标准:符合WHO(2003)女性生殖系统肿瘤分类中关于子宫内膜病变的分类者;入组患者均进行病理取样确定病变类型,排除其他类型子宫内膜疾病;无精神障碍,依从性良好者;年龄18 周岁以上,无禁忌证者。
排除标准:其它类型子宫内膜疾病患者;合并其它心、肝、肾等重要脏器病变者;家族遗传史;严重血液系统疾病,依从性较差者。
1.3 方法
入组患者均行病理取样,记录子宫内膜病变类型,并进行记录。入组患者均行经阴道超声检查,患者于月经结束后5 ~7 d 进行检查,仪器选用荷兰飞利浦公司生产的IE33 型彩色多普勒超声诊断仪,探头频率选择7 Hz。选超声科主治医师及以上医师进行操作,嘱患者放松卧于检查床上,取膀胱截石位,将探头套上安全套,内外涂抹耦合剂,缓慢插入阴道,于阴道后穹窿处进行连续扫描,观察子宫大小、形态、子宫内膜厚度、周围组织结构,测量血流阻力指数、血流显示率等,记录结果,并将结果录入统计学软件进行分析处理。
1.4 观察指标[3]
研究观察子宫大小、形态、子宫内膜厚度、周围组织结构,测量血流阻力指数、血流显示率。超声诊断显示子宫体增大、回声不均匀、子宫内膜不均匀轻度增厚、厚度≥1.5 cm,有较强血流信号,血流指数<0.5 则列入子宫内膜癌,而子宫大小形态无异常、回声均匀、子宫内膜轻度增厚<1.5 cm、血流指数>0.5 记为子宫内膜增生症,选两名副主任医师及以上的超声诊断医生对入组患者进行诊断,判断其为子宫内膜癌或子宫内膜增生症,若意见出现分歧则进行会诊,根据多数支持做出诊断。
1.5 统计学方法
本研究所有数据均经SPSS 19.0 软件进行统计学分析,计量资料采用(±s)表示,采用t 检验;计数资料采用χ2检验,P <0.05,差异具有统计学意义。
2 结果
2.1 两组超声检查准确率情况
A 组超声确诊42 例子宫内膜癌,2 例误诊,1 例漏诊,诊断准确率93.33%(42/45),B 组超声确诊47 例子宫内膜增生症,1 例误诊,1 例漏诊诊断准确率95.92%(47/49),差异无统计学意义(P >0.05)。具体情况如表1,另各组选取1 例典型图如图1 ~2。
2.2 两组指标情况对比
A 组子宫内膜平均厚度大于B 组,A 组子宫血流显示率高于B组,A组血流阻力指数低于B组,差异具有统计学意义(P<0.05),具体情况如表2。
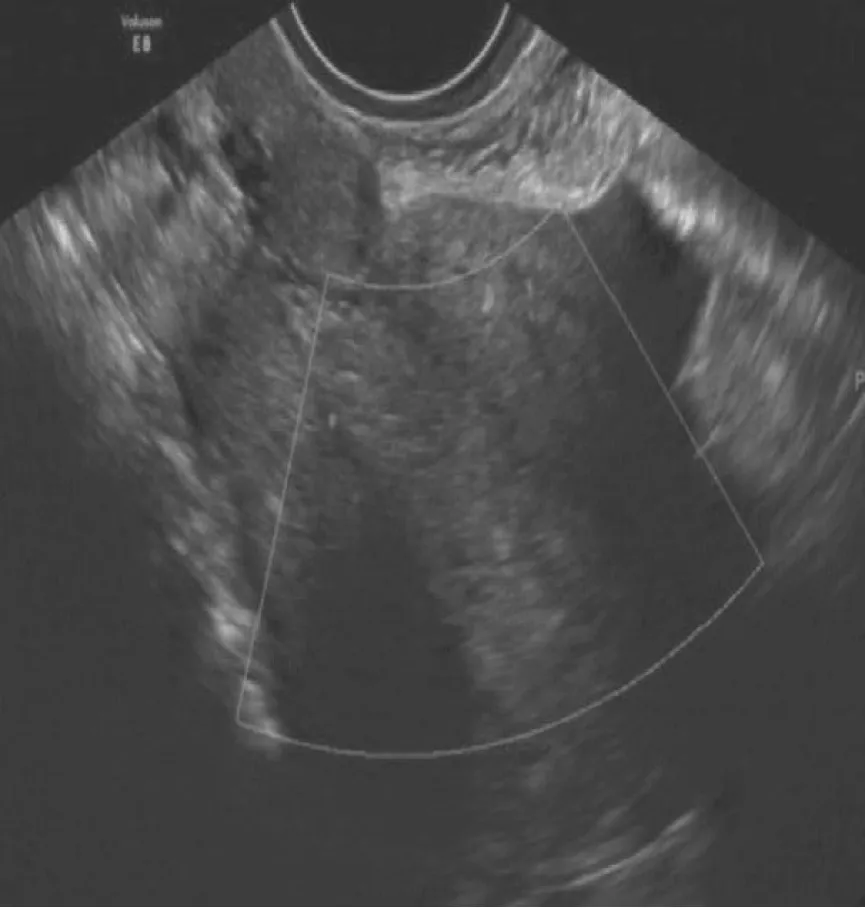
图2 子宫内膜癌
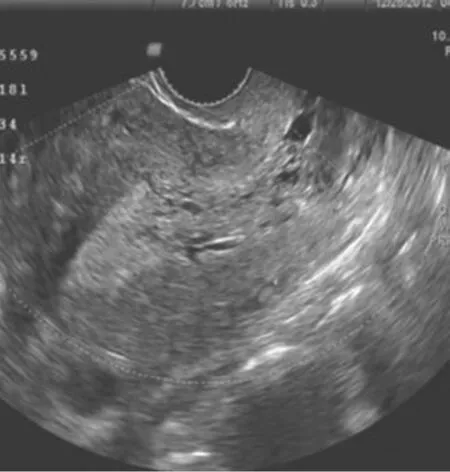
图1 子宫内膜增生症

表1 两组超声检查准确率

表2 两组各指标比较
3 讨论
随着我国经济的高速发展,国人的生活习惯、饮食不断变化,女性的工作压力也逐渐增大,长期受到体内雌激素的作用,使得子宫内膜癌的发生率也呈逐年增长的趋势。有文献指出,子宫内膜癌约占女性妇科恶性肿瘤的2 成[4]。该疾病早期无明显临床症状,中、晚期可表现为内分泌失调、月经紊乱,给患者生命健康带来严重的威胁。早期的子宫内膜病变绝大多数是良性可逆的,多数患者无临床症状,体检发现较多,相当部分患者由于检查不及时致使疾病进展、恶变。作为女性妇科三大恶性肿瘤之一,子宫内膜癌主要由内膜上皮组织恶化演变而来,多数患者就诊时就已是晚期,耽误了最佳治疗时间。该疾病患者多数由子宫内膜增生症恶化形成,其本质为子宫内膜腺体及基质异常的增值,内膜不均匀增厚,早期极易漏诊[5]。
目前临床中诊断该疾病的影像方法较多,X 线、CT、核磁及超声均可对疾病做出一定诊断。其中阴道超声具有无创伤、可重复性好、易操作的优势,可清晰的检测子宫内结构的变化、病灶的大小及血流动力学等[6-8]。尤其对晚期子宫内膜癌患者,阴道超声可有效显示子宫内部情况及周围淋巴转移情况,对治疗方案确定帮助极大。阴道超声探头频率较大,图像分辨力强,可获得质量更高的图片,对于子宫内疾病的诊断及鉴别诊断意义重大[9]。同时,经阴道超声检查无需患者憋尿等待,亦不受患者腹部瘢痕、肠气干扰等因素影响,特别是肥胖患者的检查,可大幅度减少脂肪组织对声束的吸收,保障图像的质量[10-12]。
本次研究中,经阴道超声对子宫内膜癌及子宫内膜增生症的诊断准确率很高,并且两组子宫内膜平均厚度及血流显示率均不同,血流阻力指数也不尽相同,可早期判断两者间的区别,从而准确鉴别子宫内膜癌及子宫内膜增生症,为临床的早期治疗提供有力依据。

