回肠末段淋巴滤泡增生症合并小肠细菌过度生长的临床研究
吴勇 姚晶晶
回肠末端作为小肠疾病高发的部位,回肠末段淋巴滤泡增生症在临床并不少见。本病的危害不容小觑,其不仅可导致粪便的异常及机体不适感,且可引起炎性反应增强等情况。而与本病相关的研究涉及面较广,且研究普遍显示,本类患者中较多存在小肠细菌过度生长的情况[1-2],对于本类情况的治疗有助于改善回肠末段淋巴滤泡增生症患者的症状体征,但是其合并存在与患者临床及粪便菌群的关系探究仍有待深入探究,因此对本类患者进行粪便菌群变化的细致研究极为必要,以为疾病发生发展及变化转归的干预提供参考依据。本研究就回肠末段淋巴滤泡增生症合并小肠细菌过度生长的临床及粪便菌群特征变化进行探究,以了解其并发的情况对机体的影响,现将研究结果报道如下。
1 资料与方法
1.1 一般资料
选取2017 年10 月—2019 年10 月的70 例回肠末段淋巴滤泡增生症患者为观察组,同时期的70 例健康者为对照组。对照组中包括男性38 例,女性32 例,年龄为22 ~63 岁,平均年龄为(43.1±7.5)岁。观察组中包括男性39 例,女性31 例,年龄为23 ~62 岁,平均年龄为(43.3±7.7)岁,合并小肠细菌过度生长情况(甲烷氢呼气呼吸试验):合并(甲烷超过空腹基础值12 ppm)者33 例,不合并(甲烷未超过空腹基础值12 ppm)者37 例。两组的性别与年龄比较,差异无统计学意义(P >0.05),具有可比性。
纳入标准:年龄18 ~65 岁;血常规、血生化、便常规及潜血实验、粪便寄生虫卵筛查无异常;腹部超声、全结肠镜检查无异常。
排除标准:胃肠道肿瘤、炎症性肠病等胃肠器质性疾病;合并可引起胃肠功能异常的其他系统器质性疾病,如糖尿病、甲状腺疾病、神经系统疾病、结缔组织病等;多发外周血管病变;呼吸道、消化道、泌尿系等部位感染;除阑尾炎以外的腹部手术史;近1 个月内曾连续应用抗生素超过3 d;近2 周内连续服用益生菌、通便药、止泻药、促动力药等超过3 d;妊娠或哺乳期妇女。
1.2 方法
将两组的Bristol 粪便性状评分、粪便菌群指标及血浆炎性指标进行评估、检测及比较。取两组的新鲜粪便300 mg,进行倍比稀释,进行培养后计算及统计菌落数量,计算每克粪便的菌群数量;取两组的静脉血5.0 mL,采用酶联免疫法试剂盒进行血浆炎性治疗的检测,包括IL-1β 及IL-10。比较两组及观察组中合并与不合并小肠细菌过度生长者的Bristol 粪便性状评分、粪便菌群指标及血浆炎性指标。
1.3 评价标准
Bristol 粪便性状评分:评分范围为1 ~7 分,表示从便秘到正常,再到腹泻,其中3 ~5 分为正常,1 ~2 分为便秘,6 ~7分为腹泻[3]。
1.4 统计学方法
数据检验软件为SPSS 22.0,计量资料进行t检验,等级资料进行秩和检验分析,P<0.05 为差异具有统计学意义。
2 结果
2.1 两组、观察组合并与不合并小肠细菌过度生长者的Bristol 粪便性状评分比较
观察组的Bristol 粪便性状评分差于对照组,观察组中合并小肠细菌过度生长者的Bristol 粪便性状评分差于不合并小肠细菌过度生长者,差异具有统计学意义(P<0.05),见表1。
2.2 两组、观察组合并与不合并小肠细菌过度生长者的粪便菌群指标比较
观察组的粪便菌群指标差于对照组,观察组中合并小肠细菌过度生长者的粪便菌群指标差于不合并小肠细菌过度生长者,差异具有统计学意义(P<0.05),见表2。
2.3 两组、观察组合并与不合并小肠细菌过度生长者的血浆炎性指标比较
观察组的血浆炎性指标差于对照组,观察组中合并小肠细菌过度生长者的血浆炎性指标差于不合并小肠细菌过度生长者,差异具有统计学意义(P<0.05),见表3。
3 讨论

表1 两组、观察组合并与不合并小肠细菌过度生长者的Bristol 粪便性状评分比较[例(%)]
表2 两组、观察组合并与不合并小肠细菌过度生长者的粪便菌群指标比较(CFU/g,±s)
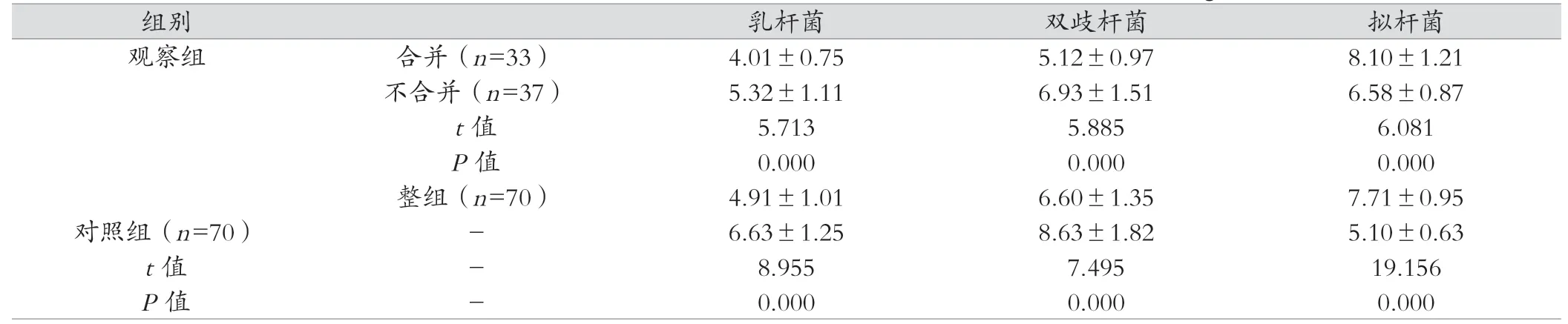
表2 两组、观察组合并与不合并小肠细菌过度生长者的粪便菌群指标比较(CFU/g,±s)
组别 乳杆菌 双歧杆菌 拟杆菌观察组 合并(n=33) 4.01±0.75 5.12±0.97 8.10±1.21不合并(n=37) 5.32±1.11 6.93±1.51 6.58±0.87 t 值 5.713 5.885 6.081 P 值 0.000 0.000 0.000整组(n=70) 4.91±1.01 6.60±1.35 7.71±0.95对照组(n=70) - 6.63±1.25 8.63±1.82 5.10±0.63 t 值 - 8.955 7.495 19.156 P 值 - 0.000 0.000 0.000
表3 两组、观察组合并与不合并小肠细菌过度生长者的血浆炎性指标比较(pg/mL,±s)

表3 两组、观察组合并与不合并小肠细菌过度生长者的血浆炎性指标比较(pg/mL,±s)
组别 IL-1β IL-10观察组 合并(n=33) 3.03±0.37 21.21±3.53不合并(n=37) 2.31±0.25 15.26±2.71 t 值 9.629 7.957 P 值 0.000 0.000整组(n=70) 2.78±0.29 17.63±3.13对照组(n=70) - 1.26±0.20 12.23±2.26 t 值 - 36.099 11.702 P 值 - 0.000 0.000
回肠末段淋巴滤泡增生症在临床并不少见,与之相关的研究显示,肠道菌群失调是在本类患者中较为常见的一类情况,而小肠细菌过度生长作为常见的肠道菌群失调类型,其在回肠末段淋巴滤泡增生症患者中的发生率较高[4-6]。但是临床现存研究关于上述两类情况的关系研究不足,有研究显示,对于肠道菌群的调控有助于回肠末段淋巴滤泡增生症的治疗效果提升,也有研究认为,对于回肠末段淋巴滤泡增生症合并小肠细菌过度生长的情况可导致机体出现微炎性的状态,因此进一步提升了对两类情况并存患者的研究需求[7-8]。另外,粪便菌群等情况作为有效反应肠道状态的指标,其在多类胃肠道疾病患者中呈现异常的状态,对本方面的研究有助于了解肠道状态,但是临床中关于回肠末段淋巴滤泡增生症合并小肠细菌过度生长患者的粪便菌群的针对性分析研究不足,因此本方面的研究需求进一步提升。
本研究就回肠末段淋巴滤泡增生症合并小肠细菌过度生长的临床及粪便菌群特征进行研究分析,结果显示,回肠末段淋巴滤泡增生症者的Bristol 粪便性状评分、粪便菌群指标及血浆炎性指标均差于健康同龄者,且观合并小肠细菌过度生长者的检测结果差于不合并小肠细菌过度生长者,说明回肠末段淋巴滤泡增生症患者的粪便状态较差、粪便菌群失衡及炎性状态较差,而合并小肠细菌过度生长进一步加重上述情况的发生,分析原因,可能与回肠末端功能失调,导致细菌定植于此,导致局部炎性反应发生,进而出现溃疡及其他变化,同时本类情况者仍持续存在小肠细菌过度生长时进一步加强了其炎性反应,出现炎性指标表达的进一步升高[9-12],这也提示我们对本类患者进行肠道菌群调整方面的干预价值。
综上所述,回肠末段淋巴滤泡增生症合并小肠细菌过度生长患者的粪便性状较差,菌群失衡及炎性反应突出,对患者的生存质量造成不良影响。

