术中气腹压对直肠癌微创手术后患者消化系统的影响分析
高山,何若冰,孙承宇
(沈阳市肛肠医院普外科,辽宁 沈阳 110002)
直肠癌属于常见恶性肿瘤,该疾病发病率和死亡率相对较高,目前,在直肠癌临床治疗中以手术治疗为主。近年来,随着微创技术日渐成熟,腹腔镜手术在直肠癌治疗中广泛应用,并取得显著成效,但临床关于手术气腹压仍存在较大争议,由于气腹压选择不仅影响手术操作空间及视野,还会影响患者循环系统和呼吸系统,对患者机体造成不良影响,因此,合理选择气腹压力对患者术后恢复具有重要意义[1]。本研究特收集本院收治的80例腹腔镜直肠癌根治术患者为研究对象,对不同气腹压力对消化系统的影响进行分析,现报道如下。
1 资料与方法
1.1 临床资料 选取2017年2月至2019年5月本院收治的80 例腹腔镜直肠癌根治术患者,根据术中气腹压力分为低压力组(8~11 mmHg)和高压力组(12~15 mmHg),每组40例。低压力组男22 例,女18 例;年龄44~79 岁,平均(61.5±4.5)岁。高压力组男21 例,女19 例;年龄42~77 岁,平均(59.5±4.3)岁。两组患者性别、年龄等临床资料比较差异无统计学意义,具有可比性。本研究经本院医学伦理委员会批准。
纳入标准:①患者活组织病理检查、结肠镜检查均符合直肠癌诊断标准;②年龄>18 岁,<80 岁;③肿瘤下缘与肛门距离>5 cm;④血红蛋白含量、白细胞均在正常范围内;⑤患者及家属对本研究内容知情并签署知情同意书。排除标准:①心脏病、肾疾病、肝脑疾病;②恶性肿瘤、腹部手术史;③直肠癌多发病灶、远处转移;④妊娠或哺乳期女性;⑤凝血功能障碍。
1.2 方法 术前,所有患者饮食尽量选择易消化食物为主,根据医嘱使用全肠道清洁液,提前做好胃肠道清洁;手术中左腿使用支腿架将其支起,左腿保持分开并做好固定,手术时医生在患者右侧操作;患者采取气管插管进行全身经脉麻醉,密切监测患者气道压力、生命体征;采取腹部5 孔法进行手术,取脐上穿刺孔、脐孔作为观察孔,将30°斜面镜头置入,主操孔选择右髂前上棘内侧偏下穿刺孔,辅操作孔取及左髂前上棘内侧偏下孔和左右脐旁腹直肌外缘孔,采取德国STORZ 气腹机,建立气腹压,低压力组气腹压保持在8~11 mmHg,高压力组气腹压保持在12~15 mmHg,每分钟气流量保持在2~3 L,术后患者保持平卧姿势,术后6 h 将患者体位调整为半卧位姿势,使患者保持顺畅呼吸,并促进伤口引流。
1.3 观察指标 ①观察比较两组患者淋巴结清扫数量、术中出血量、手术时间、禁食时间、排气时间、肠鸣音恢复时间、住院时间;②观察比较两组患者术后并发症(腹泻、下肢深静脉血栓、恶心呕吐、肠麻痹)发生率。
1.4 统计学方法 采用SPSS 20.0 统计学软件进行数据分析,计量资料采用“”表示,予以t检验,计数资料采用[n(%)]表示,予以χ2检验,以P<0.05 表示差异具有统计学意义。
2 结果
2.1 两组患者术中及术后指标比较 两组患者淋巴结清扫数量、术中出血量、手术时间比较差异无统计学意义;低压力组禁食时间、排气时间、肠鸣音恢复时间、住院时间均短于高压力组,差异具有统计学意义(P<0.05),见表1。
2.2 两组患者术后并发症发生率比较 低压力组术后并发症(腹泻、下肢深静脉血栓、恶心呕吐、肠麻痹)发生率低于高压力组,差异具有统计学意义(P<0.05),见表2。
表1 两组患者术中及术后指标比较()Table 1 Comparison of intraoperative and postoperative indexes between the two groups()
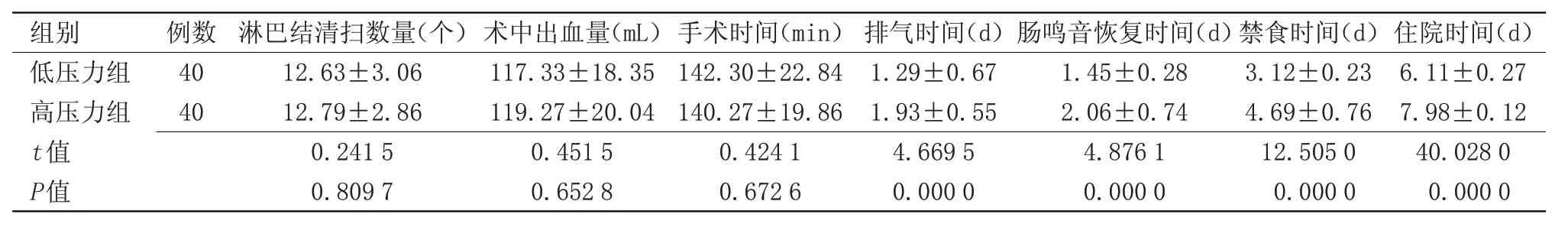
表1 两组患者术中及术后指标比较()Table 1 Comparison of intraoperative and postoperative indexes between the two groups()
组别低压力组高压力组t值P值例数40 40淋巴结清扫数量(个)12.63±3.06 12.79±2.86 0.241 5 0.809 7住院时间(d)6.11±0.27 7.98±0.12 40.028 0 0.000 0术中出血量(mL)117.33±18.35 119.27±20.04 0.451 5 0.652 8手术时间(min)142.30±22.84 140.27±19.86 0.424 1 0.672 6排气时间(d)1.29±0.67 1.93±0.55 4.669 5 0.000 0肠鸣音恢复时间(d)1.45±0.28 2.06±0.74 4.876 1 0.000 0禁食时间(d)3.12±0.23 4.69±0.76 12.505 0 0.000 0
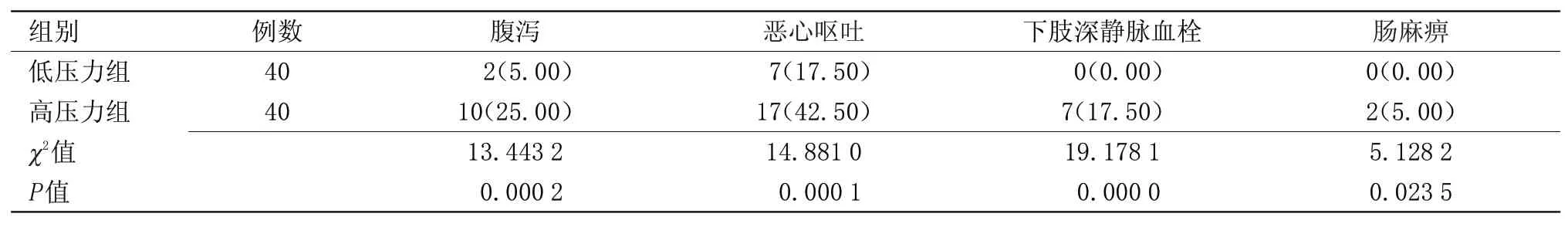
表2 两组患者术后并发症发生率比较[n(%)]Table 2 Comparison of postoperative complications between the two groups[n(%)]
3 讨论
近年来,外科技术日渐成熟,腹腔镜直肠癌根治术代替开腹手术成为直肠癌常用微创治疗手段,该术式对患者机体创伤小,术中出血量少,不会对周围脏器造成较大影响,可缓解患者术后疼痛,避免腹腔粘连,但该术式在操作过程中需通过人工气腹,保障手术视野,为操作医生提供更清晰的手术视野,关于术中气腹压大小的设置,目前,临床还存在较大争议,气腹压力越大,腹部脏器分离越好,操作更加方便,但脏器负荷更大[2-3]。
本研究结果显示,低压力组(8~11 mmHg)和高压力组(12~15 mmHg)患者淋巴结清扫数量、术中出血量、手术时间比较差异无统计学意义,提示,腹腔镜手术气腹压力通常需保持在8~15 mmHg范围内,即可满足手术要求,虽对循环、呼吸、血气等指标存在一定影响,但机体可有效代偿。但低压力组禁食时间、排气时间、肠鸣音恢复时间、住院时间均短于高压力组,差异具有统计学意义(P<0.05);主要因人工气腹在撤出过程中会挤压腹腔器官,导致器官缺血、再灌注,出现损伤,肠壁黏膜通透性和屏障功能被破坏,肠壁功能难以恢复[4]。另外,气腹压力过大,还会导致门静脉压力升高,胃肠血管回流受阻,肠壁出现淤血性伤害,肠壁、肠系膜受到压迫,导致压迫性损伤,出现炎性反应、腹泻、下肢深静脉血栓、恶心呕吐、肠麻痹等不良反应,同时,气腹压力建立后,会产生内压作用,腹膜中血液吸收CO2,随着血液中CO2升高,内部环境协调性及细胞活性也会下降[5-7]。
研究结果表明[8-10],不同气腹压力对患者消化系统存在不同程度影响,因此,在手术操作时,需加强气腹压力控制,巡回护士应详细了解患者病情,结合患者情况维持气腹压力在适宜状态,避免气腹压力长时间维持在高水平,影响胃部供血、供氧,出现恶心、呕吐、腹胀等情况,促进患者术后尽早排气,恢复肠胃功能。
综上所述,直肠癌微创手术中气腹压过高会损伤患者肠黏膜,影响患者术后肠道功能恢复,因此,在确保手术视野清晰条件下,应尽量降低术中气腹压力,以促进患者术后肠道功能恢复。

