全膝关节置换术中股骨后髁个体化截骨方法与临床应用
晏涛,张云飞,李鹏,余志勇,王慧声,郜玉忠
(1.湖北中医药大学附属襄阳市中医医院下肢骨科病区,湖北 襄阳 441000;2.辽宁省人民医院骨关节中心,辽宁 沈阳 110000;3.锦州医科大学附属第一医院关节病区,辽宁 锦州 121000)
全膝关节置换术(total knee arthroplasty,TKA)是治疗有症状晚期膝骨关节炎的金标准,可显著减少疼痛,改善关节功能[1],15年假体生存率超过90%[2]。虽然假体设计和手术技术不断进步,但多达20%的患者对临床结果不满意[3]。TKA中截骨角度错误已被证明是术后早期失败和患者不满的主要原因[4]。股骨外科上髁轴(surgical transepicondylar axis,STEA)是最接近膝关节屈伸轴的解剖学来源轴,被认为是膝关节功能的屈曲轴[5]。理论上,股骨假体的正确放置应与STEA平行[6]。虽然股骨旋转轴的重要性得到共识,但对如何准确确定股骨旋转截骨角度的合适方法,目前尚无共识。股骨后髁线(posterior femoral condylar line,PCL)是一条有效的参照轴线,STEA与PCL的夹角就是股骨后髁角(posterior condylar angle,PCA),即股骨后髁截骨时需相对PCL外旋的度数,在西方一般认为是3°[7]。国人PCA与欧美人种存在明显差异,统一参考PCL外旋3°截骨显然是不合理的。本研究介绍一种术前精确测量PCA的方法,实现对STEA的精确定位,并以个体化测量截骨为实验组,常规PCL外旋3°截骨为对照组,评估两组病例术后短期临床效果。
1 资料与方法
1.1 一般资料 取6具正常国人新鲜冷冻膝关节标本为研究对象,其中男2例,女4例;年龄55~76,平均(67.2±6.1)岁;左4例,右2例。所有标本均无内、外翻畸形,未见可能因外伤所致骨质损伤,无其他肉眼可见软组织及骨质疾患。对2017年10月至2019年5月行初次TKA的61例膝骨关节炎患者开展随机研究,所有患者获得知情同意,并取得医院伦理委员会批准。比较参照PCL外旋3°(3°PCL截骨组)和术前经CT图像重叠测量获得的PCA进行个体化旋转截骨(个体化测量组)的术后6个月临床效果。纳入标准:(1)因退变性骨关节炎计划行TKA的年龄<80岁患者;(2)内外翻畸形≤15°;(3)可耐受手术。排除标准:(1)膝关节复杂畸形不适合选择标准膝置换假体;(2)股骨远端畸形;(3)股骨后髁有缺损;(4)翻修术;(5)膝关节外伤、手术史;(6)膝关节重度屈曲挛缩畸形;(7)严重的医学失能或失去行走能力等。
其中3° PCL截骨组30例,男6例,女24例;年龄57~79岁,平均(68.2±5.2)岁;体重55~81 kg,平均(67.1±6.4)kg;膝内翻24例,外翻6例。个体化测量组31例,男9例,女22例;年龄56~78岁,平均(67.9±5.5)岁;体重53~82 kg,平均(64.8±6.5)kg;膝内翻26例,外翻5例。根据登记资料,两组患者的性别、年龄、体重、膝关节退变畸形构成比例比较差异无统计学意义(P>0.05),具有可比性(见表1)。
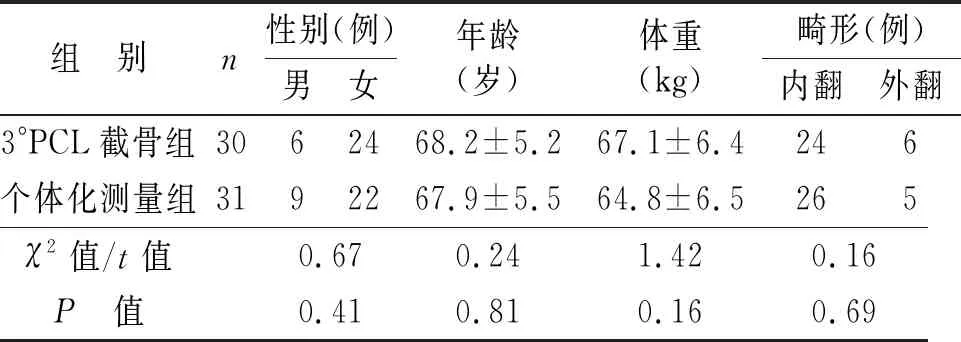
表1 两组患者术前一般资料比较
1.2 标本PCA测量方法 6例膝标本,依次固定至中立位,以膝关节为中心包括近远端内10 cm,垂直于胫骨解剖轴断层扫描,层厚0.75 mm、增量0.7mm、持续时间5 s。利用SIEMENS syngo MultiModality Workplace(Siemens AG 2014,VE40D SL01P01)工作站,从CT扫描文件分别顺序筛选出股骨外上髁最凸点、内上髁最凹点、外后髁最低点与内后髁最低点(根据人体解剖坐标系)所在4张横断位CT图像,并标记出各解剖点。采取最佳图像拟合方式,将4张图像依次重叠:(1)股骨外上髁最凸点、内上髁最凹点所在2图像重叠,连接股骨外上髁最凸点与股骨内上髁最凹点即STEA;(2)股骨外后髁最低点、内后髁最低点所在2图像重叠,连接股骨内、外后髁最低点即PCL;(3)将步骤①与②重叠后图像进一步重叠,测量PCL与STEA夹角即PCA(见图1)。所有测量定位由同一观测者进行3次,股骨远端解剖标志所在最优图层和各轴线的确定须经包括骨科、解剖及影像在内的3名研究者意见一致时方可确定。
1.3 准确性验证 为验证CT扫描图像重叠技术测量PCA的准确性,实验中对上述6例标本依次解剖,按照TKA操作步骤,依次股骨远端电钻开孔及截骨,分别在各标志点准确垂直置入4枚大头针定位,深度2 mm(见图2)。
标记后采用相同CT拍摄条件及体位,依次进行最优图像筛选、重叠后测量,采用同样的方法即可准确测量出解剖定位后的PCA。旨在验证解剖并大头针定位标记后所测得真实PCA与初次CT扫描图像重叠后测量得到的PCA结果是否一致(见图3)。
1.4 临床应用 为探讨个体化测量PCA方法的临床应用效果,对61例行初次TKA的患者随机分为两组:3°PCL截骨组(30例)与个体化测量组(31例),比较两组术后6个月时短期临床效果。两组患者术前均常规拍摄下肢全长X线片,被随机抽取为个体化测量截骨组患者需增加膝关节CT扫描,按照前述图像重叠个体化测量PCA度数。
手术方法:采用标准中线切口及髌骨内侧入路,使用后稳定型膝关节PS假体(Smith&Nephew公司Legion假体,美国)。外翻髌骨、切除髌下2/3脂肪垫,清理残存半月板、前后交叉韧带。截骨前先行膝内外侧紧张挛缩软组织松解,清除增生骨赘。股骨髓内定位,胫骨髓外定位。运用测量截骨技术先垂直胫骨机械轴行胫骨后倾截骨,后截股骨。股骨远端旋转截骨:(1)对照组参考PCL外旋3°截骨;(2)个体化测量组参照术前CT图像重叠技术测量PCA度数外旋截骨,术中放置抱髁器,参照术前CT测量角度值调节至对应角度(Smith & NephewLegion假体)后,钻孔并骨钉固定,依据钉孔安放合适尺寸的股骨四合一截骨模块,准备截骨。所有截骨完成后,分别对软组织平衡和下肢力线进行测试,必要时继续调整松解。安装股骨假体后,采用“ROM技术”确定胫骨假体旋转,最后行胫骨平台开髓钻孔。取下试模,冲洗骨床,骨水泥固定大小合适的股骨与胫骨假体,安装聚乙烯衬垫,伸直膝关节行髌骨成形及去神经化。常规放置引流,逐层缝合切口,无菌敷料加压包扎。
两组患者均未行髌骨置换,除股骨外旋截骨参考角度不同外,其余手术步骤相同。为保证手术技术的一致性,所有手术均由同一组医师完成,作者协助手术。
1.5 观察项目与方法 两组患者均在术后6个月进行随访,依据美国膝关节协会评分(knee society score,KSS)、膝关节活动度(range of motion,ROM)、疼痛视觉模拟评分(visual analogue scale,VAS)等进行术后效果对照分析,尤其重点询问患者膝前痛缓解情况。影像学检查方法包括正侧位及下肢全长位X线片,评估两组术后假体安放的准确性及下肢力线情况。
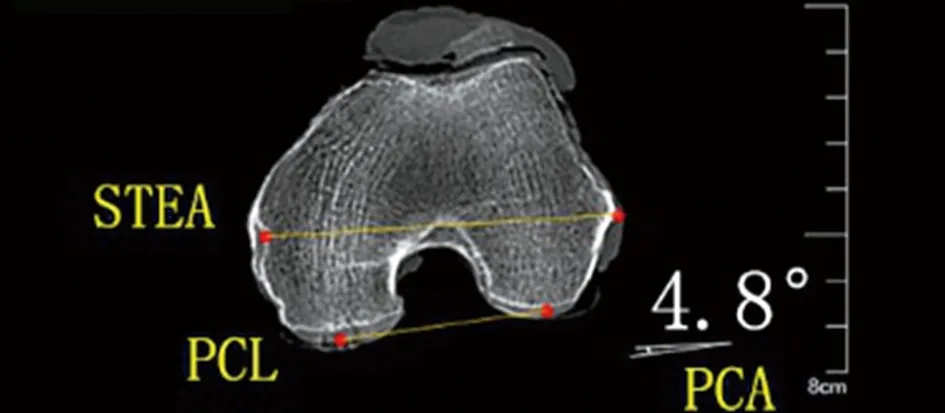
图1 PCA测量示意(STEA与PCL夹角)
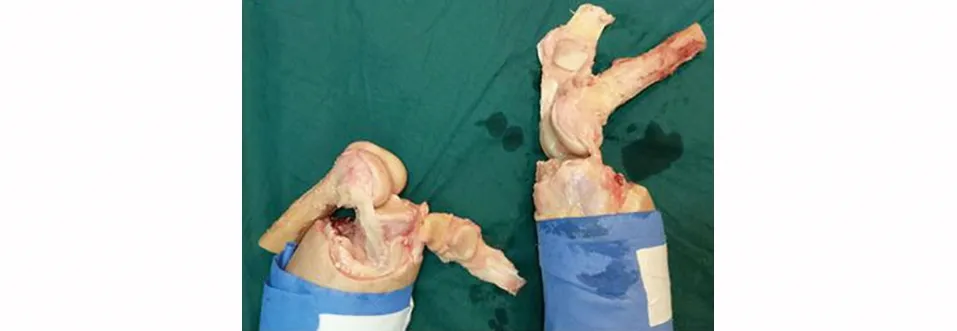
a 解剖内外侧副韧带,显露股骨外上髁最凸点、内上髁最凹点
b 显露股骨远端
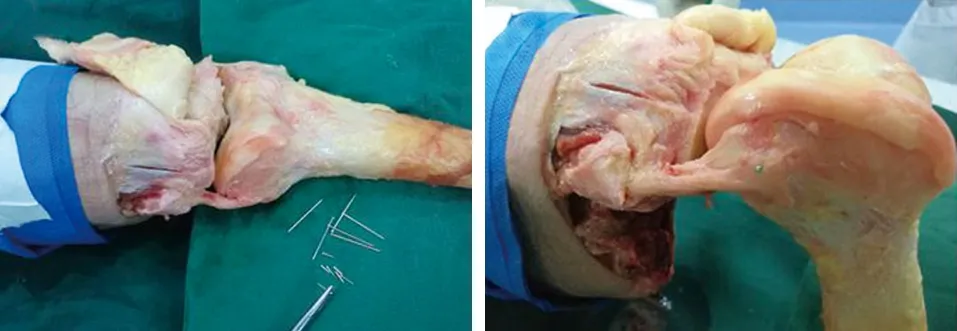
c 大头针标记
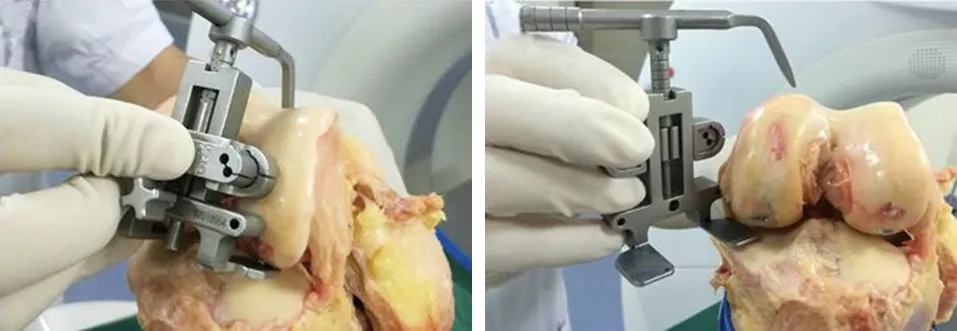
d 股骨远端旋转截骨导板抱髁器涂亚甲蓝后,定位后髁最低点
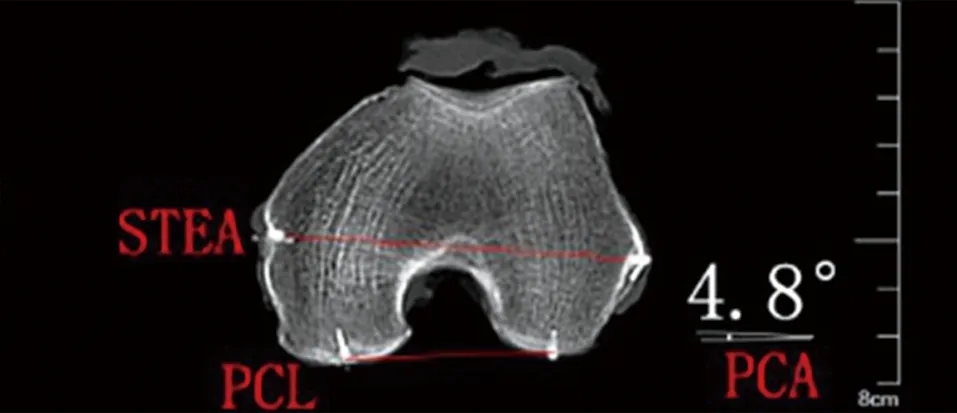
图3 系统自动划线,PCA 4.8°
2 结 果
2.1 膝关节标本图像重叠技术测量与验证 6例膝标本经CT超薄层(0.75 mm)扫描后,股骨远端后髁角的4个“真性”解剖标志点清晰可辨。6例膝标本初次CT超薄层扫描后,测量的PCA值为:5.2°、3.7°、4.8°、3.2°、3.6°、5.3°;解剖定位后术中测量出的PCA值为:5.1°、3.8°、4.8°、3.1°、3.5°、5.3°。6具标本结果显示:大头针解剖定位标记的位置正是股骨远端旋转定位的4个标志点,两次PCA结果基本相同,误差不超过0.1°。西门子CT syngo MultiModality Workplace拟合人体标准坐标系,对显示出超细微解剖结构的4张CT图像重叠后,系统均能精确测量PCA度数(见图4)。
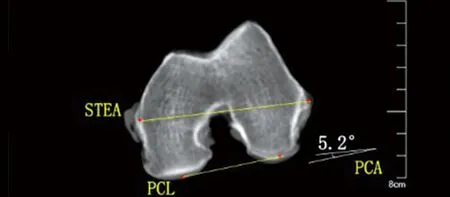
a 初次CT扫描图像重叠后测量PCA为5.2°
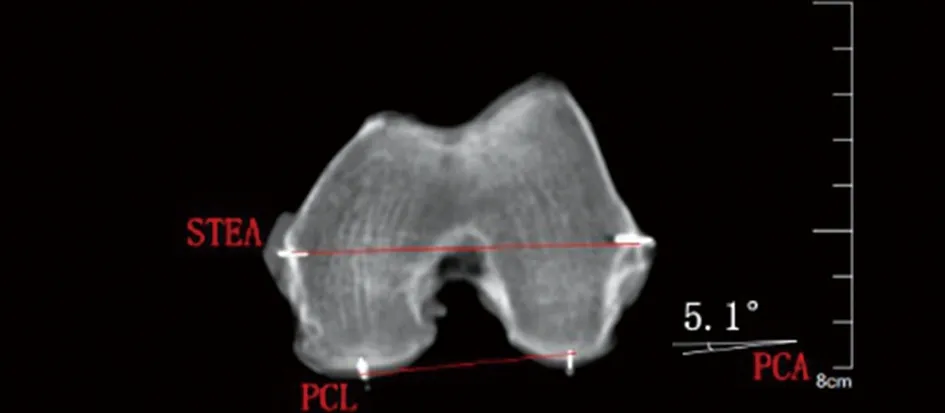
b 解剖标记后图像重叠测量PCA为5.1°
2.2 临床应用效果评估 两组患者均获得术后6个月随访,平均随访时间(6.3±0.6)个月,未出现关节感染、下肢深静脉血栓及假体周围骨折等并发症。术前个体化测量组PCA为2.2°~5.4°,平均(3.85±0.16)°。
TKA术后6个月两组VAS评分比较:3°PCL截骨组评分(2.6±0.9)分,高于个体化截骨组评分(2.1±0.7)分,个体化截骨组疼痛改善明显,两组间VAS比较差异有统计学意义(P<0.05)。
TKA术后6个月膝关节负重位下关节ROM结果显示:个体化测量组术后屈曲活动度(106.8±15.6)°,优于3°PCL截骨组(102.1±16.2)°,但差异无统计学意义(P>0.05);个体化测量组术后伸直滞缺(1.4±2.4)°,明显小于3°PCL截骨组(3.0±3.3)°,两组比较差异有统计学意义(P<0.05,见表2)。
TKA术后6个月两组KSS评分统计结果显示:个体化截骨组临床评分明显优于3°PCL截骨组,两组比较差异有统计学意义(P<0.05),而组间功能评分比较,差异无统计学意义(P>0.05,见表3)。
两组患者的X线片显示均无假体松动、磨损及骨溶解,未见假体周围骨折;两组轴向力线良好,机械力线均控制在(0±3)°内。
表2 TKA术后两组患者负重位下ROM比较
表3 TKA术后两组患者KSS评分比较分)
3 讨 论
3.1 本研究的理论基础与创新点 全膝关节置换术中正确的股骨后髁旋转截骨是假体获得长期成功的关键[8]。虽然TKA已被证明是治疗终末期膝骨关节炎的成功方法,但原发性TKA后髌股关节并发症仍然很常见,主要原因之一是股骨髁前后截骨角度错误[9]。股骨内旋或过度外旋截骨时假体对线不齐与手术失效和翻修手术有关,股骨内旋与膝前疼痛、髌骨半脱位或脱位、髌股关节轨迹不良等并发症相关,过度的外旋则导致内侧屈曲间隙增加和症状性屈曲不稳[10]。因此,为获得更好的远期疗效,恰当的股骨远端旋转截骨显得尤为重要。
测量截骨(measured resection,MR)和间隙平衡(balanced gap,BG)是临床最常用的两种确定股骨后髁旋转截骨技术,最佳股骨旋转截骨对线是根据测量截骨中的解剖标志或间隙平衡中胫骨截骨后软组织的恰当松解来确定的。间隙平衡技术依赖于韧带在伸膝时获得的对称张力,然后在获得对称屈曲间隙的基础上设置股骨假体旋转。这项技术依赖于截骨前的韧带松解,通过软组织松解来平衡屈伸间隙。对于许多外科医生,特别是缺乏手术经验的年轻外科医生来说,软组织的平衡仍然是一个挑战。临床中因测量截骨技术学习曲线相对平缓,配合临床常用的四合一假体截骨导板操作简单,为国内关节外科医生广泛掌握。为实现股骨假体精准定位和对线的目标,本实验创新性探索出一种依靠测量截骨技术精确测量股骨远端旋转截骨角度的方法。通过术前规划、术中个体化后髁旋转截骨,实现更优化假体对线,提高了患者术后疗效和满意度。术前规划时使用全长X线片确定机械轴和解剖轴,侧位X线片确定胫骨后倾和假体尺寸,较容易确定了PCL和STEA的旋转关系,并指导术中股骨后髁准确截骨,最终放置假体后获得良好旋转力线而不会引起屈曲间隙的不平衡,实现了较少的软组织松解及屈曲位下的矩形间隙,从而提高了全膝关节置换术旋转截骨精度。
3.2 个体化截骨与传统PCL外旋3°截骨比较 目前国内使用的多为欧美国家按西方人种解剖特点设计的人工膝关节,采用的器械多数为参考PCL外旋3°行股骨前后髁截骨。因此一种常见的做法是将股骨四合一旋转截骨导板设置为PCL外旋3°,股骨外翻截骨角度设置为相对股骨解剖轴5°~7°。由于每个膝关节的解剖结构不同,在所有情况下采用这种固定的截骨方案肯定是不合理的。当亚洲患者使用这些为西方人设计的关节置换系统时,因种族差异,通常会发生假体不匹配。已知常规器械在恢复股骨假体旋转时导致大量异常值,主要是由于相对于PCL固定角度的外旋截骨。Jones等[11]最新研究发现如果使用传统外旋3°PCL技术进行TKA,其中50%的患者出现假体外旋,26%的患者最终得到内旋的股骨假体,只有不到1/4的患者具有“正常”的PCL与STEA关系。与传统截骨技术相比,个体化股骨髁截骨操作可获得更精确的下肢力线[12]。因此本课题组更加坚定了探索出图像重叠个体化测量股骨旋转截骨角度方法的必要性,为临床骨科医生术中测量截骨角度提供参考。
由于后髁很容易识别,大多数TKA器械依靠PCL来设置股骨假体旋转和确定合适假体尺寸。STEA是股骨解剖旋转的可靠标志,STEA与PCL的交角构成PCA,即股骨后髁截骨时需要参照的外旋度数。虽然旋转对线很重要,但测定股骨假体旋转对线的方法一直很困难。目前可用于确定PCA的方法很少,本实验中通过术前确定患者特异性PCA可以减少异常值。在标本预实验中初次影像学测量联合解剖标记后测量证实,股骨远端的STEA和PCL并不平行,而是较之一定程度的外旋。为解决术中直视下确定STEA困难的问题,我们在术前规划时,将筛选出的股骨外上髁最凸点、内上髁最凹点、外后髁最低点与内后髁最低点所在的4层横断位CT图像,利用Syngo MultiModality Workplace自动图像重叠后测量PCA角度,较容易确定了PCL和STEA的旋转关系,并指导术中股骨后髁准确截骨,最终放置假体后获得良好旋转力线而不会引起屈曲间隙的不平衡。研究表明,并非所有患者PCA都是恒定的,它会随着个体和膝关节病理进展而变化[9]。因此,如果我们术前知道患者特定的PCA,那么使用与患者相同度数的后髁截骨导板可以减少异常值的数量。
3.3 CT扫描个体化测量PCA的有效性和可重复性 CT扫描被认为是确定STEA的金标准。Yoshino等[13]较早提出了一种标准化的术前CT扫描方式,根据患者股骨远端解剖结构进行TKA中股骨旋转截骨。然而,早期的术前规划是在单张CT图像上定位STEA和PCA,后来发现这种测量方法引起的股骨旋转截骨错位率普遍高于传统技术。解剖及影像学研究已证实,股骨远端的STEA是个三维结构,内侧上髁沟和外侧上髁的突起并不总是出现在同一幅CT图像中[14],本研究结果与之类似。此外,如果CT扫描方向不正确,很难在同一CT横断图像上同时显示外侧和内侧髁上标志物,就无法测量股骨上髁轴。认识到STEA是三维概念的同时,术中股骨远端旋转截骨导板所接触的内、外侧后髁最低点也是值得关注的,即术中“真性”的PCL,也是三维结构。按照传统观念在单一层面图像所测得PCL、STEA及PCA不精确,也就不具有准确参考价值,无法指导术中精准截骨。特别是当股骨髁存在畸形或者骨赘较多的时候,准确标定后髁轴线和外科上髁轴线非常困难。
为实现精准个体化截骨和假体对线的目标,本课题组使用垂直于股骨机械轴的普通二维CT以0.75 mm断层扫描,选取4张明显出现骨性标志的横断图像,而不是单一图像,来检测STEA与PCL的关系,图像重叠后自动测量出术中“真性”PCA。为探讨其临床意义,我们进行了一项包含61例患者的个体化测量组与传统3°PCL截骨组对照的临床研究,除股骨旋转截骨角度不同外,两组术前规划与手术技术均相同,胫骨旋转一律采用临床常用“ROM技术”,根据股骨假体来确定胫骨假体安放位置,使实验更加凸显股骨假体旋转位置的重要性。根据研究结果,两组患者术后复查X线片显示机械胫股角均控制在(0±3)°,表明轴向力线控制良好。在术后6个月KSS临床评分、膝前疼痛VAS、关节屈伸活动度、患者满意度评估方面,个体化测量组明显优于传统3°PCL截骨组。本实验证示了个体化测量PCA的截骨技术能够使患者明显受益,改善膝关节功能、减轻疼痛,图像重叠个体化测量PCA技术值得推广。
随着数字医学的发展,外科医生对计算机辅助导航(computer-assisted navigation,CAN)和个性化截骨器械(patient-specificinstructions,PSI) 在TKA中的应用表现出了极大的兴趣,认为它们具有提高假体植入精度的潜力。大量临床研究表明,无图像CAN技术明显改善了下肢轴向力线和假体定位,但没有改善旋转力线的准确度[15],股骨旋转对齐的优点仍有争议[16]。PSI依靠个体化截骨模块,不需要导航繁琐的数据输入,比CAN更准确、更经济、适用范围更广泛,但关于旋转对线的有效性尚未形成共识[17]。
3.4 本研究的局限性 本研究在病例选择方面存在一定的局限性,选取初次非复杂膝骨关节炎人群进行临床研究,对严重骨缺损、关节外畸形、发育不良患者排除在外,作者认为后者并非TKA主流人群,因此对初次普通TKA人群研究更具有重要临床应用价值。其次,本研究中纳入的患者数量少以及随访的时间较短可能会影响结果分析的准确性,但两组间多项评分统计学差异显著,充分证明了图像重叠个体化测量技术是改善股骨假体旋转对线的有效方法。此外,TKA术后仅进行下肢全长X线片力线评估,没有进行术后CT扫描PCA准确性测量,这与我们在预实验中初次影像学测量后又再次解剖标记测量的课题设计有关,后者已经验证了图像重叠技术应用于PCA测量的准确性、可靠性,因此也就没有必要术后CT扫描检测,不仅增加患者费用,同时金属伪影的干扰也影响测量的准确度。同时,常规CT不能在负重姿势下进行,为了评价整个下肢在负重条件下的旋转对线情况,需要设计专门的匹配装置和程序。
综上所述,依据术前CT扫描图像重叠技术行个体化测量PCA,是一种经济、实用、简单、可重复的测量方法,可达到更优化的股骨外旋截骨、较少软组织松解及屈曲位下的矩形间隙,可提高全膝关节置换术旋转截骨精度。为深入评估图像重叠技术测量PCA的优越性,需要进一步多中心临床试验和长期随访,以确定个体化测量旋转截骨和传统技术进行TKA的临床和功能结果差异。

