肾脏原发性非霍奇金淋巴瘤病例报道
温林 袁丹雄 胡兆宇 朱颖 周家杰
患者,男,42岁,因“右侧腰背部持续性胀痛7 d”入院,无恶心、呕吐、畏寒、发热,无尿频、尿急、尿痛,无肉眼血尿,既往无相关特异病史。门诊彩超:轻度脂肪肝,胆囊息肉,右肾混合型包块6.2 cm×4.2 cm。入院查体:浅表淋巴结无肿大,胸骨无压痛,右肾区叩击痛阳性。实验室检查示血常规:白细胞计数9.28×109/L,淋巴细胞数1.51×109/L,单核细胞计数1.45×109/L,淋巴细胞百分比16.3%,单核细胞百分比15.6%,血红蛋白128 g/L,血小板计数245×109/L;血生化:白蛋白37.5 g/L。影像学检查:上腹部CT平扫提示右肾上极内侧团块影6.5 cm×5.2 cm×5.5 cm,多考虑肿瘤性病变并累及右侧腰大肌、腰方肌。肾脏CT增强(图1):右肾上极团块影,多考虑为肿瘤性病变、肾Ca可能性大并累及右肾动、静脉、右侧腰大肌及腰方肌,暂不排除其他病变,腹膜后多发肿大淋巴结,右侧胸腔积液。
临床诊断:右肾占位,于2018年10月7日在全麻下行右肾根治性切除术。术中见肿瘤位于右肾上极靠近腰大肌,切面呈灰白色,似鱼肉状,约6.5 cm ×5.5 cm大小,侵犯腰大肌及腰方肌。病理结果:(右肾及周围组织)非霍奇金氏淋巴瘤(弥漫性大B细胞淋巴瘤,非特殊型)。免疫组化:BCL-6(+),CD3(-),CD10(-),CD20(+),CD79α(+),CyclinD1(-),Ki-67(Li90%),Mum-1(+),Pax-5(+),PCK(-),S-100(-),Vimentin(+) (图2)。
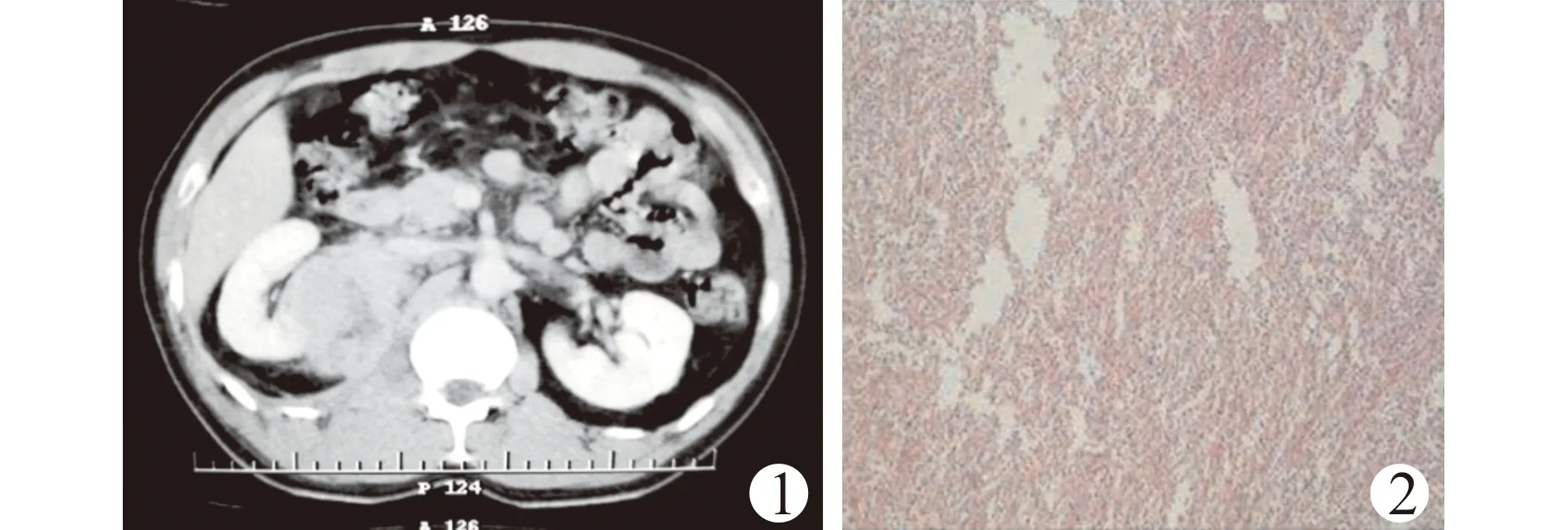
图1 CT增强图 图2 光镜所见(×200)
讨论非霍奇金淋巴瘤(non-Hodgkin’s lymphoma, NHL)是主要发生在淋巴结、脾脏、胸腺等淋巴器官的恶性肿瘤,也可发生在淋巴结外的淋巴组织和器官的淋巴造血系统上。依据细胞来源将其分为三种基本类型:B细胞、T细胞和NK/T细胞NHL。临床大多数NHL为B细胞型,占总数的90%[1]。
肾脏本身不含淋巴组织,原发性肾淋巴瘤的发病机制尚不明,可能起源于肾包膜的淋巴组织,随即侵犯肾实质,也可能是由于肾脏的炎症反应使淋巴组织进入到肾实质中,发生基因突变肿瘤所致[2]。本病例局限在肾而无其他部位的淋巴瘤,并且未发现外周血有异常细胞,因此符合原发性肾NHL的诊断。
原发性肾NHL位于肾脏内部,当肿瘤生长巨大压迫局部的组织器官时才会表现出相应症状,腰部疼痛是原发性肾NHL患者最常见的症状。目前患者血生化检查尚未出现肾功能改变,有文献报道双侧肾NHL可对肾脏造成破坏。部分患者因肾功能低下就诊,肾脏损害轻重不一,但就诊时多数患者发生大量蛋白尿和急性肾损伤[3]。本例患者因腰部胀痛不适就诊,无肾脏功能改变,无其他特异淋巴组织改变。由于原发性肾NHL罕见,单发病灶的影像学征象与肾癌极为相似,因此临床上常误诊为肾癌[4]。通过B超、CT或 MRI可较容易获得原发性肾NHL的定位诊断,但是无论是影像学诊断或是放射性检查都无法做出定性诊断。NHL肾脏受累的超声表现具有一定的特征性:肾实质内可见多发极低回声灶,边界尚清,形态欠规则,回声均匀,部分病灶沿肾包膜分布,病灶内可见血流信号,对临床诊断具有重要价值[5]。
原发性肾NHL是一种高度恶性肿瘤,预后较差。据文献报道最早死于术后3周,平均生存期为15个月,其预后与年龄及治疗方案有关,年龄越大,预后越差[6]。在本病例中,患者术前影像学检查提示右肾占位性病变,由于对原发性肾NHL的认知不足,从未提出过原发性NHL的拟诊。术前诊断考虑肾癌可能,按肾癌根治性切除处理,未做进一步的穿刺活检,术后病理明确诊断。因患者及家属拒绝放化疗,术后恢复好转出院,随访6个月,患者尚健在,近期联系患者家属,患者于2019年12月病故。
综上,在一些诊断不清或难以排除原发性肾NHL时,通过超声和CT引导下的细针穿刺活检对明确诊断具有非常重要的意义[4]。

