急性脑梗死单纯阿替普酶静脉溶栓后早期神经功能恶化的相关性因素分析
李 玲,阮 芳,刘 欣,白向东,王 静,王利民,程继明
脑卒中是全球面临的一个严峻挑战,及时静脉使用阿替普酶(rt-PA)溶栓治疗是急性缺血性脑卒中主要的超急性期恢复再灌注治疗方式,被国内外脑血管病指南一致推荐。这种方法可以改善急性缺血性卒中患者的整体预后,但也有一部分患者在静脉溶静脉rt-PA溶栓栓后出现早期神经功能恶化(END)[1]。END导致患者致残率、致死率增加,是静脉溶栓后的严重不良事件[2-3]。END的发病机制较为复杂,故早期识别END的相关危险因素并积极进行干预对患者的预后至关重要。因此,本研究拟通过对rt-PA静脉溶栓治疗后的急性脑梗死发生END的患者进行相关危险因素分析,以期能够早期识别END,为临床医生科学制订个体化治疗方案提供参考指标。
1 资料与方法
1.1 一般资料:选取2017年1月-20l9年12月在银川市第一人民医院神经内科住院进行单纯rt-PA静脉溶栓治疗的急性脑梗死患者78例,均符合入选标准及排除标准,rt-PA应用标准剂量(0.9 mg/kg),严格按照说明书静脉滴注。依据是否发生END恶化分为恶化组13例和非恶化组65例。END定义为:使用rt-PA静脉溶栓后24 h 内用美国国立卫生研究院卒中量表(NIHSS)评分较入院时基线升高≥4分[4]。入选标准:①符合《中国急性缺血性脑卒中诊治指南(2014)》和《中国急性缺血性脑卒中诊治指南(2018)》诊断标准[5-6];②症状出现<4.5 h;③年龄≥18岁;④患者或家属签署知情同意书。排除标准:①符合《中国急性缺血性脑卒中诊治指南(2014)》和《中国急性缺血性脑卒中诊治指南(2018)》中禁忌证[5-6];②动脉溶栓;③机械取栓;④头颅核磁DWI阴性;⑤临床资料不全者。
1.2 研究方法:①临床资料,包括患者年龄、性别、既往病史(高血压、糖尿病、冠心病、脑卒中病史)、入院时血压(收缩压、舒张压)、入院时NIHSS评分。②实验室指标,即入院时随机血糖及次日清晨血脂、糖化血红蛋白、空腹血糖、同型半胱氨酸。③影像学资料,所有患者均在48~72 h 内完成颈部血管超声、头颅CT或头颅核磁检查,部分患者可有头颈部CTA或DSA检查,了解近端大血管狭窄程度 、颈动脉斑块、梗死部位和面积情况。大面积脑梗死定义为:大脑中动脉供血区域≥2/3的梗死,伴或不伴大脑前动脉/大脑后动脉供血区域梗死;足够大的小脑梗死,至少导致CT扫描中四脑室的部分闭塞。
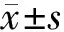
2 结果
2.1 恶化组与非恶化组基线临床资料比较:2组患者年龄、性别、高血压病史、冠心病史、缺血性脑卒中病史、房颤史、入院时收缩压及舒张压相比,差异均无统计学意义(P>0.05)。恶化组患者有糖尿病病史率为61.54%、入院时NHISS评分为(14.62±4.01);非恶化组患者糖尿病病史率为27.69%、入院时NHISS评分(11.49±4.19)分,2组相比差异具有统计学意义(P<0.05),见表1。
2.2 恶化组与非恶化组实验室指标比较:2组患者甘油三酯、总胆固醇、糖化血红蛋白、同型半胱氨酸相比,差异均无统计学意义(P>0.05)。恶化组患者入院时随机血糖、空腹血糖分别为(11.82±3.98) mmol /L、(7.13±1.47) mmol /L;非恶化组患者入院时随机血糖、空腹血糖分别为(9.43±3.22) mmol/L、(6.20±1.52) mmol /L,2组相比差异有统计学意义(P<0.05),见表2。
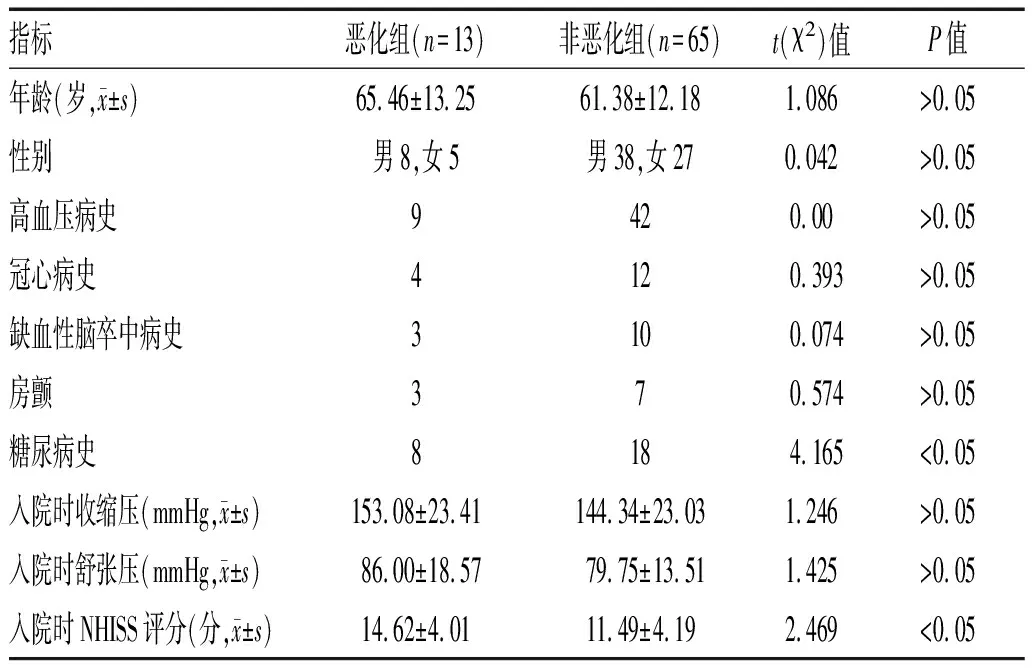
表1 2组患者基线临床资料比较
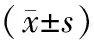
表2 2组患者实验室指标比较
2.3 恶化组与非恶化组影像学资料比较:2组患者近端大血管狭窄(≥50%)、大面积脑梗死差异有统计学意义(P<0.05),而颈动脉不稳定斑块、梗死部位相比差异无统计学意义(P>0.05),见表3。
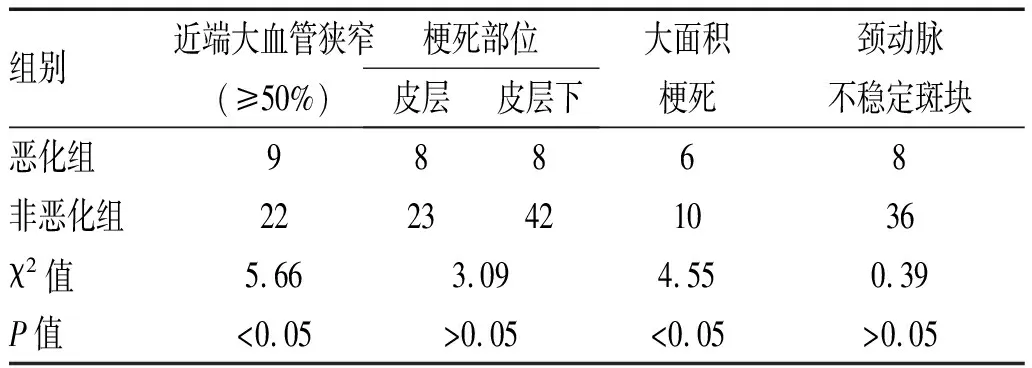
表3 2组患者影像学资料比较
2.4 END相关危险因素的Logistic回归分析:以是否发生 END 作为因变量,以基线临床资料、实验室指标、影像学资料作为自变量,结果表明入院时随机血糖、大面积脑梗死是END的独立危险因素,见表4。
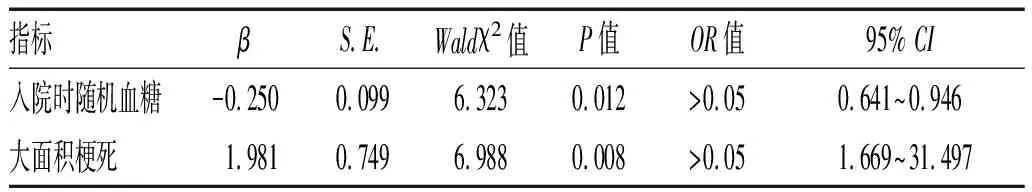
表4 END相关危险因素的 Logistic 回归分析
3 讨论
大多数急性缺血性卒中在静脉注射rt-PA后得到显著改善,但仍有一部分患者出现早期神经功能恶化(END),导致较差的功能结局。本研究显示急性脑梗死静脉注射rt-PA溶栓后约16.7%的患者发生END,与Seners等[2]的报道相一致。同时这篇报道也指出,急性缺血性卒中患者静脉溶栓后发生END的大多数原因不明确。因此,为了积极应对神经系统恶化的高风险患者,早期识别相关危险因素具有非常重要的意义。
NIHSS评分是衡量卒中患者神经功能缺损的客观指标,本研究显示恶化组入院时NHISS评分明显高于非恶化组,2组相比差异有统计学意义;进一步Logistic回归分析却显示,基线NIHSS 评分与END之间无独立相关性,这表明基线NHISS评分高的患者静脉溶栓后可能更容易发生END。较高的NHISS评分可能提示缺血深度更大,存在不可逆组织损失。另外,本研究亦显示,恶化组糖尿病史比例、入院时随机血糖水平和空腹血糖水平均高于非恶化组,并且入院时随机血糖水平与END独立相关,与既往研究报道相似[2]。原因可能为[7]:急性高血糖使大脑乳酸生成增加、血脑屏障破坏,从而引起脑水肿发生、出血转化风险增加和梗死面积的扩大。
本研究亦对影像学资料进行了分析,发现恶化组近端大血管狭窄和大面积脑梗死发生率均明显高于非恶化组,2组相比差异有统计学意义。Tisserand等[8]报道静脉溶栓后END的独立危险因素是近端大血管闭塞,END与溶栓后24 h 内血管未再通有关。Kim等[9]的研究也发现四分之一的静脉溶栓患者神经功能恶化的主要原因是缺血进展,而缺血进展卒中常发生在大动脉粥样硬化患者溶栓治疗后24 h 之内,可能的机制为大血管狭窄或闭塞导致远端低灌注和潜在的再灌注损伤。最近我国长海医院刘建民教授团队发表中国多中心临床试验DIRECT-MT,表明对于发生4.5 h 以内的急性前循环大血管闭塞性缺血性卒中患者,单独采用血管内取栓术的功能性结局不劣于阿替普酶静脉溶栓联合血管内取栓术[10]。Logistic回归分析表明,大面积脑梗死与END独立相关,提示对于大面积脑梗死的患者应该谨慎进行静脉溶栓。大面积脑梗死往往预示着病情重、预后不佳,目前针对大面积脑梗死还没有有效的治疗方法。2018年Román等[11]的报道认为,急性缺血性卒中梗死范围超过33%大脑中动脉分布区或ASPECTS评分<6分的患者,血管内治疗(EVT)90 d 预后比标准内科治疗效果更好,这一分析结果为EVT治疗大面积梗死提供了初步的证据。由此可见,早期的血管内治疗,可以有更高的再通率,可能是一个更有吸引力的选择。
综上所述,急性缺血性脑卒中静脉rt-PA溶栓后发生END与多个危险因素具有明显的相关性,患者入院时对高NIHSS评分、高血糖大血管病变应密切关注,预判发生大面积脑梗死的患者应谨慎进行静脉溶栓。这类患者应尽早收住神经内科重症监护病房,严密观察病情,制订个体化的治疗措施,采取相应的预防措施来降低END的发生和发展。

