MRI诊断心脏破裂自愈1例
李英凯,戴士鹏,马增才,高慧,徐泽升
河北医科大学附属沧州市中心医院,河北沧州 061000;
1 病例简介
女,74 岁,主诉:胸痛2 h。Ⅱ、Ⅲ、aVF 导联ST 段抬高约0.2 mV,超敏肌钙蛋白I 4.08 ng/ml,明确诊断为急性下壁ST 段抬高型心肌梗死。急诊冠状动脉造影(图1A)示左回旋支(left circumflex artery,LCX)远端闭塞。
患者入院第6 天排便后突发意识丧失,心电图示窦性心律。心脏彩色多普勒超声示:左心室下壁、后壁、侧壁室壁运动明显减低,心包腔内可见液性暗区,呈细密点状回声。给予多巴胺维持静脉泵入,血压维持在80/40 mmHg 左右。患者逐渐出现意识差,四肢厥冷,考虑心脏破裂。家属要求出院,后未给予任何治疗,患者症状逐渐好转。出院后第37 天复查示心音低。心脏彩色多普勒超声(图1B)示:左心室后壁及侧壁中下段、左心室心尖部心肌变薄,运动幅度减低;左心室心尖部血栓,少量心包积液。心血管磁共振(cardiovascular MR,CMR)示:左心室增大,左心房前后径40 mm,右心房前后径43 mm,左心室舒张末期横径56 mm,右心室舒张末期横径30 mm。左心室心尖部及近心尖区侧下壁室壁运动减低。延时增强及首过灌注见图1C、D。CMR 电影(图1E)诊断:左心室心尖部及近心尖区下壁、侧下壁心肌梗死,侧下壁局部透壁梗死;心尖部心内膜面血栓形成;左心功能轻度减低(左心室射血分数45%),中等量心包积液(血)。调整口服药物后,患者出院继续口服药物治疗,定期门诊随访。
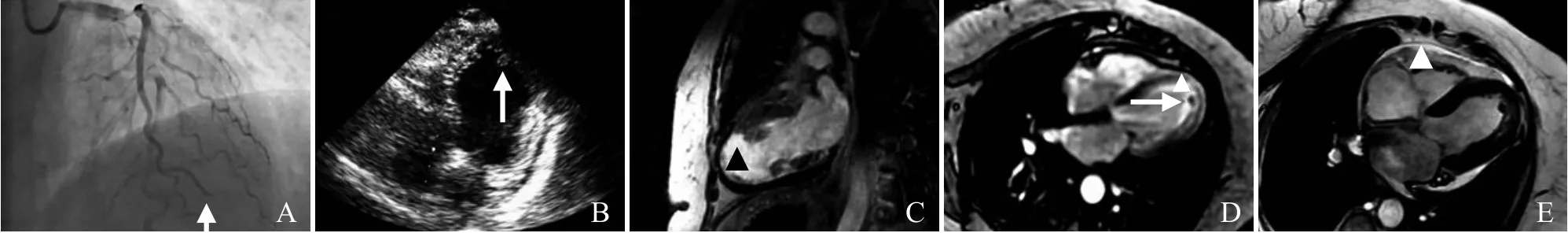
图1 女,74 岁,急性下壁ST 段抬高型心肌梗死。冠状动脉造影示LCX 远端闭塞(箭,A);复诊时心脏彩色多普勒超声示左心室心尖部血栓(箭,B);CMR 延迟增强成像示左心室心尖部及近心尖区下壁、侧下壁节段性透壁强化(箭头,C);CMR首过灌注示心尖部节段性灌注减低(箭头),心内膜面见约1.0 cm×0.5 cm 无强化结节(箭,D);CMR 电影示心包腔内见积液并可见分层(箭头,E)
2 讨论
心脏破裂是急性心肌梗死严重的机械并发症,生存患者极少。本例患者冠状动脉造影提示细小的LCX 远端闭塞,CMR 提示侧下壁局部透壁心肌梗死,造成心脏不规则破裂。破口的入口和出口在心肌中形成一个曲折的裂隙。血液无法顺畅通过破口进入心包腔,而随心肌的收缩呈“匍匐样”流入心包腔,造成心包压塞。心包腔内压力逐渐增高,并造成急性心包填塞,外周血流动力学改变,左心室腔内压力降低,与心包腔内压力差逐渐减小,使原本较小的破口血流速度逐渐减慢并停止。破口闭合并逐渐机化形成瘢痕组织,心包内液体不再进一步增加,血压逐渐恢复。
本例患者CMR 提示梗死部位位于左心室心尖部及近心尖区下壁、侧下壁,心尖部心内膜面可见无强化结节,考虑血栓形成。左心室心尖部为心肌梗死后血栓好发部位。发生心脏破裂后,心室内血栓随破裂处的血流移动到破口处,将破口封闭,并逐渐机化,使破裂的心肌形成瘢痕组织。另外,在CMR 中可见心包积液并分层,为破入心包的血液凝固形成血栓,这也是促进破裂部位封闭的原因。
心脏游离壁破裂患者大多无手术机会,或在等待手术过程中死亡,本例幸存者非常罕见。Hao 等[1]报道前壁心肌梗死导致心脏破裂占比较高。然而,我院2003—2019年收治的135 例心脏破裂患者中,46 例(34.7%)为急性心肌梗死所致。33 例行造影检查,7 例(21.2%)罪犯血管为LCX。因此,对于LCX 闭塞所致急性心肌梗死或下壁心肌梗死应引起重视,防止发生心脏破裂。梗死相关血管及梗死面积无法完全提示心脏破裂的发生。对于小血管闭塞、远端血管闭塞也应尽可能使心肌得到再灌注。CMR 较超声心动图重复性更高、信息量更大,为本例患者心脏破裂的诊断及自愈原因分析提供了重要依据。磁共振心肌延迟增强技术成熟稳定,能够直观呈现心肌梗死部位及范围,改变了以往对坏死心肌形态及结构的认识[2]。

