甲状腺髓样癌临床病理学分析及复习
时庆伟,王正
1.扬州东方医院病理科,江苏扬州 225012;2.扬州大学附属医院病理科,江苏扬州 225000
甲状腺髓样癌是由具有甲状腺C 细胞分化证据的肿瘤细胞构成的恶性肿瘤,发病率较低,占所有甲状腺恶性肿瘤的比例小于2%~3%[1]。C 细胞为神经内分泌细胞,能合成分泌降钙素及降钙素基因相关肽等激素,其属于摄取胺前体和脱羧反应细胞, 因此该病为神经内分泌系统肿瘤之一。 甲状腺髓样癌分为散发性和遗传性[2]。 约70%的患者为散发性,女性占优势,发病的高峰年龄在50~60 岁。 约30%的患者为遗传性,发病年龄较小。 甲状腺髓样癌由于发病率较低,且形态学具有多样性,易与其他肿瘤混淆,该文研究2017 年1 月—2018年12 月间4 例甲状腺髓样癌,并复习相关文献,对其临床组织学特点、免疫组化特征、鉴别诊断和生物学行为进行探讨, 以期能够提高临床病理医师对该疾病的认识。
1 资料与方法
1.1 一般资料
收集甲状腺髓样癌4 例, 其中2 例为甲状腺微小髓样癌。 所有患者均经高级职称医师确诊。 4 例患者均为女性,年龄48~61 岁。 所有患者均无明显临床症状,因体检发现甲状腺占位而入院治疗, 其中3 例临床考虑为甲状腺癌。
1.2 方法
手术切除标本经10%中性福尔马林固定, 石蜡包埋,常规切片,分别做HE 染色、免疫组织化学标记。所选一 抗TTF-1、TG、Calcitonin、Syn、CgA、CD56、CK19、Ki-67 均购自北京中杉金桥生物技术有限公司, 采用Ventana 全自动免疫组织化学染色仪进行染色。
2 结果
2.1 巨检
所有肿块均为灰白色,质地均匀偏硬,未见包膜,肿瘤境界较清。 例1 见2 枚肿块,分别位于甲状腺左叶及右叶,最大径分别为3、1.5 cm。 例2 见3 枚肿块,分别位于甲状腺左叶、右叶及峡部,最大径分别为1、2、0.4 cm。例3 见1 枚肿块,最大径为0.7 cm。例4 见1 枚肿块,最大径为0.4 cm。
2.2 镜检
镜下肿瘤境界不清, 至少部分区域浸润周围甲状腺组织。 肿瘤细胞呈圆形、卵圆形、多角形,胞浆较为丰富(图1),嗜酸性或略呈透明样,细胞核圆形或卵圆形,核仁不明显,核分裂象少见,肿瘤细胞排列呈巢状、片状或梁索状,其中1 例见假乳头状结构。 间质内可见胶原及纤维血管分割,4 例均见淀粉样物质沉积, 未见出血坏死。
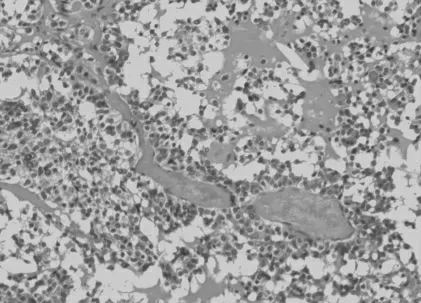
图1 细胞呈圆形、卵圆形、多角形,胞浆较为丰富,间质见淀粉样物质
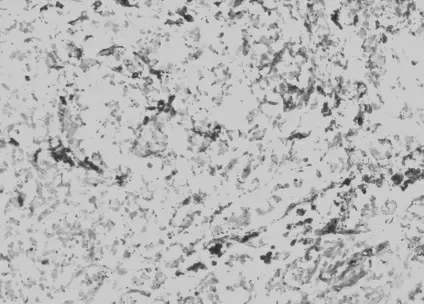
图2 肿瘤细胞Calcitonin 呈胞浆阳性表达
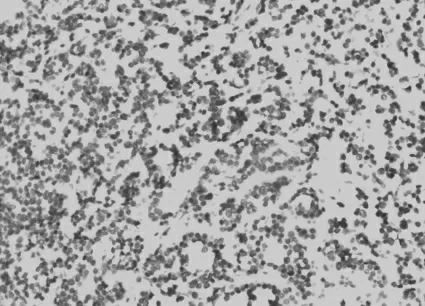
图3 肿瘤细胞TTF-1 呈核阳性表达
2.3 免疫表型
肿瘤细胞Calcitonin (图2)、TTF-1 (图3)、Syn、CgA、CD56 均 为 阳 性, TG、CK19 阴 性,Ki67 指 数 约1%~3%。
3 讨论
3.1 临床特征
1959 年Hazard JB 等[3]首次描述了甲状腺髓样癌的组织学特点。 随后的研究证实其来源于甲状腺滤泡旁细胞(C 细胞)的神经内分泌肿瘤。临床上大多数肿瘤发生于甲状腺上部与中部的交界处, 因为该处甲状腺C细胞密集。 大多数散发性患者表现为无痛性结节,部分患者由于局部肿瘤的广泛生长可引起上呼吸道阻塞和吞咽困难。 几乎所有的甲状腺髓样癌患者血清中降钙素(CT)水平升高,部分伴有CEA 水平升高,特别当血清CT>100 pg/mL 时, 要高度警惕髓样癌存在的可能性,少数甲状腺髓样癌患者血清CT 值可以正常,其诊断需要综合判断[4]。 甲状腺髓样癌超声影像学有其自身特点,超声医师熟练掌握甲状腺髓样癌的声像图特征,有助于提高其诊断准确率。Wang L 等[5]研究发现肿块境界不清、显著的低回声、微钙化、纵横比小于1 等更具有诊断特征性,且与增强CT 相比更方便快捷,准确性更高。
3.2 临床病理学特点
甲状腺髓样癌大小变化较大, 可以从数毫米至占据整个甲状腺, 当最大径<1 cm 时称为微小髓样癌,其大体形态及组织学形态并无差别。 大体形态上,肿瘤通常为灰白至灰褐色,质地较硬,无包膜,境界相对清晰,散发性常为单侧单发,遗传性常为双侧或多发。 显微镜下,肿瘤并不是大体上所见的境界清晰,经常浸润周围甲状腺组织。 肿瘤细胞大多呈圆形、卵圆形、多角形,多数胞浆较为丰富,嗜酸性或嗜双色性,细胞核圆形或卵圆形,一般核仁不明显,排列呈巢状、片状或梁索状。 间质成分不一,可以间质较少,也可以有胶原、纤维血管分割,间质内可见钙化,见到淀粉样物质具有很好的提示作用,当不能确认是淀粉样物质还是胶原组织时,可以用刚果红染色进行判断。 部分肿瘤还具有少见形态学特点[6-7],包括肿瘤细胞呈嗜酸细胞样,浆细胞样,梭形细胞样、巨细胞样、小细胞样等细胞学形态。 肿瘤细胞还可形成假乳头结构、滤泡样结构。 由于甲状腺髓样癌的多形性的特点,组织学上有时难以辨认,常需要免疫组化检查辅助诊断,Calcitonin 染色具有诊断价值,几乎均为阳性,神经内分泌标记物Syn、CgA、CD56 一般阳性,TTF-1、CEA 可以阳性, TG、CK19 一般阴性。RET 基因突变是甲状腺髓样癌发生过程中的重要分子事件[8],几乎所有的遗传性和约50%散发性甲状腺髓样癌患者都有RET 基因突变, 其中最常见的是M918T 突变。RET 基因突变不仅可以对甲状腺髓样癌的确诊进行辅助诊断,同时对预后具有一定的提示意义,有学者[9]指出RET 基因突变与颈部淋巴结转移密切相关, 即使没有明确的颈侧淋巴结转移的证据,外显子11 和13 突变也可以作为预防性同侧全颈淋巴结切除的预测因子。
3.3 鉴别诊断
甲状腺髓样癌还需要与以下疾病进行鉴别诊断:①甲状腺低分化癌: 形态学上介于分化癌和未分化癌之间,形态多样,呈岛状、梁状、实性排列,浸润性生长。与髓样癌相比,可见坏死,核分裂象多见,间质无淀粉样物质。 免疫组化标记瘤细胞TTF-1、TG 均阳性,Calcitonin 阴性。②实体亚型甲状腺乳头状癌:虽然该肿瘤细胞呈实体片状,几乎不见乳头状结构,极易与髓样癌混淆,但该肿瘤细胞核仍具乳头状癌细胞核特点。 免疫组化标记瘤细胞TTF-1、TG、CK19 均阳性, Calcitonin 阴性。 ③透明变梁状细胞肿瘤:肿瘤呈梁状生长,间质内有透明变性物质,HE 形态上需与髓样癌相鉴别。 此肿瘤间质内为透明变性物质,而非淀粉样变性,刚果红染色可鉴别。此外免疫组化TTF-1、TG 均阳性,Calcitonin 阴性。
3.4 临床治疗
甲状腺髓样癌目前最主要的治疗方式是手术治疗, 早期髓样癌主要首选甲状腺全切及不同范围颈淋巴清扫术[10],局部晚期或转移性者进行手术的方式是姑息性治疗,要注意尽量减少并发症发生。 凡得他尼和卡博替、阿帕替、索拉菲尼、达卡巴嗪+5-Fu、安罗替尼等药物治疗有可能作为晚期患者治疗的新选择[11]。患者血清CT 和CEA 的水平与疾病密切相关, 可用于术后动态监测手术治疗的彻底性及肿瘤是否复发[12]。

