探讨普通型新型冠状病毒肺炎胸部CT动态影像学应用价值
梁仁涛 王传彬 杜宇明 陈宏山 朱君孺 第加美


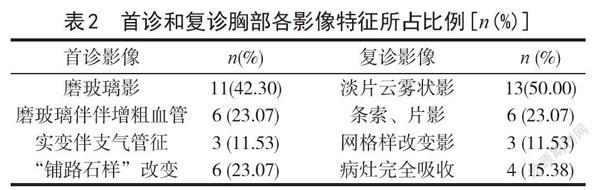
【摘要】目的:总结普通型新型冠状病毒肺炎(COVID-19)患者胸部CT动态表现探讨其对COVID-19的临床诊疗价值。方法:回顾性分析本院收治已确诊26例普通型COVID-19患者完整影像学资料重点观察胸部CT改变并对其动态变化特点进行分析。结果:胸部CT扫描发现26例患者均有早期、进展期及消散期改变;吸收期成淡片状13例(50.00%),条索、片状6例(23.07%),网格样改变3例门1.53%),两份病灶完全吸收4例(15.38%)。26例患者均未出现胸腔积液及纵隔淋巴结肿大。结论:通过对普通型COVID-19患者胸部CT动态影像表现,分析其早期、进展期和消散期CT特点,发现动态影像变化有助于临床医生对普通型COVID-19的临床病情动态变化和预后评估提供重要诊治依据。
【关键词】普通型;COVID-19;体层摄影术;X线计算机;胸部CT
[中图分类号]R563.1;R816.4 [文献标识码]A [文章编号]2096-5249(2021)09-0179-02
我院传染病区COVID-19疫情期间共收治27例确诊患者,1例重症患者转至上级医院治疗,其余26例均为普通型。疫情结束后,本文回顾性分析26例普通型患者入院前,住院期间及出院后完整影像资料,观察COVID-19胸部CT动态变化,并结合文献分析COVID-19的影像学特征,为病毒性肺炎鉴别诊断增加经验。
1 资料与方法
1.1 一般资料 收集2020年1月25日至2020年3月6日我市定点收治的COVID-19确诊患者,本组26例患者均符合《新型冠状病毒肺炎诊疗方案(试行第七版)》中的诊断标准[1],都具有武汉市居住史、旅游史或与武汉人员接触史。本组患者发热21例,发热伴咳嗽5例,乏力10例。其中高血压3例,乳腺癌术后化疗1例。
1.2 检查设备 所有患者均行CT胸部影像学检查,采用国产万东TURBOTM 1600 CT扫描机,扫面范围是全肺螺旋CT扫描,管电压为120kV、管电流为300mA、DFOV为380mm、层厚为4.00mm。采用标准肺窗WL-600WW1600,纵隔窗WL50 WW350,螺距0.869,矩阵512×512,后处理肺窗重建层厚为1mm,经后处理工作站进行多方位重建后处理进行冠状位、失状位分析。
1.3 治疗复查及随访过程 本院26例普通型COVID-19患者经我院总院及市其他医院发热门诊确诊后送至我定点医院隔离治疗,观察及随访。(1)住院期间根据病人临床表现,病程情况,由临床指导性的进行CT复查,约3~5天复查,后期复查根据病情,行再次复查,出院前再次复查,出院后,完全按照第七版出院标准[1],第2周,第4周按照要求由隔离点回本院行胸部CT、血液生化及核算检查。(2)影像分析所有胸部CT均有一名主治医师和一名高级职称医生共同阅片,对首诊片住院期间多次复查和出院后影像资料对比评估,分析病变的转归特点,具体分析病灶数目、范围、密度等情况,动态观察病变吸收、增大、变小等,同时观察胸部淋巴结及胸腔积液情况。
2 结果
2.1 临床表现 26例患者临床表现主要包括发热、不同程度咳嗽、乏力,在治疗过程中11例出现腹泻(42.3%);肝功能异常16例(61.53%),其中谷丙转氨(ALT),谷草转氨酶升高(AST)都2例、ALT、总胆红素(TBIL)都增高2例,仅ALT升高9例,TBIL升高3例:白细胞低于4.0×109/L为14例(53.84%),淋巴细胞百分比低于20%3例(11.53%)。
2.2 胸部CT影像的病变分布情况 26例确诊患者初诊的胸部CT影像学表现均有异常,所有病变均以胸膜下分布为主(表1)。
2.3 胸部CT影像首诊及复诊动态影像学特点(图1-4)26例确诊患者中,首诊的胸部CT表现为:胸膜下磨玻璃影,磨玻璃基礎上合并增粗血管;实变伴支气管征及“铺路石征”。复诊胸部CT表现为:进展期病变密度有所增高,范围增大,周围渗出均较前增多。吸收期病灶较前范围缩小,密度变淡,病灶呈条索状、淡片状、网格样间质性改变及完全吸收,所有患者均未出现胸腔积液及纵隔淋巴结肿大(表2)。
a.首诊双下肺磨玻璃影。b.进展期复查显示两肺下叶病灶增多、范围增大、密度增高。C.出院后复查病灶吸收呈条索状。
a.首诊左肺下叶实性结节。b.进展期复查病灶增多,范围增大。c.核酸检测转阴后病灶明显缩小,呈淡片、条片条索影。
a.首诊示左肺下叶片状实变。b.进展期复查左肺下叶病灶范围增大、增多c.出院前病灶明显吸收。d.复诊时病灶进一步吸收。
a.首诊两肺下叶呈“铺路石样”改变。b.进展期复查两肺下叶病灶范围增大、增多。c.治疗期复查两肺下叶病灶范围缩小。d.出院时再次复查两肺下叶病变进一步缩小。
3 讨论
3.1 COVID-19的胸部CT表现及分期 胸部CT检查可快速、准确评估COVID-19的肺部病变类型、程度、范围以及变化情况[2],通过对本市26例普通型COVID-19影像分期:(1)早期:COVID-19分布有单侧单叶、双侧多病灶,两肺下叶发病多见,这可能由于右肺下叶支气管比较平直致使右肺下叶容易受累,胸膜下分布为主,密度特点有,磨玻璃,混合磨玻璃,实性结节影,斑片状密度影,典型征象有“铺路石样”改变和病灶内增粗血管影,病变以渗出性病变为主,多数早期患者胸部影像主要还是以单侧单叶、肺部磨玻璃样病变居多。病变分布上以双肺外带为主,这可能与病毒性肺炎早期易累及终末细支气管炎,随后才进一步累及整个肺小叶造成全肺弥漫性肺泡损伤的病理机制有关[3]。(2)进展期:病人一般在短时间内病灶进入进展期,肺内病灶面积快速增大,数目增多,密度增高呈混杂实变影,周围渗出增多,边缘模糊,边缘表现为“晕征”或“反晕征”,实变部分内可见充气支气管征像,形态上病灶主体长轴与胸膜基本平行,有关推测是因病毒侵犯小叶周围间质即肺泡周围间质时,这部分淋巴引流方向主要向胸膜侧及两侧小叶间隔扩散。(3)吸收期:病变要持续5~7天进入吸收期,病变数目基本保持不变,病灶形态开始萎缩,面积缩小,密度减低,边缘开始清晰,病灶开始呈条片、斑片状、条索状改变,较大面积病灶在吸收期呈网格样改变。(4)随访观察:相对年轻患者病灶吸收呈淡片状至完全吸收,但是在老年患者中,病变范围相对较多,吸收过程较慢,肺内有纤维化及网格样间质性改变的概率增多,另外所有病例均未出现胸腔积液及纵隔淋巴结肿大,这可能因为本组病人均属于普通型COVID-19,有文献报道胸腔积液可能是重症及危重症COVID-19的指征[4],但由于早期病变未侵犯胸膜,因此很少出现胸腔积液,这也可作为COVID-19特征性阴性表现。
3.2 普通型COVID-19的胸部CT分布和特點 本组病例分布单侧者占42.3%,上、下肺叶皆可出现,双侧多肺叶者占57.7%,以两肺下叶外带为主。影像表现比较典型,早期呈浅淡磨玻璃影,部分有铺路石征,病灶内血管影增粗;数日内部分病灶增多、增大伴密度增高,吸收期病灶磨玻璃影及实性成分吸收缩小,多伴有纤维索条影。
3.3 鉴别诊断在未进行核酸检测前,COVID-19需要与一些疾病鉴别:(1)其他病毒性肺炎如流感病毒,严重急性呼吸综合征冠状病毒(SARS)等,因此在报疑似COVID-19时一定要做相关病毒实验室检查等相关程序,病史及接触史很重要;(2)支原体肺炎,肺外带,具有游走性;(3)渗出期细菌性肺炎,抗炎治疗效果明显;(4)一些非感染性疾病如血管炎和机化性肺炎等。
临床治疗预后评估的手段主要凭借CT检查和核酸检测。目前对COVID-19的确诊主要依据是病毒核酸检测[1],但是核酸耗时长,且假阴性率高,结合我们对26例普通型COVID-19患者的动态影像学分析,动态影像学表现在早期诊断、进展期和恢复期动态观察肺部病灶变化,具有直观的指导性作用和价值;加之,CT检查具有快速、便捷、高效等特点,在普通型COVID-19的诊疗过程中是不可缺少的一环,为出院标准提供了一个很明确的参考,较好的协助临床医生完成快速且准确的诊疗处置。
参考文献
[1]中华人民共和国国家卫生健康委员会.新型冠状病毒感染的肺炎诊疗方案(试行第七版)[EB1.2020-02-19.
[2]伍建林,沈晶.高度重视和科学评价CT在新型冠状病毒肺炎诊治中的作用[J].大连医科大学学报,2020,42(1):1-4.
[3]陆雪芳,龚威,王莉,等.新型冠状病毒肺炎初诊临床特征及高分辨率CT影像表现14中华放射学杂志,2020,54(1):4-9.
[4]Phan LT,Nguyen TV,Luong QC,et al.Importation and human-tohuman transmission of a novel coronavirus in Vietnam[J/OL].NEngl J Med,2020.
通信作者:第加美,E-mail:256234437@qq.com

