2004年黑龙江省结核病患者就诊延迟情况及影响因素分析
孙明雷 吴群红 关黎 赵娟 王晨 邹丹丹 梁立波
结核病作为慢性传染性疾病,是我国法定报告的乙类传染病,也是全球前十位死因之一[1]。随着结核病检测技术及医疗水平的不断提高,结核病诊断治疗时间逐渐缩短,医疗机构延迟现象有所改善[2]。但对于发展中国家而言,结核病患者早期发现、及时就诊成为结核病防控的最大难题[3]。结核病就诊延迟是指结核病患者自出现结核病临床症状之日起至首次到医疗卫生机构就诊之间的时间间隔[4]。结核病就诊延迟可能导致具有传染性的结核分枝杆菌(MTB)传播,对人群健康产生极大威胁,为结核病防控工作带来挑战[5]。同时,也会导致结核病患者错过最佳诊疗时间,加大治疗成本及不良转归的风险[6]。笔者结合2004年黑龙江省结核病患者就诊延迟情况进行回顾性分析,剖析其影响因素,以期为结核病患者的发现及管理与结核病防控提供参考。
资料和方法
1.研究对象:于2004年1—12月,采用分层整群抽样方法,在黑龙江省113个结核病控制实施单位,根据初治涂阳肺结核患者和人口数确定30个抽样调查点。样本量的计算以初治涂阳患者数作为抽样样本估算,根据2002年黑龙江省新发涂阳患者总数9600例,估计初治样本量为723例,考虑到病例丢失、样本污染等问题,增加15%的估算样本量,应入选初治涂阳患者832例。因抽样方法为分层整群抽样,故样本量加倍为1664例。考虑实施因素和调查时间因素,30个调查点中,每个调查点均需完成56例初治涂阳肺结核患者的调查以及在此期间的复治涂阳肺结核患者的调查。调查对象均经痰涂片抗酸染色检查确定抗酸杆菌阳性且治疗史明确,共纳入2144例;除去污染44例,痰涂片检测阳性但痰培养阴性81例,非结核分枝杆菌或牛分枝杆菌感染24例,项目数据缺失或错误6例,最终纳入1989例。
2.调查内容:调查内容包括基本信息采集、临床信息采集与病案记录采集。由2名门诊医生根据调查对象临床信息记录表的内容,询问并记录其用药史、服药种类、服药量、服药时间及用药规律等信息。同时,按照结核病耐药监测指南[7]填写其他相关的病案信息。纳入本研究的信息包括患者的性别、年龄、职业、首发症状、首次症状出现日期、首次就诊日期、治疗单位等,就诊延迟天数则以首次症状出现日期与首次就诊日期的时间间隔进行计算。
3.统计学处理:采用Epidata 3.1软件对调查数据进行双录入,并经一致性核对。采用SPSS 22.0软件进行统计分析,采用频数和构成比(%)进行统计学描述;计量资料为偏态分布,采用“中位数(四分位数)[M(Q1,Q3)]”表示;应用χ2检验进行组间差异的比较,以P<0.05为差异有统计学意义;采用多因素logistic回归,选择进入法分析影响结核病患者就诊延迟的因素,检验水准为α=0.05。
结 果
1.基本情况:1989例调查对象中,包括男1379例(69.3%),女610例(30.7%);45岁以下者占55.1%(1095/1989),居住地为农村者占54.3%(1080/1989),非在业人员占43.6%(868/1989)。就诊延迟时间为35(15,88) d;就诊延迟≤30 d者有836例(42.0%),其中,男性占69.7%(583/836),年龄<35岁者居多(33.7%,282/836),居住地为农村者占53.3%(446/836),在业人员占52.0%(435/836)。就诊延迟>30 d者有1153例(58.0%),其中,男性占69.0%(796/1153),年龄≥55岁者占27.0%(311/1153),居住地为农村者占55.0%(634/1153),在业人员占50.2%(579/1153)。就诊延迟≤30 d者与>30 d者比较,年龄及职业分布的差异均有统计学意义,见表1。
2.首发症状与治疗情况:大部分调查对象出现咯血、胸痛、发热、乏力、食欲不振、盗汗等症状;药物敏感者最多(57.3%,1140/1989),初治患者占79.1%(1573/1989);41.2%(246/594)的调查对象首先会选择到综合医院就诊。就诊延迟≤30 d者与>30 d者相比,首发症状为咳嗽、咯血、发热、乏力、治疗情况,以及首次就诊单位的分布差异均有统计学意义,见表2。
3.结核病就诊延迟的影响因素分析:以就诊延迟为因变量,将单因素分析中差异有统计学意义的因素作为变量进行多因素logistic回归分析,具体赋值见表3。结果显示,与非在业人员相比,在业人员就诊延迟更短;首发症状为乏力者比无乏力者就诊延迟更长;与首次就诊单位为综合医院者相比,首诊单位为结核病防治所者就诊延迟更短,见表4。
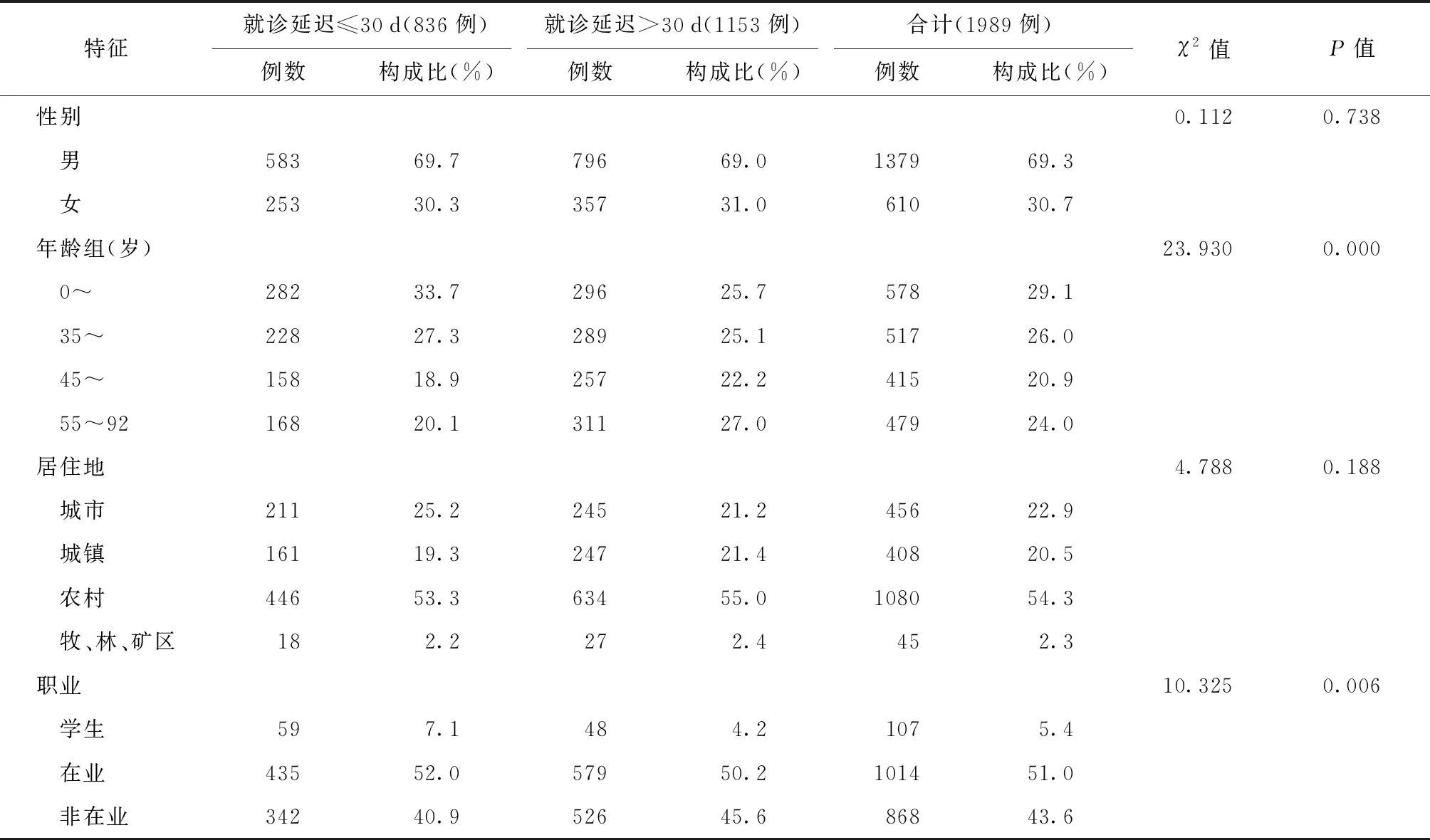
表1 不同社会人口学特征在就诊延迟结核病患者中的分布情况
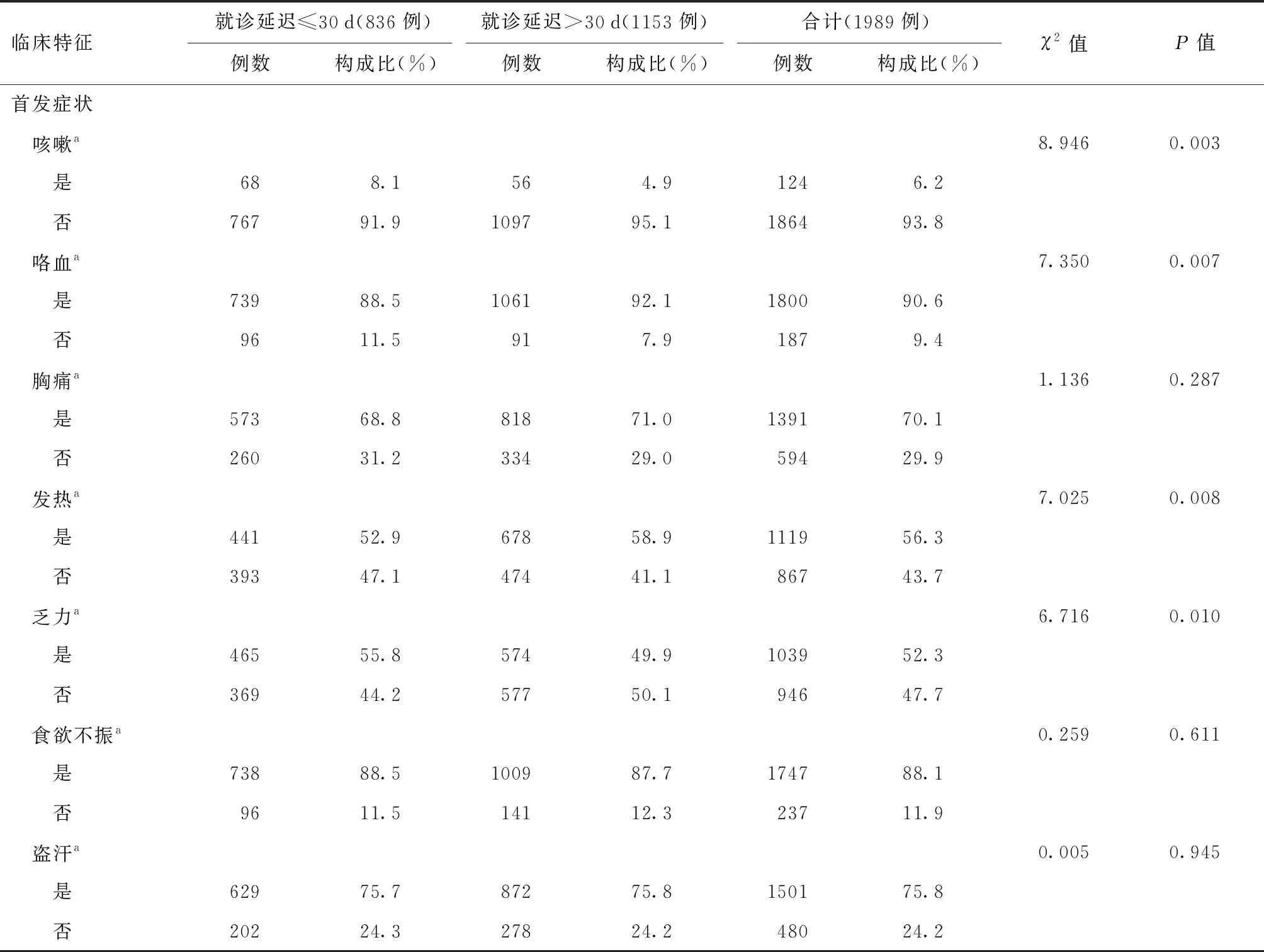
表2 首发症状及治疗情况在就诊延迟结核病患者中的分布情况
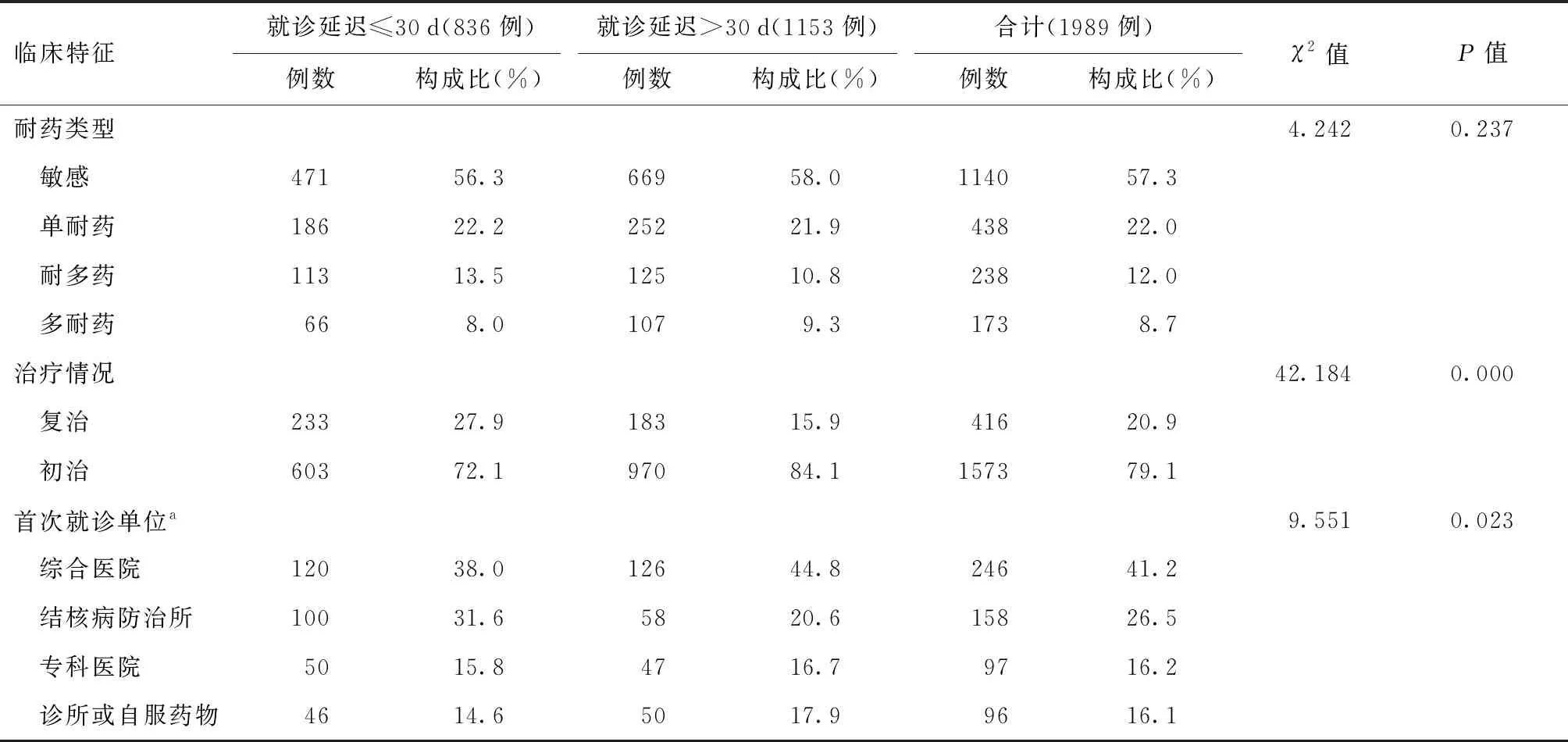
续表2

表3 结核病患者就诊延迟多因素logistic回归分析变量赋值表
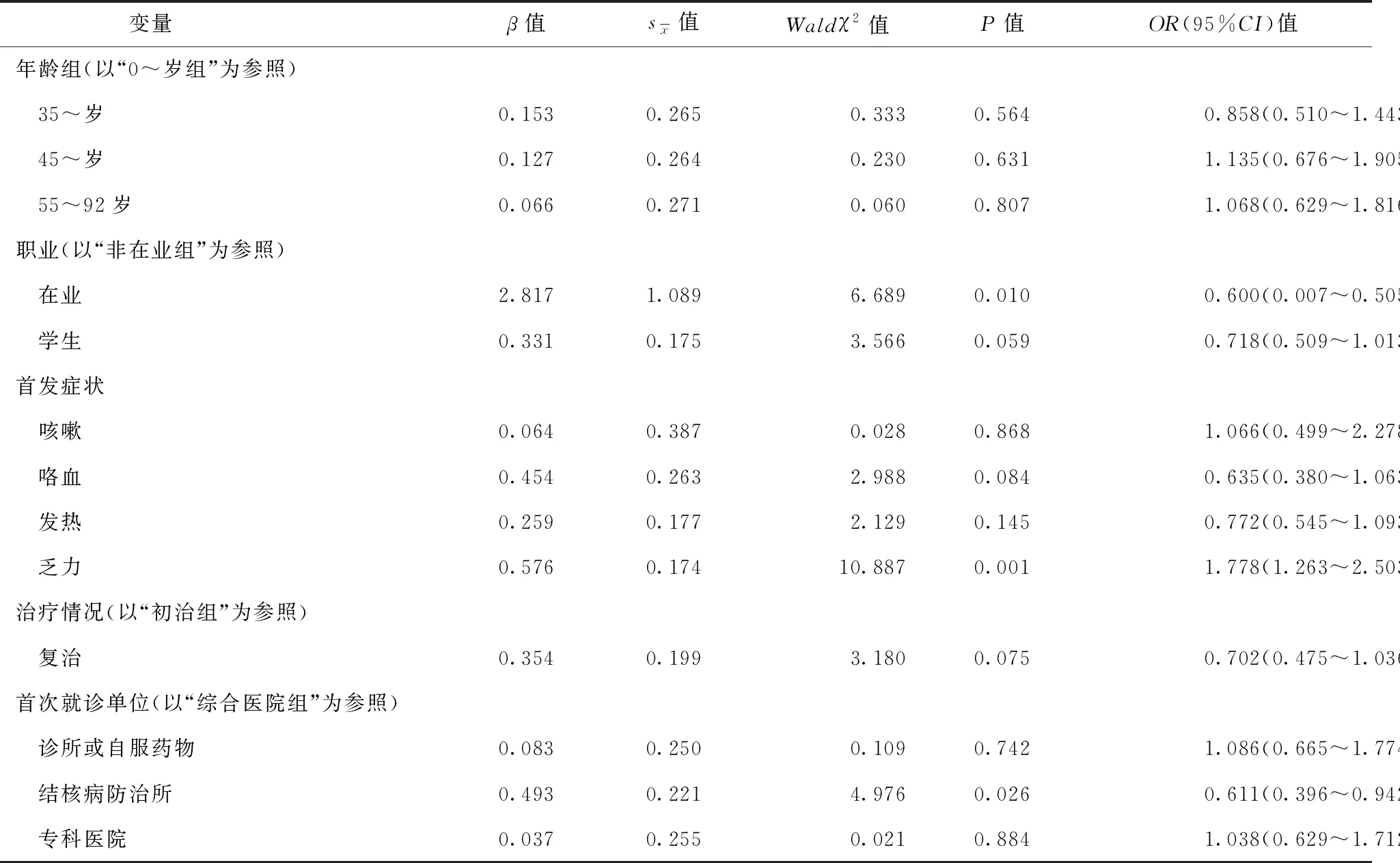
表4 结核病患者就诊延迟的多因素logistic回归分析
讨 论
本研究中,黑龙江省结核病患者就诊延迟中位天数为35 d,与同年其他省市结核病就诊延迟中位天数相比较长[8-9]。研究表明,目前结核病就诊延迟率仍超过30%[10-12],说明结核病就诊延迟现象依然严峻。基于黑龙江省结核病就诊延迟的回顾性分析及影响因素研究对当下结核病就诊延迟情况仍有借鉴意义。公众对结核病的认知[13]、文化程度[14]、医疗卫生服务可及性[15]、症状较轻等是结核病患者就诊延迟的主要影响因素。结核病防控工作中,对于结核病重点易感人群的筛查不容忽视[10]。对传染源的早发现、早隔离、早治疗始终是结核病防控的有效手段。各级医疗机构从只关注结核病诊断、治疗到更加关注结核病发现、预防,对缩短结核病就诊延迟时间、控制结核病的传播将起到至关重要的作用。
从社会学角度分析,非在业人员是指未从事一定社会劳动并未获取相应的劳动报酬或经营收入的一类人员[16]。一般情况下,与在业人员相比,非在业人员受教育水平较低,经济基础薄弱。一方面,此类人群文化程度不高,疾病防范意识较差,文化水平及结核病知识的掌握决定其就诊行为的发生,故非在业人员结核病就诊延迟时间与在业人员相比较长。因此,提高公众的文化程度及对结核病的认知程度对缩短结核病患者就诊延迟时间将起到一定作用。另一方面,非在业人员经济收入较少,医疗保障水平较低,在医疗保健方面投入的比例及数量不足,并且虽然政府为结核病患者提供免费诊断和治疗政策,但某些辅助检查及治疗药品不在免费治疗范围之内[17],这无疑加重非在业结核病患者的经济负担,故其愿意就诊和就诊行为产生的可能性较小。因此,建议扩大医疗保障范围,加大医疗保障力度,使非在业人员亦可享有结核病就诊治疗的相应政策,尽可能降低患者的经济负担,提高其就诊意愿及就诊能力,避免就诊延迟现象的出现[18]。同时,结核病患者担心受到社会或职业歧视而忌讳就医,也可能导致结核病就诊延迟现象出现。对结核病患者的社会歧视不仅影响结核病患者的管理,同时会对结核病的诊断和治疗产生阻碍[19]。非在业人员可能担心结核病就诊检查影响其就业情况,对其工作、人际关系等方面产生影响,而选择不去就医导致就诊延迟。因此,应广泛宣传结核病防治知识,使全社会对结核病产生正确认识[20],重点说明结核病是一种可防、可治的疾病,消除公众对结核病的恐惧感及耻辱感。医疗卫生机构也应注重保护患者隐私,为患者营造私密的治疗环境,使其及时就诊并规律完成规定的治疗程序,以达到治愈的目的。
一般情况下,咳嗽、咳痰为结核病常见的早期症状。当患有活动性肺结核时,超过1/2患者伴有咳嗽、咯血或痰中带血等症状,涂阳肺结核患者伴有该类症状的比例较高。除局部症状外,活动性和涂阳结核病患者发病后会产生全身症状,包括发热、盗汗、消瘦、乏力虚弱、食欲不振等。乏力作为临床上最常见的主诉症状之一,主要表现为疲劳、肢体软弱无力、疲惫感等。睡眠不足、过度劳累或精神压力大均会使乏力症状出现。因此,乏力症状的出现并不会引起患者对于自身健康情况的较多关注,少有人会因乏力而意识到自身患结核病与所患疾病的严重性,没有迫切的就医意愿,导致结核病就诊延迟现象的出现。同时,结核病症状与其他呼吸类疾病症状较为相似,部分患者无任何自觉结核病症状,而多经过对其他疾病的诊治时被动发现患结核病,非因症就医造成就诊延迟,并且可能错过诊治的最佳时机[21]。故需提高公众对健康状况的关注程度,身体出现不适时应及时到专业医疗机构就诊、定期体检等行为可缩短结核病患者就诊延迟时间。
在发现自己患病后,患者不一定首先到专业的医疗卫生机构就诊,而是选择自服药品或其他方式进行自治。然而,药不对症会使结核病无法得到有效的治疗,并存在加重的可能。本次调查中有近50%的调查对象首选到综合医院就诊,到结核病防治所及定点医院就诊者不超过半数。这可能与公众的就医习惯以及我国结核病发现的模式有关。有研究表明,结核病患者首诊单位为结核病防治机构的比例仅占6.9%[22]。结核病患者出现症状后若先到非结核病防治机构就诊,需转诊到结核病防治机构进行追踪随访而后进行诊断治疗,这无疑增加了患者的时间成本及经济成本[23]。因此,提高综合医院对结核病判断及诊治能力,引导结核病患者到专业机构就诊,以保证患者第一时间得到有效治疗,缩短就诊延迟时间,提高结核病的治愈率。同时,应结合基本公共卫生服务对结核病患者进行主动筛查[24],充分发挥基层医疗机构的初筛作用,加大接诊医生对结核病鉴别的培训力度,提升各级医疗卫生机构及医务人员对结核病患者的发现和鉴别能力,提高结核病检出率。

