过敏反应相关的反复急性心肌梗死一例
1 临床资料
患者,男性,48 岁,主因“间断胸痛1 年,再发5 h”于2019 年4 月10 日入院。患者1 年前于进餐中突发胸痛,呈压榨样,伴出汗,恶心、呕吐一次,呕吐物为胃内容物,无红色、咖啡色物质,伴皮肤瘙痒,症状持续1 h 余无缓解,于外院就诊,考虑“急性心肌梗死”,行冠状动脉造影+经皮冠状动脉介入治疗(PCI),冠状动脉造影显示前降支闭塞同时合并其他冠状动脉血管狭窄,于左前降支置入1枚支架(具体造影情况及支架型号不详)。术后遵医嘱服用阿司匹林、氯吡格雷、阿托伐他汀等药物治疗,病情好转出院。2018 年3 月13 日患者于饭后再发胸痛,伴皮肤瘙痒、出汗,呼叫120 至我院就诊,120 转运途中出现低血压,血压最低至80/50 mmHg(1 mmHg=0.133 kPa)左右,予静脉点滴多巴胺升压治疗,入院后行心电图检查考虑“急性前壁心肌梗死”,行急诊冠状动脉造影示:左主干无狭窄;左前降支开口完全闭塞,左前降支支架内可见血栓影;左回旋支近段串珠样改变,狭窄80%~90%,钝缘支近段狭窄70%;右冠状动脉近段动脉硬化,后侧支弥漫病变,狭窄70%~90%;术中于左前降支行经皮冠状动脉腔内成形术(PTCA)。术后胸痛症状缓解,术后予阿司匹林+替格瑞洛抗血小板、肝素抗凝、阿托伐他汀调脂稳定斑块等治疗,病情好转出院。5 h 前患者于餐后(餐中含有大葱)10 min 左右出现周身散在皮疹,伴瘙痒,后出现压迫样胸痛,伴胸闷憋气,伴便意,如厕过程中出现意识模糊摔倒于地,自诉未摔伤,无大小便失禁,无肢体抽搐,1 min 左右意识恢复,胸痛症状持续无缓解,呼叫120 转运至我院。
既往“高血压”、“2 型糖尿病”病史;10 年前曾反复皮炎发作,未规律诊治、服药;否认药物过敏史。查体:脉搏93 次/min,血压170/108 mmHg,周身散在红色皮疹,双肺呼吸音粗,未闻及干湿性啰音,心前区无隆起,无抬举性心尖搏动,心音低钝,律齐,心率93 次/min,各瓣膜听诊区未闻及病理性杂音,双下肢无明显水肿 。入院心电图示:窦性心律,V1~V4导联QS 波或Q 波,ST 段抬高0.2~0.7 mV 左右,Ⅱ、Ⅲ、aVF 导联ST 段压低0.1~0.2 mV(图1)。入院诊断:(1)冠心病,急性前壁心肌梗死,陈旧性前壁心肌梗死,PCI 后,Killip 心功能Ⅳ级;(2)高血压病3 级 (极高危);(3)2 型糖尿病;(4)皮疹。入院后予阿司匹林+替格瑞洛抗血小板、阿托伐他汀调脂稳定斑块、肝素抗凝、地塞米松抗过敏等治疗,应用地塞米松0.5 h 左右患者皮疹逐渐减轻;行急诊冠状动脉造影+血管内超声(IVUS)+PTCA,造影示:左主干无狭窄;左前降支开口完全闭塞,可见血栓影;左回旋支近段串珠样改变,伴次全闭塞,狭窄80%~99%,远端血流TIMI 3 级,钝缘支近段狭窄70%;右冠状动脉近段动脉硬化,后侧支弥漫病变,狭窄70%~90%(图2)。术前IVUS 结果:原支架贴壁及扩张良好,中段内膜增生,可见纤维斑块,支架近段可见血栓。术中对左前降支近中段支架内行PTCA 治疗,复查造影示:左前降支支架中段残余狭窄40%,近段残余狭窄30%,前向血流TIMI 3 级(图3)。术后IVUS 结果:血栓较前明显减小。术后患者胸痛症状逐渐缓解,继续予抗血小板、抗凝、调脂稳定斑块治疗,同时给予地塞米松、依巴斯汀抗过敏治疗。实验室检查:白细胞计数19.46×109/L、血红蛋白171 g/L、血小板计数256×109/L、嗜酸性粒细胞计数0.15×109/L、嗜酸性粒细胞百分比0.1%;超敏C 反应蛋白117 mg/L;肌酸激酶5 848.6 U/L、肌酸激酶同工酶>303 μg/L、肌钙蛋白I >76 μg/L;D-二聚体>10 000 μg/L;经治疗复查D-二聚体936.46 μg/L;免疫球蛋白G 934×103g/L、免疫球蛋白M 56.7×103g/L、补体C3 93.4 g/L、补体C4 23 g/L,髓过氧化物酶(MPO)、抗中性粒细胞胞浆抗体PR3、抗肾小球基底膜抗体、抗核抗体系列均为阴性。超声心动图显示:左心室壁节段性运动异常(左心室壁运动幅度普遍减低,以室间隔心尖段、左心室前壁为著),左心房增大(42 mm),左心功能减低[重度,左心室射血分数(LVEF)28%],二尖瓣反流(轻-中度),心包积液(极少量)。患者总过敏原(总IgE)563×103U/L,行过敏原检测示葱、蒜过敏,请皮肤科会诊建议积极规避可疑过敏原,继续予依巴斯汀、地塞米松抗过敏治疗。经治疗患者病情好转出院。患者坚持服用抗过敏药物治疗并避免食用大葱、蒜,随访至今未再出现皮疹及胸痛。
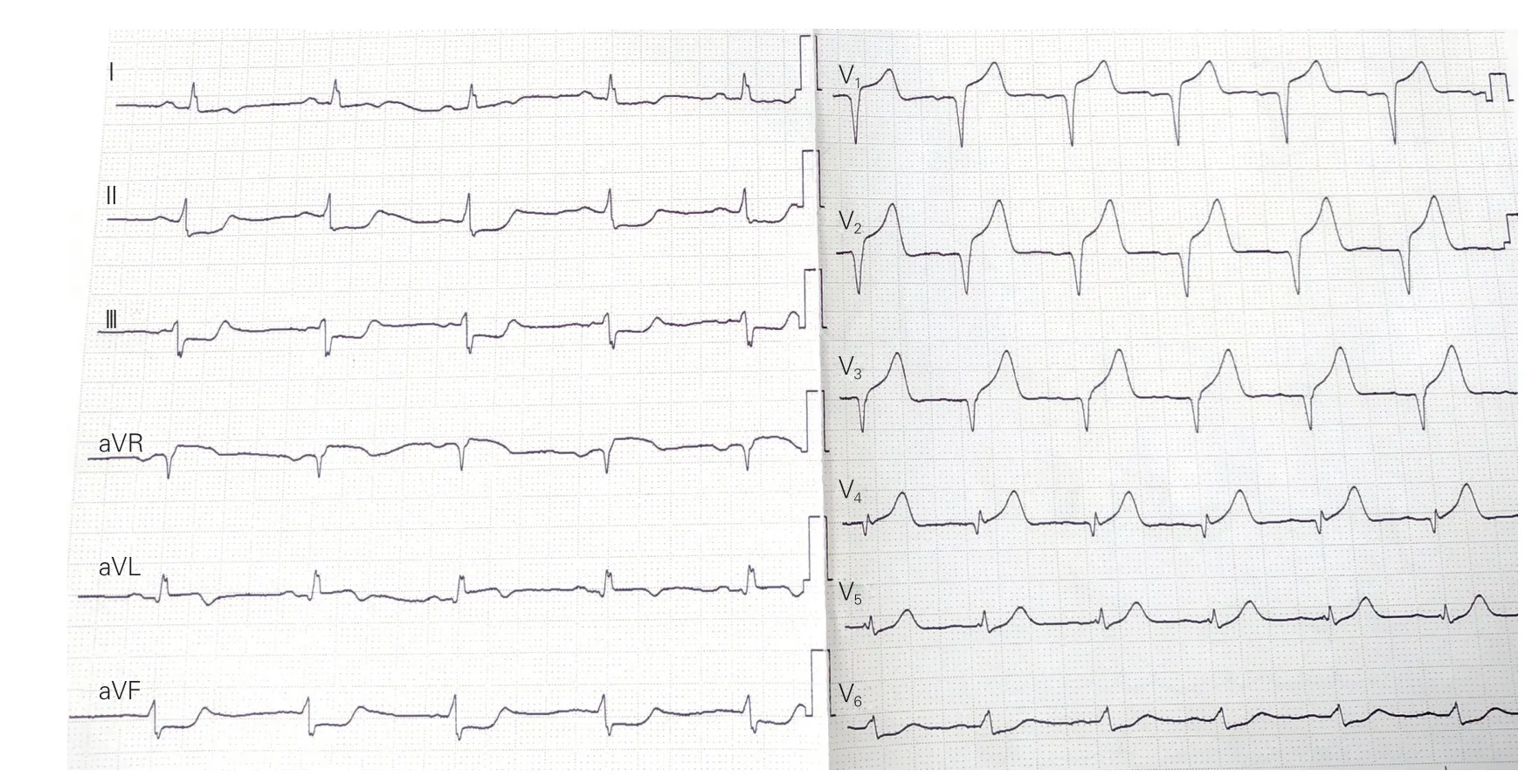
图1 入院心电图
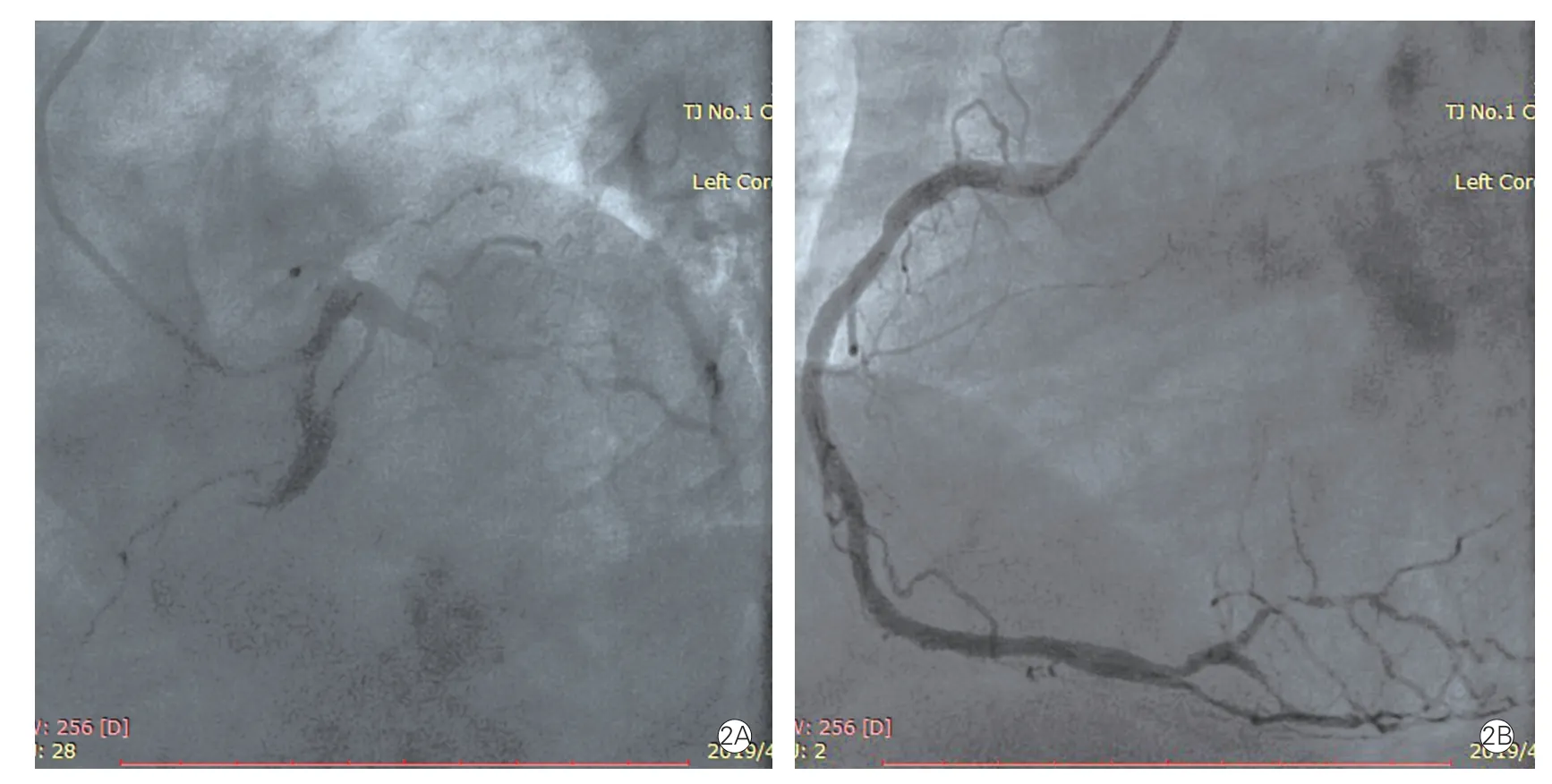
图2 入院急诊冠状动脉造影
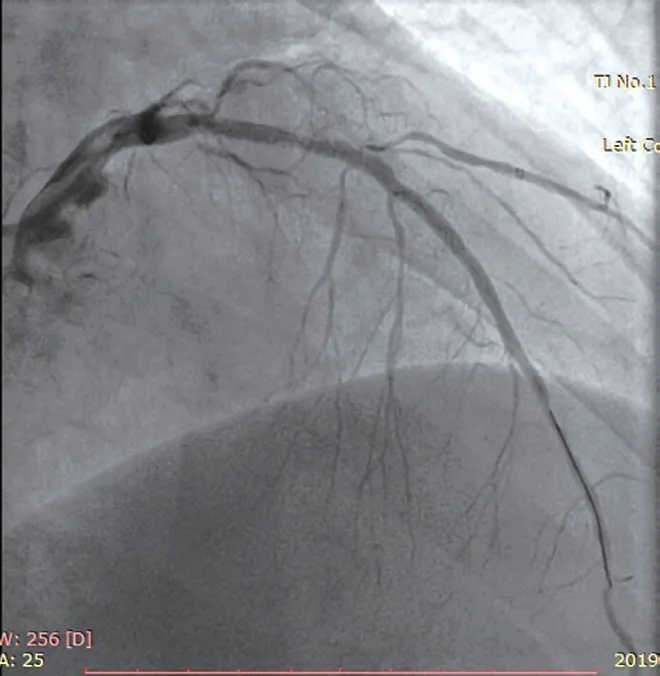
图3 经皮冠状动脉腔内成形术后复查造影
2 讨论
1991 年Kounis 等首次提出了过敏反应性心绞痛的概念,系统介绍了其病理生理学、流行病学及临床特征[1],后来将过敏反应相关的心绞痛和急性心肌梗死统称为Kounis 综合征[2]。近年来对Kounis 综合征的报道逐渐增多,但以病例报道为主。
肥大细胞在Kounis 综合征的发生发展过程中起到了核心作用[3]。当过敏原进入人体后,通过结合特异性IgE 抗体,使肥大细胞激活、发生脱颗粒,释放炎症介质进入循环系统,这些炎性介质包括组胺、中性蛋白酶(胃促胰酶、类胰蛋白酶)及白三烯、血栓素等花生四烯酸代谢产物。组胺可引起冠状动脉收缩,同时可通过诱导组织因子的表达进而影响凝血功能。中性蛋白酶可通过激活基质金属蛋白酶,降解斑块纤维帽中的胶原纤维,引起粥样斑块侵蚀和破裂。白三烯具有很强的血管收缩作用。血栓素具有促使血小板聚集和血管收缩的作用。在患者接触过敏原、发生过敏反应时,所有这些因素共同作用引起冠状动脉痉挛、冠状动脉粥样斑块破裂、血栓形成等病理生理变化,最终导致心绞痛或急性心肌梗死发生[4-7]。临床上根据患者发生过敏反应继发不稳定型心绞痛或急性心肌梗死而作出Kounis 综合征的诊断。根据发病机制、冠状动脉造影结果等分为3 种类型:Ⅰ型(冠状动脉正常型):无冠状动脉粥样硬化病变及其危险因素,为过敏反应引起冠状动脉痉挛导致不稳定型心绞痛或急性心肌梗死;Ⅱ型(冠状动脉粥样硬化型):过敏反应引起有粥样硬化病变的冠状动脉血栓形成和(或)痉挛;Ⅲ型(冠状动脉支架内血栓型):专指冠状动脉支架置入后出现过敏反应及支架内血栓[5-7]。
本例患者三次发病均与进食相关,追问患者发现食物中均包含生葱或生蒜,且进食后均伴皮肤瘙痒或皮疹,总过敏原(总IgE)明显升高,过敏原检测示葱、蒜过敏,考虑为进食生葱或生蒜后引起过敏反应。患者因胸痛三次入院,根据症状及相关化验检查均考虑急性心肌梗死,行冠状动脉造影检查均提示冠状动脉血管闭塞,并行PCI。考虑到患者三次心肌梗死发作均与食物过敏存在时间上的先后关联性,因此考虑为食物过敏导致的反复心肌梗死。第一次发病冠状动脉造影提示左前降支闭塞同时合并其他冠状动脉血管狭窄,考虑为Kounis 综合征Ⅱ型;第二、第三次发病均为冠状动脉支架内血栓形成,考虑为Kounis 综合征Ⅲ型。患者经积极的抗过敏及PCI 等治疗均病情好转出院。末次出院后对患者进行随访半年余未再出现过敏反应及发作急性心肌梗死。
过敏反应在临床工作中非常常见,但目前对过敏反应相关的急性心肌梗死的认识仍不足[8],当过敏反应合并胸痛时应警惕Kounis 综合征的发生。
利益冲突:所有作者均声明不存在利益冲突

