急性脑梗死不良预后的危险因素分析及RDW 与MPV 的预测
肖改荣,丁新苑,云宗金
(安徽医科大学附属阜阳医院神经内科,安徽 阜阳 236000)
脑血管疾病(cerebrovascular disease)是我国第一致死病因,脑卒中在脑血管疾病中最常见,约有80%脑卒中为缺血性卒中,即为脑梗死[1]。有研究表明,急性脑梗死患者病灶-对侧的MR 弥散张量成像(difusion tenant imaging,DTI)的各项异性指数(fractional anisotropy,FA)和容积比各项异性(volume radio anisotropy,VRA)相对值可作为其预后的判断的依据[2]。除了影像学诊断,血常规检验也是临床上诊断疾病的重要依据。红细胞分布宽度(red blood cell distribution width,RDW)主要应用于诊断鉴别贫血,可反映外周血红细胞体积的差异性,近年来被证实与心房颤动、心力衰竭等的预后有关[3]。平均血小板体积(mean platelet volume,MPV)可反映血小板总体的大小情况,与自身免疫性肝炎肝硬化、结直肠癌等有关。目前有关RDW、MPV 与急性脑梗死预后的研究少有报道,本研究以急性脑梗死患者为研究对象,分析RDW、MPV 对急性脑梗死的预测价值,以期为临床中诊断提供参考,现将研究结果作如下报道。
1 资料与方法
1.1 一般资料 选取2018 年1 月~2019 年6 月在安徽医科大学附属阜阳医院诊治98 例急性脑梗死患者的临床资料进行回顾性分析。纳入标准:①经MRI 或头部CT 证实均为急性脑梗死;②均于发病后72 h 内入院。排除标准:①肝肾功能不全、贫血、严重营养不良者;②恶性肿瘤、胃肠道肿瘤者;③近期补充维生素B12、叶酸、铁剂治疗者;④进行溶栓治疗者;⑤结缔组织病或血液系统疾病者;⑥妊娠期或哺乳期的女性;⑦临床资料不完整者。发生脑梗死后3 个月按照改良Rankin 量表(modified Rankin scale,mRS)评分将患者分为预后良好组(mRS≤2分)71 例和预后不良组(mRS>2 分)27 例。
1.2 方法 急性脑梗死患者在入院24 h 内抽取静脉血5 ml,分离出血清后待测。①测量右上肢血压[舒张压(diastolic blood pressure,DBP)、收缩压(systolic blood pressure,SBP)]3 次,取平均值;②检测白细胞计数(white blood cell,WBC)、血小板(blood platelet,PLT)、血红蛋白(hemoglobin,Hb)水平;③检测RDW、MPV 水平;④比较预后良好组和预后与不良组的性别、年龄、吸烟史、饮酒史、冠心病、糖尿病、高血压、高脂血症、DBP、SBP、WBC、Hb、PLT、美国国立卫生研究院卒中量表(national institutes of health stroke scale,NIHSS)评分、RDW、MPV。
1.3 观察指标 ①分析急性脑梗死不良预后的独立危险因素;②分析NIHSS 评分、RDW、MPV、二者联合对急性脑梗死预后的诊断价值。
1.4 统计学方法 所有数据均采用SPSS 22.0 软件处理分析,计数资料以(n,%)表示,比较采用χ2检验,多因素分析采用二元Logistic 回归分析;计量资料符合正态分布,以()表示,比较采用独立样本t检验。以P<0.05 表示差异有统计学意义。诊断价值评估采用ROC 曲线分析,曲线下面积(area under curve,AUC)<0.5 时不具诊断价值,AUC 0.7~0.9 则诊断准确性较好,>0.9 时诊断准确性高。
2 结果
2.1 急性脑梗死预后的单因素分析 预后不良组糖尿病、高脂血症患病率均为48.15%,与预后良好组的26.76%、25.35%比较明显较高,预后不良组的NIHSS 评分、RDW、MPV 与预后良好组比较较高,差异有统计学意义(P<0.05),见表1。
2.2 急性脑梗死预后的多因素分析 因变量以预后良好组为1,预后不良组为2,自变量为单因素分析中P<0.05 的因素,经二元Logistic 回归分析,NIHSS评分、RDW、MPV 是急性脑梗死不良预后的独立危险因素(P<0.05),见表2。
表1 急性脑梗死预后的单因素分析[n(%),]
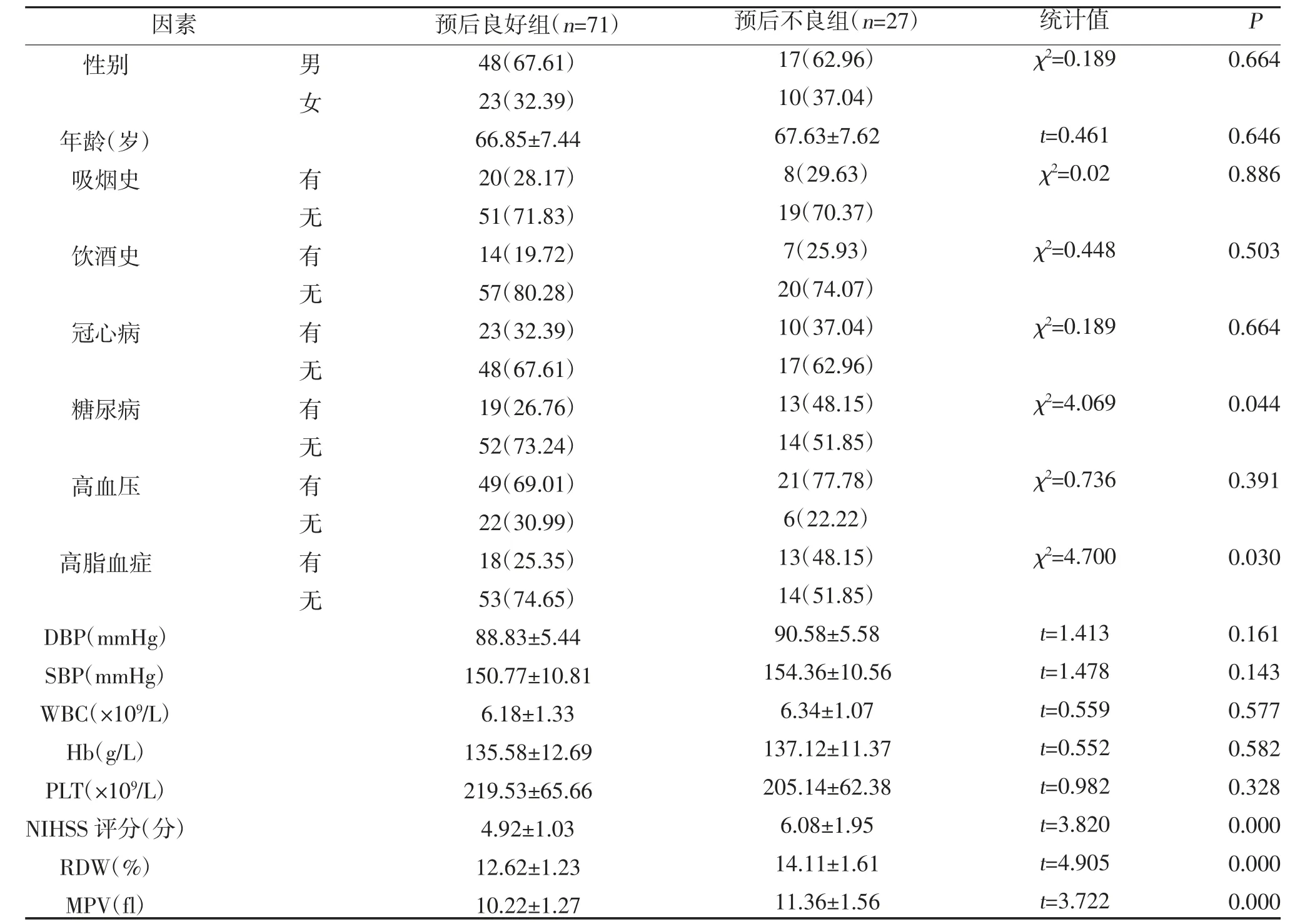
表1 急性脑梗死预后的单因素分析[n(%),]
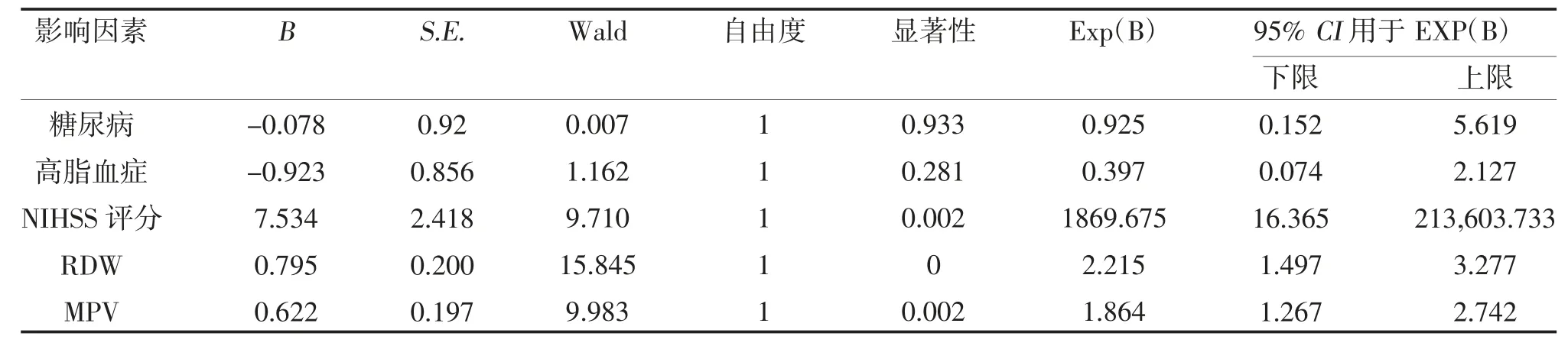
表2 急性脑梗死预后的多因素二元Logistic 分析
2.3 RDW、MPV 诊断急性脑梗死的价值分析 ROC曲线分析显示,RDW、MPV、二者联合诊断急性脑梗死预后的AUC 分别为0.770、0.706、0.782,均具有诊断价值。其中二者联合诊断的AUC 最大,RDW 其次,见表3、图1、表4。

表3 RDW、MPV 诊断急性脑梗死预后的AUC 比较

表4 RDW、MPV 诊断急性脑梗死预后的相关指标及最佳临界值
3 讨论
急性脑梗死是指脑血供突然中断而出现的脑组织坏死,脑缺血后会发生炎症反应[4]。当机体发生炎症反应时,促红细胞生成素(erythropoietin,EPO)的产生、铁的生物利用度均降低,导致红细胞凋亡加快,使大量未成熟的红细胞进入外周血液循环,造成RDW 升高[5,6]。除了炎症反应,氧化应激反应通过破坏红细胞膜,增高红细胞脆性,从而使红细胞寿命缩短、红细胞成熟率降低,引起RDW 升高[7,8]。红细胞是血栓的组成成分,其大小不均可能会使血栓形成的几率增加。MPV 与PLT 激活有关,是一种止血标记物,较大体积的PLT 活性更高,且致密颗粒更多。当MPV 水平升高时会促进释放β-血小板球蛋白、5-羟色胺等,使PLT 的聚集性和反应性增高,导致血栓形成[9,10]。有研究表明[11],MPV 水平的升高与急性脑梗死不良预后有关,可作为诊断脑梗死的移植预测指标。
本研究中,预后不良组的RDW、MPV 明显高于预后良好组,结果表明,急性脑梗死不良预后患者RDW、MPV 呈高表达。进一步的二元Logistic 回归分析显示,RDW、MPV 是急性脑梗死不良预后的独立危险因素,结果表明高水平RDW、MPV 与急性脑梗死不良预后有关。分析原因可能在于,正常情况下,人体处于修复平衡状态,当修复功能下降时会导致预后不良的发生。骨髓造血功能反应机体的修复功能,当RDW 水平越高,红细胞体积离散程度越大,则红细胞成熟度较低,提示骨髓造成功能发生异常,骨髓造血功能异常可能与炎症反应、氧化应激等有关,因此当机体呈RDW 高表达时,极易发生不良预后[12,13]。而当血栓形成时会导致脑梗死区缺血水肿,增加脑部供血不足,增加分泌儿茶酚胺,使体积较大的PLT 被释放,导致MPV 水平升高[14]。NIHSS是用于评估卒中患者神经功能的量表,具有可靠、简洁等优点。本研究中,预后不良组糖尿病、高脂血症患病率均为48.15%,高于预后良好组的26.76%、25.35%。经二元Logistic 回归分析,NIHSS 评分是急性脑梗死不良预后的独立危险因素。NIHSS 评分较高的患者预后不良发生率较高,因此,针对NIHSS评分患者需多加干预措施,减少预后不良的发生。
有研究表明[15],RDW、MPV 二者联合对急性脑梗死预后具有较高的诊断价值。本研究数据显示,RDW、MPV、二者联合诊断急性脑梗死预后的AUC分别为0.770、0.706、0.782,提示诊断准确性均较好AUC(0.7~0.9)。此外,最佳临界值RDW 为14.040,MPV 为9.905,二者联合为21.327;在最佳临界值点中对应的诊断灵敏度、特异度为:RDW 为93.0%、59.3%,MPV 为38.0%、94.3%,二者联合为74.6%、81.5%,提示对急性脑梗死的诊断效能由高到低依次为联合检测、RDW、MPV。
综上所述,高NIHSS 评分、RDW、MPV 是急性脑梗死不良预后的独立危险因素,因此临床上对于此类患者需多加以预防措施,RDW、MPV 对急性脑梗死预后均具有一定的诊断价值,二者联合的诊断价值较高。

