无创智能模式平均容量保证压力支持在AECOPD伴Ⅱ型呼吸衰竭中的治疗作用
彭理明
受到季节、温度等因素的影响,相当比例的患者会出现慢性阻塞性肺疾病的急性加重(AECOPD)状态,且会进一步诱发Ⅱ型呼吸衰竭的发生[1-2]。AECOPD 合并Ⅱ型呼吸衰竭也成为该类患者致死的主要原因之一[3],相关指南将无创呼吸推荐为主要的治疗策略[4-5]。目前较为常用的模式为自主呼吸时间保证模式(S-T),该种模式对于自主呼吸能力尚可以及配合度良好的患者可以取得不错的效果[6]。若患者气道阻力太高则无法保证潮气量。无创新型智能型模式平均容量保证压力支持(AVAPS)以人为设定的潮气量为目标,通过对压力的调节,满足分钟通气量(VE)方法[7]。本研究对AVAPS 在AECOPD 伴Ⅱ型呼吸衰竭中的治疗效果进行分析,现报道如下。
1 资料与方法
1.1 一般资料 选取本院2017 年7 月-2019 年10 月收治的AECOPD 伴Ⅱ型呼吸衰竭62 例。(1)纳入标准:①确诊为AECOPD 伴Ⅱ型呼吸衰竭[8];②入组前未接受过可能对研究结果构成干扰的治疗;③可保证依从性。(2)排除标准:①对研究中所使用药物过敏;②年龄不满18 周岁;③出现气胸、血流动力学不稳定、代谢性酸中毒等。根据随机数字表法将其分为对照组和观察组,每组31 例。全部患者家属签署知情同意书,研究经过医学伦理委员会批准。
1.2 方法 全部患者入院后给予常规治疗。采用德国飞利浦V60 呼吸机。对照组采用S-T 模式:吸气压力12 cm H2O,适应后逐渐提升,每次增加1~2 cm H2O,最高到20 cm H2O,目标潮气量10 mL/kg,呼气压力4~6 cm H2O。最短吸气时间0.8~1.0 s,备用呼吸频率12~15 次/min。保证呼吸频率低于25 次/min,手指末端氧饱和度90%~95%。观察组采用AVAPS 模式:目标潮气量10 mL/kg,最小、最大吸气压力分别为12、20 cm H2O,呼气末压力4~8 cm H2O。
1.3 观察指标及判定标准 比较两组的临床指标,包括PaCO2、pH 值、分钟通气量、最大吸气压和潮气量。依据《慢性阻塞性肺疾病诊治指南(2013年修订版)》将治疗结果分为4 个级别[8]。PEF 或FEV1提升幅度超过35%为临床控制;PEF 或FEV1提升幅度在25%~34%为显效;PEF 或FEV1提升幅度在15%~24%为有效。其余为无效。
1.4 统计学处理 采用SPSS 22.0 软件对所得数据进行统计分析,计量资料用(±s)表示,组间比较采用t 检验,组内比较采用配对t 检验;计数资料以率(%)表示,比较采用χ2检验。等级资料比较采用秩和检验,以P<0.05 为差异有统计学意义。
2 结果
2.1 两组一般资料比较 对照组男18 例,女13 例;平均年龄(73.61±6.96)岁,平均病程(12.36±3.09)年。观察组男20 例,女11 例;平均年龄(72.12±6.03)岁,平均病程(12.29±3.99)年。两组一般资料比较,差异均无统计学意义(P>0.05),具有可比性。
2.2 两组治疗前后的PaCO2、pH 值、分钟通气量、最大吸气压和潮气量比较 治疗24 h 后,两组的pH 值、最大吸气压、潮气量均较治疗前增高,PaCO2、分钟通气量均较治疗前降低(P<0.05)。观察组治疗24 h 后的pH 值、最大吸气压、潮气量均高于对照组,PaCO2、分钟通气量均低于对照组(P<0.05)。见表1。
表1 两组治疗前后的PaCO2、pH值、分钟通气量、最大吸气压和潮气量比较(±s)
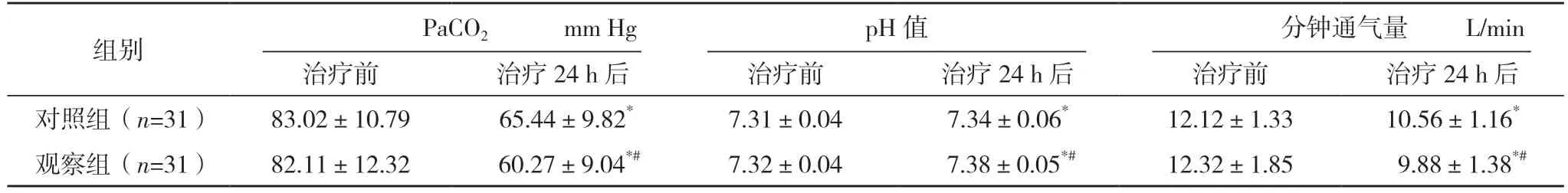
表1 两组治疗前后的PaCO2、pH值、分钟通气量、最大吸气压和潮气量比较(±s)

表1 (续)
2.3 两组治疗24 h 后的效果比较 观察组在治疗24 h 后的效果优于对照组,差异有统计学意义(Z=1.741,P=0.041),见表2。
2.4 两组治疗7 d 内的气管插管情况比较 对照组8 例气管插管,平均插管时间(151.34±11.52)h,观察组6 例气管插管,平均插管时间(156.94±10.47)h,两组比较,差异无统计学意义(t=-0.935,P>0.05)。
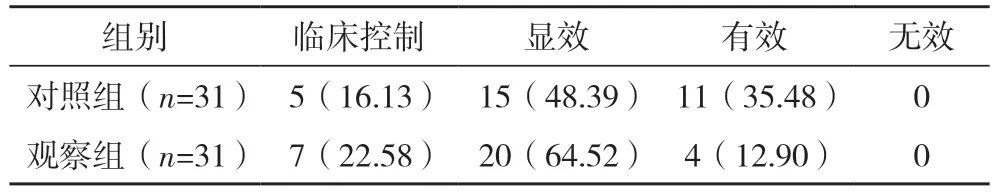
表2 两组治疗24 h后的效果比较 例(%)
3 讨论
在AECOPD 合并Ⅱ型呼吸衰竭的状态下,气道内分泌物持续增加,可以出现二氧化碳潴留并伴随意识障碍等[9-12]。患者应采用无创呼吸的救治方式,较为常用的S-T 模式也被认为是经典的方法[13]。该种模式下使用呼吸道双水平的固定压力完成支持,但治疗效果与患者的个体状态具有一定的相关性,如吸气的努力程度,肺顺应性,呼吸频率等,在保证理想通气量方面具有一定的难度[14-15]。
AVAPS 是对S-T 模式的改进,AVAPS 是人工预先设定目标潮气量和压力支持的数值范围,呼吸机通过最小的压力支持达成设定目标,改善通气状态,降低呼吸肌群做功[16]。AVAPS 的核心是持续的保证目标潮气量,对于呼吸不规则,深度较浅,气道阻力较大以及配合不好的患者适用程度更高,对于二氧化碳潴留的改善能力及意识恢复也更良好。且该种模式下,Ⅱ型呼吸衰竭的症状也会获得更好的改善,因为Ⅱ型呼吸衰竭的患者往往会因为气道的阻塞以及神经肌肉等原因导致无效腔面积增大,需要更大肺泡通气量[17]。
经过24 h 治疗后,观察组多项指标改善程度略高于对照组。以往的研究大多把治疗后的观察时间选择在12 h 范围内[18-19],部分指标尚没表现出明显差异,这是本研究将治疗后的观察时间点选择为24 h 的原因。AVAPS 的治疗优势十分客观,推测可能同初始设定的潮气量以及VE 有关,在气道阻力和顺应性类似的情况下,VE 能够决定肺泡的通气量,特别在PaCO2高于70 mm Hg 的情况下,肺泡通气量和PaCO2负相关[18]。因此即使采用不同的通气模式,只要实际的VE 接近,改善通气以及降低二氧化碳分压的效果就应该接近,这也很好地解释了在若干不超过12 h 的观察期内,两种通气模式效果类似的现象。但是AVAPS 模式相比于S-T模式的优势还具有保持VE 的稳定性,能够提供持续的目标潮气量保证。患者在较长的时间内VE 值变化幅度较小[20-21],所以在观察时间延长到24 h 的情况下,诸多指标的改善幅度均十分明显,特别是当患者意识清醒之后,出现抵抗以及配合度不佳的情况下,AVAPS 模式的优势更加明显。
在治疗7 d 内的气管插管数据比较,差异无统计学意义(P>0.05)。AVAPS 在24 h 的时间点上改善患者的通气状况有优势,但多种因素均可对危重症状态构成影响,特别二氧化碳潴留在快速改善的情况下,容易发生代谢性碱中毒,这也会对人体的意识状态产生干扰[20]。
综上所述,AECOPD 伴Ⅱ型呼吸衰竭患者采用AVAPS 模式,在短时间内改善二氧化碳潴留的效果更好。

