不同潮气量对妇科腹腔镜手术肥胖患者呼吸的影响
郑瑾
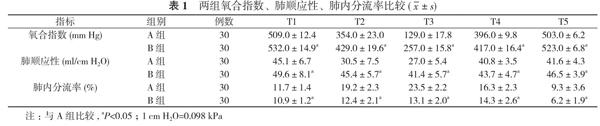
【摘要】 目的 探讨不同潮气量对妇科腹腔镜手术体质量指数(BMI)在30.0~34.9 kg/m2的肥胖患者呼吸的影响。方法 60例择期行腹腔镜下子宫次切手术肥胖患者, 随机分为对照组[A组, 潮气量=实际体重(kg)×8 ml/kg]和实验组[B组, 潮气量=理想体重(kg)×8 ml/kg], 每组30例。于气管插管后5 min(T1)、CO2气腹Trendelenburg体位后5 min(T2)、CO2气腹Trendelenburg体位后30 min(T3)、气腹结束体位恢复后5 min(T4)、拔出气管导管后10 min(T5)取动脉血, 记录不同时间点的气道峰压(Ppeak)、气道平台压(Pplat)、振荡频率(Frequence)、分钟通气量(Mv)、动脉血氧分压(PaO2)、动脉血二氧化碳分压(PaCO2)、酸碱度(pH), 计算氧合指数(OI)、肺顺应性(C)、肺内分流率(QS/QT)。结果 不同时间点
B组氧合指数、肺顺应性、肺内分流率与A组比较, 差异均具有统计学意义(P<0.05)。结论 肥胖患者行妇科腹腔镜手术时, 潮气量设定为理想体重(kg)×8 ml/kg, 可以达到满意的通气效果, 改善氧合, 提高肺顺应性, 降低肺内分流率。
【关键词】 肥胖;妇科腹腔镜手术;潮气量;氧合指数;肺顺应性;肺内分流率
DOI:10.14163/j.cnki.11-5547/r.2018.07.010
【Abstract】 Objective To discuss the effect of different tidal volume on breathing in obese patients with body mass index (BMI) in the 30.0 ~ 34.9 kg/m2 undergoing gynecological laparoscopic surgery. Methods A total of 60 obese patients with selected laparoscopic hysterectomy were randomly divided into control group [group A, tidal volume=actual weight (kg)×8 ml/kg] and experimental group [group B, tidal volume=ideal weight (kg)×
8 ml/kg], with 30 cases in each group. The arterial blood was collected at 5 min after tracheal intubation (T1), 5 min after pneumoperitoneum Trendelenburg position (T2), 30 min after pneumoperitoneum Trendelenburg position (T3), 5 min after recovery of postural position after pneumoperitoneum (T4) and 10 min after tracheal intubation extraction (T5), and the airway peak pressure (Ppeak), airway plat pressure (Pplat), oscillation frequency (Frequence), minute ventilation (Mv), arterial oxygen pressure (PaO2), arterial blood pressure of carbon dioxide (PaCO2) and pH at different time points, to calculate the oxygenation index (OI), lung compliance (C) and intrapulmonary shunt rate (QS/QT). Results Group B had statistically significant difference in oxygenation index (OI), lung compliance (C) and intrapulmonary shunt rate (QS/QT) at different time points, comparing with group A, and the difference was statistically significant (P<0.05). Conclusion For obese patients undergoing gynecological laparoscopic surgery, tidal volume setting as ideal weight (kg) × 8 ml/kg can achieve satisfactory ventilation effect, improve oxygenation, increase lung compliance and reduce intrapulmonary shunt rate.
【Key words】 Obese; Gynecological laparoscopic surgery; Tidal volume; Oxygenation index; Pulmonary compliance; Intrapulmonary shunt rate
微创手术在近几十年有了长足的发展, 腔镜技术[1]的发展必将成为现代医学的里程碑, 在腹腔镜手术中CO2气腹对患者呼吸和循环方面有诸多的影响, 妇科腹腔镜手术时, 由于建立人工CO2气腹的同时, 手术体位为头低臀高位Trendelenburg体位(T位)[2], 功能残气量降低[3], 腹腔镜手术对于肥胖患者更有优势, 腹腔镜有独特的照明和放大效果, 人工气腹创造的操作空间[4], 便于腔内特殊器械的操作, 能解除肥胖患者腹腔大容量脏器所造成的操作不变;其次, 腹腔镜手术创伤小、污染轻, 对机体侵扰打击小, 术后恢复快, 从而相对提高了肥胖者对手术的耐受性, 也避免了術后脂肪液化的发生。病态肥胖患者实施腹腔镜胃减容手术时, 使潮气量增加到20 ml/kg或呼吸频率增加到20次/min均不能改善患者的氧合情况, 还有增加肺气压伤的风险。气腹是一种人为造成的应激反应, CO2在压力梯度作用下通过脏、壁层腹膜弥散进入血液, 导致血液pH值下降, 造成酸碱失衡, 易引发高碳酸血症以致呼吸性酸中毒[5]。通过大量参考文献查询发现, 在肥胖患者实施间歇正压通气(IPPV)腹腔镜手术时的呼吸参数设定方面还有待研究和定论。本研究探讨不同潮气量对妇科腹腔镜手术肥胖患者呼吸的影响。
1 资料与方法
1. 1 一般资料 选择2013年3月~2014年3月辽宁锦州妇婴医院妇产科择期行腹腔镜下子宫次切手术肥胖患者60例作为研究对象。入选条件:年龄37~60岁, BMI 30.0~34.9 kg/m2,美国麻醉医师协会(ASA)Ⅰ~Ⅱ级, 心功能1~2级, 血红蛋白浓度>90 g/L, 无腹腔镜禁忌证。排除标准:心肌缺血, 阻塞性肺疾病, 高血压、糖尿病等代谢性疾病[6]。60例患者随机分为对照组[A组, 潮气量=实际体重(kg)×8 ml/kg]和实验组[B组, 潮气量=理想体重(kg)×8 ml/kg], 每组30例。理想BMI为22 kg/m2。
1. 2 方法 两组术前30 min均肌内注射阿托品0.01 mg/kg,患者入室后常规行18G套管针上臂外周静脉穿刺, 以防Trendelenburg体位下肢静脉置管影响液体回流, 咪达唑仑3 mg静脉注入, 局部麻醉下行桡动脉置管, 麻醉诱导, 静脉注射芬太尼2.5~6.0 μg/mg, 异丙酚1.5~2.5 mg/kg, 维库溴铵0.1 mg/kg, 氧流量2 L/min, 吸呼比为1∶2, 术中瑞芬太尼、异丙酚持续泵入, 维持麻醉深度, 维库溴铵间断给予。术中为维持呼气末二氧化碳分压(PETCO2)40 mm Hg(1 mm Hg=0.133 kPa), 调整呼吸频率。CO2气腹时腹腔内灌注CO2压力低于14 mm Hg, 流率为3~4 L/min, 容量20~80 L。A组潮气量=实际体重(kg)×8 ml/kg, B组潮气量=理想体重(kg)×8 ml/kg。
1. 3 观察指标 T1、T2、T3、T4、T5取动脉血, 以HP多功能监护仪检测分析血气指标, 记录不同时间点的Ppeak、Pplat、Frequence、Mv、PaO2、PaCO2、pH, 依公式计算:氧合指数=PaO2/FiO2, 肺顺应性=△P/△V, 肺内分流率=(PA-aDO2×0.0031)/(PA-aDO2×0.0031+5)×100%。
1. 4 統计学方法 应用SPSS11.5统计学软件对研究数据进行分析处理。计量资料以均数±标准差( x-±s)表示, 采用t检验。P<0.05表示差异具有统计学意义。
2 结果
不同时间点B组氧合指数、肺顺应性、肺内分流率与A组比较, 差异均具有统计学意义(P<0.05)。见表1。

3 小结
本次研究探讨不同潮气量对妇科腹腔镜手术肥胖患者呼吸的影响, 结果显示, 不同时间点B组氧合指数、肺顺应性、肺内分流率与A组比较, 差异均具有统计学意义(P<0.05)。
综上所述, 在肥胖患者施行妇科腹腔镜手术时, 依据理想体重设计潮气量可明显改善患者的呼吸功能, 换气功能显著提高。
参考文献
[1] Schug SA, Raymann A. Postoperative pain management of the obese patient. Best Practice & Research Clinical Anaesthesiology, 2011, 25(1):73-81.
[2] Popescu WM, Bell R, Duffy AJ, et al. A pilot study of patients with clinically severe obesity undergoing laparoscopic surgery: evidence for impaired cardiac performance. Journal of Cardiothoracic & Vascular Anesthesia, 2011, 25(6):943-949.
[3] Lewandowski K, Lewandowski M. Intensive care in the obese. Best Practice & Research Clinical Anaesthesiology, 2011, 25(1):95.
[4] Mulier JP, Dillemans B, Van CS. Impact of the patients body position on the intraabdominal workspace during laparoscopic surgery. Surgical Endoscopy, 2010, 24(6):1398-1402.
[5] Bartelmaos T, Blanc R, De CG, et al. Delayed pneumomediastinum and pneumothorax complicating laparoscopic extraperitoneal inguinal hernia repair. Journal of Clinical Anesthesia, 2005, 17(3):209-212.
[6] 李培军, 李军山, 杨东艳, 等. 用理想体重设置心脏术后机械通气初始参数的研究. 中国循环杂志, 2005, 20(5):378-380.
[收稿日期:2017-12-18]

