经病理确诊的外源性脂质性肺炎3例分析
曹敏 桂贤华 苗立云 徐庆庆 蔡后荣
脂质性肺炎是一种临床少见的疾病,包括外源性脂质性肺炎和内源性脂质性肺炎。外源性脂质性肺炎(exogenous lipoid pneumonia,ELP) 是指油脂类物误吸入肺内所致的肺部急慢性炎性反应、局部肺纤维化或肉芽肿。因其临床症状及影像学表现缺乏特异性,容易误诊和漏诊。本文通过对病理确诊的外源性脂质性肺炎3例患者的临床资料的回顾性分析,提高临床医师对脂质性肺炎的认识。
病例资料
病例一 患者女,53岁,因“咳嗽4月余,加重伴活动后气喘1月余”于2017年12月9日入院。患者4月前无明显诱因出现咳嗽,以干咳为主,无发热,无气喘,无咯血、胸痛,在当地医院查胸部CT(图1)诊断为“肺炎”,予抗感染治疗后(具体不详)病灶未吸收,遂至上一级医院,诊断为“间质性肺炎”,予不规则口服强的松治疗,期间多次复查胸部CT(图2、图3、图4、图5),两肺病变无吸收,曾于2017年11月16日行CT引导下经皮肺穿刺活检,病理示“肺泡机化伴间质炎症”。为进一步诊治收住我科。患者2015年7月诊断为鼻咽癌,予化疗2次,放疗32次,定期复查,病情稳定;2013年因子宫肌瘤行子宫切除术;无烟酒嗜好。入院查体:体温36.0℃,呼吸20次/分,脉搏64次/分,血压117/77 mmHg(1 mmHg=0.133 kPa)。两下肺可闻及捻发音,心、腹体检阴性。血白细胞9.8×109/L,中性粒细胞81.6%,肝肾功能正常;血气分析(未吸氧)PH 7.431,PCO237.6 mmHg,PO297 mmHg,SPO298%,氧合指数462。抗核抗体HEP2/猴肝颗粒型1 ∶100阳性,抗AMA-M2抗体弱阳性(±),血沉10 mm/1h,C反应蛋白12 mg/L,T-SPOT阴性。肺癌三项、结核抗体、心肌酶、EB病毒DNA、巨细胞病毒DNA、类风湿六项、痰抗酸杆菌、痰培养+药敏、痰真菌培养+药敏均未见异常。胸部CT(2017年12月11日)示双肺散在斑片状高密度影及絮状模糊影,内见支气管征象(图6)。心超:三尖瓣轻度反流,肺动脉收缩压正常。肺通气功能基本正常,弥散功能轻度降低,FVC 85.5%,DLCO SB 75.5%。患者外院经皮肺穿刺的病理片经我院病理科会诊,结果示肺泡隔明显增宽,其内见空泡细胞沉积,少数肺泡腔内见吞噬脂质的空泡细胞。追问病史,患者鼻咽癌放疗后长期使用“呋麻滴鼻液”滴鼻,缓解鼻腔干燥症状。综上,ELP诊断明确。遂嘱患者停用滴鼻液,给予静脉滴注甲泼尼龙80 mg/d×6天,40 mg/d×3天,患者咳嗽、气喘明显改善,出院后继续口服强的松30 mg/d,一月后复查胸部CT示双肺斑片影明显吸收(图7)。
病例二 患者女,51岁,因“发现肺部阴影一年余”于 2017年12月8日入院。1年余前患者因便秘至当地医院就诊,查胸片“肺部模糊阴影”,无咳嗽、咳痰、咯血,无胸闷、胸痛、气喘,未予特殊处理。先后于2017年5月、6月、8月、9月、11月在多家医院诊治,多次胸部CT示“双肺多发斑片影”,予抗感染、强的松20 mg/d口服,效果欠佳。曾于2017年6月行纤维支气管镜示炎细胞,未见肿瘤细胞,又行经皮肺穿刺活检病理示纤维结缔组织,其间见小灶疑似腺样结构。既往2017年9月29日行贲门失弛缓手术,术后恢复良好;2010年行子宫切除术;无烟酒嗜好。入院查体:体温36.2℃,呼吸18次/分,脉搏63次/分,血压99/53 mmHg(1 mmHg=0.133 kPa),氧饱和度98%(未吸氧)。双肺未闻及干湿性啰音。心,腹阴性。血常规、生化全套正常,血沉5 mm/1h,C反应蛋白8 mg/L。胸部CT示双肺散在磨玻璃影,实变影,铺路石征(图8、9)。在右肺上叶前段行经支气管镜冷冻肺活检,病理示部分肺泡腔内见吞噬脂质的泡沫样组织细胞沉积(图10)。结合患者贲门失迟缓症病史,ELP诊断明确,嘱患者定期复查。
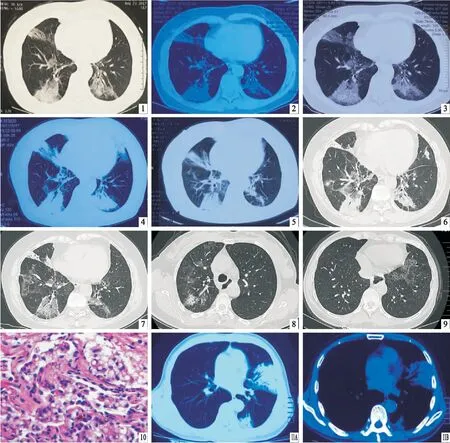
图1~7 2017年8月23日~2018年1月19日胸部CT示右中肺及双下肺斑片状磨玻璃影、实变影、铺路石征,正规剂量激素治疗1月后病变明显吸收(图7) 图8~9 胸部HRCT示双肺散在磨玻璃影,实变影,铺路石征 图10 经支气管镜冷冻肺活检病理见肺泡腔内吞噬脂质的泡沫样组织细胞(HE染色×200倍) 图11 (A肺窗,B纵隔窗)胸部CT示左肺散在斑片状实变影,内有支气管征象
病例三 患者男,61岁,因不全性肠梗阻,予口服石蜡油后出现高热、咳嗽、咳痰,胸部CT示左肺散在斑片状实变影、磨玻璃影(图11),抗感染效果欠佳,予CT引导下经皮肺穿刺,经我院病理科会诊结果示肺泡腔内见含脂质物质沉积,伴组织细胞反应和间质慢性炎症细胞浸润,结合病史诊断ELP,予强的松30mg/d口服,一月后复查胸部CT病灶明显吸收(图12)。
讨 论
脂质性肺炎发病率低,是机体针对脂类物质在肺内的异常沉积所发生的慢性炎症反应。临床症状无特异性,常见的呼吸系统症状都可以表现,咳嗽、咳痰、咯血、胸痛和发热等,也可经体检发现[1]。脂类物质通常包括动物油、矿物油( 如凡士林)、液体石蜡和植物油等。根据脂类物质的来源可分为内源性和外源性[2]。外源性脂质性肺炎(exogenous lipoid pneumonia,ELP)1925年由Laughlen[3]首次报道,是外界油脂直接经呼吸道吸入肺部,并在肺部异常沉积,由巨噬细胞吞噬形成泡沫细胞的一种疾病。ELP可因病程长短及一次吸入脂质的量不同而表现为急性或慢性过程[4]。慢性炎症者多表现为咳嗽、咳痰、气促、咯血等,急性者可出现发热、进行性加重的呼吸困难,甚至出现呼吸衰竭危及生命[5]。也有少部分患者无临床症状,在体检时发现。
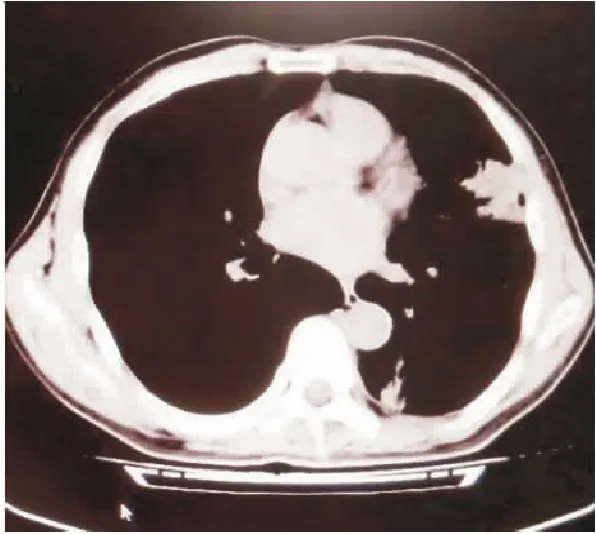
图12 胸部CT示激素治疗1月后左肺实变影明显吸收
ELP的影像学表现也呈非特异性,主要表现为实变、磨玻璃影、结节或铺路石征,成人铺路石征相对常见,病变中常见脂肪密度影,表现为“低密度”不均匀实变(CT值在-30~-150 HU之间),这是比较特征性的影像学表现,少数表现为团块影和胸腔积液[5]。若脂质物质急性大量吸入,多形成大面积磨玻璃和实变影;而慢性少量多次吸入则易形成肿块或结节影。影像表现为肿块或结节影时,也会有分叶征、毛刺征,与肺癌很难鉴别。张军等[6]报道19例脂质性肺炎有18例是拟诊“肺癌”行手术切除,术后病理确诊为脂质性肺炎。本组第1例患者整个病程中影像学在磨玻璃影、实变影、铺路石征之间演变,考虑与脂质吸入的量以及激素使用有关,第2例患者影像学表现为磨玻璃影、实变影长达一年时间,曾怀疑为“肺癌”,第3例患者则以实变影表现为主,与院内获得性肺炎很难鉴别。
ELP的诊断包括三个方面:接触及吸入油脂性物质的病史,影像学改变,BAL或肺组织病理找到含脂质的巨噬细胞。可通过支气管镜活检、经皮肺穿刺活检、手术等方式获取病理,典型表现为:肺泡腔见大量散在泡沫样细胞。纤维支气管镜检查结合支气管肺泡灌洗术对本病也是一有效的诊断方法。本组3例患者均有明确的油脂性物质吸入史,1例长期应用油性滴鼻剂,1例患有贲门失弛缓症存在胃食管反流,1例多次使用油性通便剂,影像学表现为磨玻璃影、实变影,经皮肺穿刺活检及经支气管镜冷冻肺活检见肺泡腔内吞噬脂质的泡沫样组织细胞,ELP诊断明确。
ELP最重要的治疗是停止接触脂类物质。糖皮质激素的应用目前仍存在争议。多数学者认为对于急性重症患者,建议全身糖皮质激素应用,能明显减轻炎症反应,国外即有糖皮质激素治疗成功的案例[7],同时联合支气管镜肺泡灌洗术效果更佳。对于轻症患者,可予对症治疗。内科治疗效果欠佳者,可行手术切除。本组2例患者在去除脂质吸入源头后,应用激素治疗取得了较好的疗效。
ELP临床表现及影像学表现均不典型,且发病率低,故临床上容易出现误诊或漏诊。因此,临床考虑肺癌、肺炎、肺间质病等诊断的患者,若有明确脂类物质接触史,或常规治疗效果欠佳时,应进行ELP的鉴别诊断。本组第一例误诊为间质性肺炎,第二例长达一年未能确诊,第三例误诊为院内获得性肺炎,均是因为未做到详尽的病史询问而导致,在诊断和治疗上走了弯路。故在临床工作中详细的询问病史是诊断该病和减少误诊、漏诊的关键。

