尿毒症患者的中药结肠透析联合血液透析研究
张矿军, 张盼盼, 孙丹丹
(河南省鹤壁市人民医院, 1.肾内风湿病科, 2.急诊科, 河南 鹤壁, 458030)
尿毒症是慢性肾衰竭的终末阶段,患者临床主要以水肿、纳差、意识障碍、呕吐等为主要临床表现[1], 患者体内蓄积的毒素较多。正常情况下机体内75%代谢毒素由肾脏排泄,剩余25%经结肠由肠道排出[2]。尿毒症患者经结肠由肠道排泄的代谢毒素可上升至80%, 因此增加结肠透析对于促进机体毒素代谢有重要的临床意义。本研究旨在观察中药结肠透析联合血液透析应用于尿毒症患者中的效果,现报告如下。
1 资料与方法
1.1 一般资料
选取2017年6月—2019年6月本院收治的89例尿毒症患者为研究对象,经CT、肾超声、肾扫描、血尿常规、肾功能检查、X线等检查确诊符合尿毒症诊断标准[3]。纳入标准: 患者认知功能正常并自愿参与本研究; 近期在本院有规律血透史,且血透时间大于1年者; 本研究经本院伦理委员会批准同意。排除标准: 药物禁忌证者; 不能耐受中医制剂治疗者; 采用腹膜透析患者; 近期使用免疫制剂或激素治疗患者; 伴有自身免疫性疾病者; 合并肛区、肠道部位出血者。采用随机数字表法将患者分为2组,对照组44例,男26例,女18例; 年龄39~63岁,平均(50.85±5.11)岁; 透析时间为16~43月,平均(29.33±2.85)月; 体质量指数(BMI)(22.78±4.31)kg/m2;原发病: 糖尿病肾病20例,慢性间质性肾炎5例,紫癜性肾炎1例,慢性肾炎15例,高血压肾损害3例。观察组45例,其中男28例,女17例; 年龄41~65岁,平均(50.93±5.08)岁; 透析时间15~46月,平均(29.38±2.89)月; BMI为(22.83±4.29)kg/m2; 原发病: 糖尿病肾病18例,慢性间质性肾炎6例,紫癜性肾炎2例,慢性肾炎14例,高血压肾损害5例。2组患者一般资料比较,差异无统计学意义(P>0.05), 具有可比性。
1.2 方法
所有患者均给予低脂、低盐、优质蛋白饮食,积极纠正贫血,并给予降糖、降压等常规治疗,对照组增加血液透析治疗,透析机由德国费森尤斯提供,型号4008 S, 选用碳酸氢盐作为透析液,透析时间为3~4 h, 透析血流量220~250 mL/min, 给予肝素抗凝,并结合促红细胞生成素及铁剂共同治疗。观察组在此基础上增加中药结肠透析治疗,中药方剂组成: 牡蛎30 g、蒲公英24 g、制大黄24 g、熟附子9 g、红花9 g、红参9 g, 水煎后取汁液250 mL, 待温度降至37 ℃时应用JS-308型结肠透析机进行结肠透析治疗, 2 h/次, 2组患者均持续治疗8周并比较治疗效果。
1.3 观察指标
肾功能: 空腹抽取静脉血,应用全自动生化分析仪检测患者尿素氮(BUN)、血清肌酐(Scr)、血清尿酸(UA)水平变化。炎症因子水平: 采集血液标本,采用全自动生化分析仪检测患者的C反应蛋白(CRP)水平变化,采用酶联免疫吸附试验检测患者白细胞介素-6(IL-6)及肿瘤坏死因子-α(TNF-α)水平变化。尿毒症毒素水平: 采集患者清晨空腹静脉血后,采用全自动生化分析仪检测患者甲状旁腺素(PTH)及 β2-微球蛋白(β2-MG)水平,采用HPLC-ESI-MS/MS技术检测硫酸吲哚酚(IS)水平变化。
1.4 统计学方法
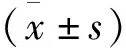
2 结 果
2.1 肾功能水平比较
治疗后,观察组BUN、Scr及UA水平均较对照组低,差异有统计学意义(P<0.05), 见表1。
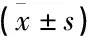
表1 2组患者治疗前后肾功能水平比较
2.2 炎症因子水平比较
观察组治疗后CRP、IL-6及TNF-α水平均低于对照组,差异有统计学意义(P<0.05), 见表2。
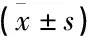
表2 2组患者治疗前后炎症因子水平比较
2.3 尿毒症毒素水平比较
观察组治疗后PTH、IS及β2-MG水平均显著低于对照组,差异有统计学意义(P<0.05), 见表3。
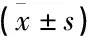
表3 2组患者治疗前后尿毒症毒素水平比较
3 讨 论
正常情况下,体内产生的代谢产物主要由肾脏排出,随着肾功能减退,代谢产物排出受阻,长期累积会导致机体各器官功能衰退及系统紊乱,损伤脏器结构,最终导致尿毒症的发生[4]。肾脏代替疗法是临床上治疗尿毒症的主要手段,血液透析主要通过半透膜原理,将体内的有害物质经扩散、对流过程移出体外,以达到维持酸碱平衡、纠正水电解质紊乱、净化血液的作用。但研究[5]表明,对于尿毒症患者单纯进行血液透析治疗效果欠佳,可能是与尿毒症患者毒素排出经结肠肠道排出量增加有关。
尿毒症患者多伴有不同程度的炎症反应,可能与肠道黏膜屏障损伤进而引起肠道内细菌移位及菌群紊乱有关。
本研究显示,观察组治疗后TNF-α、IL-6及CRP水平均较对照组低,提示在常规血液透析基础上联合中药结肠透析能够更为有效地抑制机体炎症反应,可能与中药结肠透析能够减轻肠黏膜屏障损伤,调节肠道菌群紊乱状态,进而减轻尿毒症患者炎症因子表达有关。同时,结肠透析能够减少磷物质吸收及肠内毒素进入血液,清除体内毒素,起到肾脏替代治疗功效[6]。尿毒症毒素主要可分为小分子量蛋白质、与血浆蛋白结合的小分子物质、中分子物质及不与蛋白质结合的水溶性小分子物质[7]。β2-MG是一种小分子量蛋白质,随着肾小球滤过功能降低,其血液浓度显著增高,增加了相关器官淀粉样病变的发生率。IS属于血浆蛋白结合小分子物质的一种,其水平的增高会导致肾小管间质纤维化快速进展,促进肾小球硬化,加快肾功能减退速度。PTH是分子量300~12 000的中分子物质,是引起尿毒症患者心脏纤维化的主要因素之一,其水平与终末期肾病患者病死率成正相关。Scr、BUN等是不与蛋白质结合的水溶性小分子物质,同时也是判定肾功能改善效果的重要指标[8]。本研究结果显示,观察组患者治疗后PTH、β2-MG、IS、BUN、Scr、UA水平均较对照组低,提示血液透析联合中药结肠透析能够清除机体内毒素,改善肾功能。临床分析认为,大黄提取物具有荡涤肠胃的功效,牡蛎含有多种钙质既能够调节中药透析液的渗透压,促进有毒物质的排放,吸附毒素,同时又能够调节钙磷代谢,降低毒素重吸收; 蒲公英提取物具有抑制感染的功效,能够调节炎症因子水平,通过结肠透析调节机体内激素分泌水平,改善机体营养状况,更利于疾病的快速控制。尿毒症在祖国医学中属于“癃闭”“关格”范畴。中医认为,脾、肾亏虚与本病的发生与发展密切相关,脾虚则运化功能失常,泄泻不利,肾虚则瘀毒滞留,不能排除体外,以健脾补肾、通淋泄浊为治疗原则[9]。中药内制大黄泻浊、散瘀,蒲公英利尿解毒、清热散结,牡蛎敛阴潜阳,3种药合用共奏利尿泻浊、排毒消滞之功;熟附子具有扶阳气、除湿散寒、利水泻浊的效果,中和大黄、牡蛎、蒲公英之寒气;红参扶正固脱、补气益脾;红花温阳活血、祛瘀通经,诸药共用,固本泄浊,补肾通淋。范彦君等[10]研究表明,结肠透析联合血液透析可有效改善机体炎症因子及毒素水平,与本研究结果一致。
综上所述,中药结肠透析联合血液透析可以调节肠道菌群及钙磷代谢,促进血液与肠腔间溶质及水交换,治疗尿毒症的效果显著,可有效降低炎症因子水平,促进尿毒症毒素排出,改善肾功能。

