贝伐珠单抗联合DDP化疗方案治疗非小细胞肺癌患者的疗效观察
王道峰, 伏 俊, 房三友
(江苏省泰兴市人民医院 呼吸内科, 江苏 泰兴, 225400)
肺癌为临床常见恶性肿瘤之一,根据病理类型可分为小细胞肺癌与非小细胞肺癌(NSCLC), 而NSCLC比率高达80%, 其肿瘤细胞的生长、分裂较小细胞肺癌慢,扩散转移更晚[1-2]。研究[3]显示,约75%的NSCLC患者就诊时已为中晚期,错失了最佳手术时机,通常推荐采用化疗治疗。以铂类为主的双药联合化疗是晚期NSCLC患者的常用治疗方案,但也存在敏感性不佳、疗效不理想、肿瘤易复发及转移等问题[4]。贝伐珠单抗作为一种血管内皮生长因子(VEGF)抑制剂,可通过结合VEGF异构体,抑制VEGF发挥作用,从而抑制肿瘤生长[5-6]。本研究探讨贝伐珠单抗联合DDP化疗方案(顺铂联合多西紫杉醇)对NSCLC患者血清VEGF、缺氧诱导因子-1α(HIF-1α)、基质细胞衍生因子-1α(SDF-1α)的影响,现报告如下。
1 资料与方法
1.1 临床资料
选取2014年6月—2017年5月本院NSCLC患者64例,采用简单随机分组法分为观察组和对照组,每组32例。2组患者性别、年龄、卡氏评分、临床分期、病理类型等一般资料比较,差异均无统计学意义(P>0.05)。见表1。本研究经本院医学伦理委员会审核批准。纳入标准: ① 符合《外科学》中NSCLC相关诊断标准[7]者; ② 临床分期Ⅲb~Ⅳ期者; ③ 卡氏评分≥60分者; ④ 预计生存期≥3个月者; ⑤ 患者及家属均自愿签署知情同意书。排除标准: ① 伴有心、肾、肝等重要脏器功能障碍者; ② 合并胸腔积液或恶性心包积液者; ③ 合并其他恶性肿瘤者; ④ 纳入研究前4周内有外科手术或外伤史者; ⑤ 合并血液系统、免疫系统或内分泌系统严重疾病者。

表1 2组临床资料比较
1.2 方法
对照组采用DDP化疗方案(顺铂联合多西紫杉醇), 40 mg/m2多西紫杉醇(Rhone Poulenc Rorer, 批准文号X20010341), 第1、8天; 20 mg/d顺铂(齐鲁制药有限公司,国药准字H37021357), 第1~5天; 21 d为1个疗程,连续治疗3个疗程。观察组在对照组基础上加用贝伐珠单抗治疗,将7.5 mg/kg贝伐珠单抗[Roche Pharma(Switzerland)Ltd., 批准文号S20170036)溶于100 mL生理盐水中静脉滴注,首次滴注时间≥90 min, 第1天。辅助使用3个化疗周期。
1.3 检测指标
抽取患者清晨空腹状态下肘静脉血5 mL, 3 000转/min离心15 min, 取上清液保存于-70 ℃环境中待检,采用酶联免疫吸附法检测VEGF-A、VEGF-B、VEGF-C水平。采用电化学发光法测定血清糖类抗原19-9(CA199)、癌胚抗原(CEA)、细胞角蛋白19片段(CYFRA21-1)水平。采用反转录-聚合酶链式反应(RT-PCR)技术检测HIF-1α、SDF-1α mRNA表达量。上述操作严格遵循上海生物工程公司提供的试剂盒说明书进行。比较2组治疗前后上述指标的变化。
1.4 疗效判定标准
完全缓解(CR): 病灶完全消失,且持续4周以上; 部分缓解(PR): 病灶双径乘积缩小50%以上, 且持续4周以上; 进展(PD): 病灶双径乘积增加大于 25%, 或出现新病灶; 稳定(SD): 未达到部分缓解、进展的标准。客观缓解率(ORR)=(CR+PR)/总例数×100%, 疾病控制率(DCR)=(CR+PR+SD)/总例数×100%[8]。比较2组临床疗效。比较2组治疗期间毒副反应发生率。比较2组随访6、12、24个月的生存率。
1.5 统计学方法
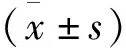
2 结 果
2.1 2组临床疗效比较
观察组ORR、DCR均高于对照组,差异有统计学意义(P<0.05)。见表2。

表2 2组临床疗效比较[n(%)]
2.2 2组血清VEGF-A、VEGF-B、VEGF-C水平比较
治疗后,观察组血清VEGF-A、VEGF-B、VEGF-C水平低于对照组,差异有统计学意义(P<0.05)。见表3。
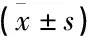
表3 2组血清VEGF-A、VEGF-B、VEGF-C水平比较 ng/mL
2.3 2组HIF-1α、SDF-1α的mRNA表达量比较
治疗后,观察组HIF-1α、SDF-1α的mRNA表达量低于对照组,差异有统计学意义(P<0.05)。见表4。
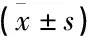
表4 2组HIF-1α、SDF-1α的mRNA表达量比较
2.4 2组血清肿瘤标志物比较
治疗后,观察组血清CA199、CEA、CYFRA21-1水平低于对照组,差异有统计学意义(P<0.05)。见表5。
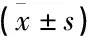
表5 2组血清肿瘤标志物比较
2.5 2组毒副反应发生率比较
2组毒副反应发生率比较,差异无统计学意义(P>0.05)。见表6。

表6 2组毒副反应发生率比较[n(%)]
2.6 2组生存率比较
随访期间,观察组 2例,对照组失访4例。随访6、12个月, 2组生存率比较,差异无统计学意义(P>0.05)。随访24个月,观察组生存率高于对照组,差异有统计学意义(P<0.05)。见表7。经Log-rank检验, 2组生存曲线差异有统计学意义(P<0.05)。见图1。

图1 2组生存曲线比较

表7 2组生存率比较[n(%)]
3 讨 论
NSCLC患者早期无典型临床表现,多数患者就诊时已发展至晚期,需接受化疗[9-10]。目前,临床多采用以含铂的联合化疗方案作为NSCLC的标准治疗方式,其中DDP化疗方案较为常用。
目前, DDP化疗方案治疗NSCLC的效果较为肯定,但NSCLC恶性程度高,具有较强的血管新生能力及远处转移能力,单纯采用化疗药物治疗的临床受益有限。
研究[11]发现,肿瘤组织生长必须依靠新生血管生成并为其提供足够的氧气及营养物质,而新生血管生成与肿瘤发生、发展、浸润、转移等密切相关。目前,在已知的促血管生成促进因子中,VEGF对新生血管生成的促进作用最为显著,是与肿瘤血管新生关系密切的稳定性最高、功能最强的细胞生长因子,包括VEGF-A、VEGF-B、VEGF-C共3种亚型,其水平变化可反映肿瘤细胞活性[12]。贝伐珠单抗是全世界首个批准上市的VEGF抑制剂,药理学研究[13-14]表明,贝伐珠单抗以VEGF作为靶点,可与其竞争性结合,抑制血管内皮细胞分裂、增殖,同时增加血管通透性,进而阻断肿瘤新生血管生成,最终发挥抗肿瘤效应。本研究结果显示,观察组治疗后血清VEGF-A、VEGF-B、VEGF-C水平低于对照组, ORR、DCR高于对照组,差异均有统计学意义(P<0.05), 提示贝伐珠单抗联合DDP化疗方案可显著抑制NSCLC患者血清VEGF表达,提高治疗效果。分析原因为DDP化疗方案中的顺铂是一种细胞周期非特异性药物,杀伤肿瘤细胞作用效果与药物浓度有关,经动脉给药后,高浓度顺铂可直接作用于癌变病灶,提高化疗效果[15]; 而多西紫杉醇属于抗微管类药物,可结合微管蛋白,阻断肿瘤细胞,促使其凋亡[16]; DDP化疗方案联合贝伐珠单抗可通过阻断肿瘤新生血管生成发挥协同增效作用,疗效优于单纯化疗。
HIF是一种转录因子,在缺氧环境下广泛存在于人体中,维持氧稳态,其主要成分HIF-1α参与血管形成、恶性肿瘤进展、迁移等,检测其水平有助于评估恶性肿瘤的预后。研究[17]表明, NSCLC患者病灶组织中HIF-1α高表达与其临床分期、转移情况等有关。SDF-1α是一种小分子细胞因子,属于趋化因子蛋白家族,可增强肝细胞源性Tip内皮细胞迁移能力。肺癌的转移伴有大量新生血管生成,在肿瘤微环境作用下, SDF-1α通过自分泌、旁分泌方式参与血管生成,加快肿瘤细胞生长。此外,肿瘤微环境中间质细胞分泌的SDF-1α可作为旁分泌因子,激发、维持原发及转移部位肿瘤细胞高增殖率[18]。CA199作为肺癌肿瘤表达的糖类抗原,随病情发展水平不断升高[19-22]; CEA主要由肿瘤细胞分泌,肺癌分期越晚,其在血清中水平越高[23-25]; CYFRA21-1在肿瘤上皮细胞中含量较高,在肺癌患者血清中含量更加显著,肿瘤分期越晚,淋巴结转移程度越严重,其水平越高[26-28]。本研究中,观察组治疗后血清CA199、CEA、CYFRA21-1水平及HIF-1α、SDF-1α的mRNA表达量低于对照组,差异有统计学意义(P<0.05), 充分说明贝伐珠单抗联合DDP化疗方案治疗NSCLC, 可明显降低患者血清CA199、CEA、CYFRA21-1水平,抑制HIF-1α、SDF-1α表达,可能与贝伐珠单抗抑制新生血管生成有关。2组毒副反应发生率相比,差异无统计学意义(P>0.05), 提示贝伐珠单抗非特异性毒性较低,不会增高药物毒副反应发生率,安全性高。本研究观察组随访24个月生存率高于对照组,差异有统计学意义(P<0.05), 可能与联合方案可有效提高治疗效果、延缓病情进展、治疗安全性高等因素有关。
综上所述,贝伐珠单抗联合DDP化疗方案可显著降低NSCLC患者血清VEGF、CA199、CEA、CYFRA21-1水平,抑制HIF-1α、SDF-1α表达,提高治疗效果及生存率,且安全性较好。

