中国农村老年人骨密度与血糖水平的关系研究 ①
唐 旭, 魏 怡, 龙冰霜, 喻国旗, 覃健, 张志勇
( 广西医科大学公共卫生学院,广西 南宁 530000)
慢性病已成为危害我们健康的主要疾病,尤其是在农村地区[1]。在世界范围内,骨质疏松症和糖尿病分别影响着2亿人和3.8亿人,其中大多数人生活在农村地区[2-3],由于缺乏健康意识,医疗资源不足,经济相对落后,农村居民骨质疏松的漏诊率高,预后差[4-5]。骨质疏松症(OP)是一种骨质疏松增加骨折风险的疾病[6],这是老年人骨折最常见的原因。糖尿病(DM)是一种长期高血糖的代谢性疾病,血糖是其最重要的生化指标[7]。随着越来越多的老年人同时罹患骨质疏松症和糖尿病,许多研究试图探讨骨质疏松症是否与糖尿病患病有关[8]。无论糖尿病类型如何,糖尿病人的骨折风险都比非糖尿病人高[9-10]。在此基础上,有文章提示骨密度与血糖之间的关联[11]。笔者对广西某地区的农村人口进行调查,解释骨密度与血糖之间的关系。
1 资料与方法
1.1 一般资料
2016年8月至2019年3月,共有4 621多名60岁及以上的老人接受了调查。在实验室对收集到的数据和生化指标进行筛选后,剔除数据不完整的受试者。最后,在本研究中纳入了4 275份有效样本,年龄60~100岁,其中男1 728名,女2 547名。除问卷调查收集的基本资料外,还进行健康检查,包括身高、体重、骨密度。
1.2 骨密度以及血糖测定
本研究采用超声骨密度仪测量手部中段至肘部的骨密度(BMD)。按WHO推荐的诊断标准:骨密度>-2.5为非骨质疏松组,骨密度<-2.5为骨质疏松组。老年人空腹血样在清晨采集,并测量血糖。根据国际标准,将空腹血糖分为4组:低血糖组(≤3.9 mmol/L)、正常血糖组(3.9~6.1 mmol/L)、空腹血糖受损组(6.1~7.0 mmol/L)和高血糖组(>7.0 mmol/L)。
1.3 统计学方法
2 结果
2.1 人群一般情况
研究对象中男1 728名,占40.40%;女2 547名,占59.60%,平均年龄(69.27±6.42)岁。体质指数(BMI)的平均值为22.06 kg/m2,标准差为3.17,总体在正常范围内。空腹血糖值为(4.98±1.55) mmol/L,总体空腹血糖值偏低。而骨密度T值为(-1.09±1.90),总体偏低,且离散趋势大。
2.2 4个血糖组之间主要指标比较
4个血糖组间性别分布的差异有显著性(P<0.05);4个血糖组间年龄组成没有显著差异(P=0.117);4个血糖组间BMI值有差异,且血糖越高的组,BMI的平均值也越高;4个血糖组间骨密度的值有差异,骨密度(BMD)在低血糖组和高血糖组中均值较高。详见表1。
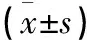
表1 各血糖组主要指标分布
2.3 各组人群骨质疏松发病相关因素的Logistics回归分析
采用Logistic回归方法分别对4个组患者骨质疏松的影响因素进行校正,生成4个回归方程。首先进行单因素Logistic回归,然后使用进退法对各个协变量进行筛选,最终只有BMI,年龄以及性别进入方程作为自变量。根据骨密度是否>-2.5,将老年人分为骨质疏松组和非骨质疏松组,以此作为因变量。在4个组中,性别对骨质疏松的发生影响均显著。低空腹血糖组、正常空腹血糖组、空腹血糖受损组骨质疏松发生率与年龄呈正相关(P<0.05),而高空腹血糖组与年龄无显著相关性(P>0.05)。多因素调整后,低空腹血糖组、空腹血糖受损组、高空腹血糖组BMI与骨质疏松发生的相关性无统计学意义(P>0.05)。详见表2。

表2 骨质疏松的Logistics回归分析
通过观察各组回归模型OR值的95%CI,年龄的95%CI仅在高空腹血糖组包含1.000,表明在60岁以上的年龄段,年龄与高空腹血糖组骨质疏松的发生不再呈正相关。详见图1。

图1 骨质疏松的Logistic回归森林图横轴为OR值,红线为95%可信区间, 黑点为点估计值,右侧数据为具体数值
3 讨论
在本研究中,空腹血糖值为(4.98±1.55) mmol/L,明显低于上海黄浦区、济南市和南京市60岁老人的空腹血糖平均水平[12-14]。该地区的桡骨骨密度为(-1.09±1.90),低于中国人平均标准。性别、年龄、BMI均为骨质疏松发病的影响因素,与以往的研究一致[2, 6, 15]。年龄是骨质疏松的危险因素,但是我们发现在高血糖组中这个规律不复存在。各组间的年龄分布无显著性差异,而高血糖组的人群骨质疏松发病率未随着年龄增长而升高(P=0.071)。
高血糖组的人群骨密度相较其他组的人群骨密度较高,这个结果可能是由于糖尿病患者的营养管理较好导致骨营养较好,也可能是由于长期使用某些药物对BMD产生了影响[16-17]。在许多队列研究中,3~5年内老年糖尿病患者的骨折发生率高于非糖尿病老年人,尽管他们的骨密度高于非糖尿病老年人[9, 10, 18]。这可能暗示高血糖可能导致较高的BMD,但骨强度较低,导致骨折的风险更高[19]。在评估糖尿病患者骨折的风险时,不能仅仅依靠BMD,需要一些其他的评估方法,如QCT或其他评估方式,以评估骨强度,从而全面评估骨折风险。如果以普通人的标准来判断骨折的风险,那么我们就低估了它的风险。为了减少老年人骨折的风险,应该考虑血糖状况,结合Q-CT测量骨强度。有时还需要OST和MORES[20-21]。在本研究中,血糖与骨密度之间没有线性关系,这与某些临床研究结果不一致,其中可能的原因很多,样本例数以及样本依从性等都有可能导致结果出现偏差。胰岛素或其他降血糖药物的使用也可能是影响骨密度的一个因素,但在动物实验中,研究人员发现胰岛素在预防骨质疏松症方面没有发挥关键作用[16]。

