降钙素原、超敏C-反应蛋白、白细胞计数对新生儿脓毒症早期诊断的临床意义
杨志明 黄瑞文 廖镇宇
新生儿脓毒症是一种全身炎性反应综合征,主要由细菌、真菌、寄生虫、病毒感染等造成,会对多器官功能造成影响,严重者甚至导致脓毒性休克,病死率较高[1]。早期对脓毒症病情严重程度进行准确判断有利于把握治疗时机,对临床尽早制定治疗计划、改善预后、降低病死率具有重要意义。近年来,血清降钙素原(procalcitonin,PCT)在脓毒症和细菌感染等炎症疾病诊断中得到了广泛使用,且诊断效能较高[2]。超敏C-反应蛋白(hypersensitive C-reactive protein,hs-CRP)由肝脏合成,是比较敏感的炎症标志物,但特异度较低。白细胞计数(white blood cell count,WBC)水平在机体发生炎症反应时会发生明显变化,其检测有利于对病情进行判断[3]。本院在新生儿脓毒症早期诊断中对患儿的PCT、hs-CRP、WBC水平进行检测,可对新生儿脓毒症病情严重程度作出较为准确的判断,现报告如下。
1 资料与方法
1.1 研究对象 选择2018年1月—2019年6月本院收治的88例新生儿脓毒症患儿作为研究对象。
1.1.1 新生儿脓毒症确诊标准 有临床异常表现,且血培养或脑脊液(或其他无菌腔液)培养呈阳性。
1.1.2 新生儿脓毒症临床诊断 有临床异常表现且满足下列任意1项:① 血液非特异性检查≥2项阳性;② 脑脊液检查异常;③ 血中检出特种细菌的DNA或抗原,血液非特异性检查任意2项异常。血液非特异性检查阳性标准:① WBC≤5×109/L或增多(≤3 d者 WBC≥30×109/L;>3 d 者 WBC≥20×109/L);② CRP >8 mg/L;③ 血小板计数(platelet count,PLT)≤100×109/L;④ 血清 PCT≥0.5 μg/L(>3 d);⑤ 不成熟中性粒细胞/总中性粒细胞比值(I/T)≥0.16。
1.1.3 排除标准 ① 患有血液系统疾病;② 患有恶性肿瘤;③ 存在出生缺陷、先天性心脏病;④ 患有肝肾功能疾病;⑤ 入院前应用抗菌药物; ⑥ 患有自身免疫性疾病。
1.1.4 伦理学 本研究符合医学伦理学标准,并经本院伦理委员会批准(审批号:HCHLL-2020-89),所有对患儿的检测均获得过患儿监护人知情同意。
1.2 研究分组:以88例新生儿脓毒症患儿为脓毒症组,其中确诊脓毒症组(40例)、临床诊断脓毒症组(48例);根据血培养结果将确诊脓毒症患儿分为革兰阳性(Gram positive,G+)菌亚组(17例)和革兰阴性(Gram negative,G-)菌亚组(23例)。另选择同期本院收治的非感染和局部感染新生儿各88例分别作为非感染组和局部感染组。局部感染组主要包括肺炎、肠炎、脓疱疹等;非感染组主要包括新生儿黄疸、新生儿呼吸窘迫综合征、新生儿颅内出血等。
1.3 检测指标及方法 入院后采集所有患儿空腹静脉血5 mL,以2 000 r/min(离心半径13.5 cm)离心10 min分离血清,采用单克隆抗体法检测PCT,采用免疫比浊法检测hs-CRP,Cobas C 501全自动免疫分析仪和试剂盒均由罗氏(中国)有限公司生产;采用白细胞检测试剂盒(江苏科特生物公司)测定WBC[4];所有操作均严格按照说明书进行。
1.4 观察指标 ① 比较3组PCT、hs-CRP、WBC水平;② 比较确诊脓毒症和临床诊断脓毒症患儿的PCT、hs-CRP、WBC水平;③ 比较确诊脓毒症患儿中G+菌和G-菌亚组的PCT、hs-CRP、WBC水平。
1.5 统计学方法 使用SPSS 20.0统计软件分析数据,符合正态分布的计量资料以均数±标准差()表示,组内比较采用方差分析,组间比较采用F检验和t检验;计数资料以例表示。P<0.05为差异有统计学意义。
2 结果
2.1 一般资料 3组患儿性别、日龄等一般资料比较差异均无统计学意义(均P>0.05),有可比性。见表1。
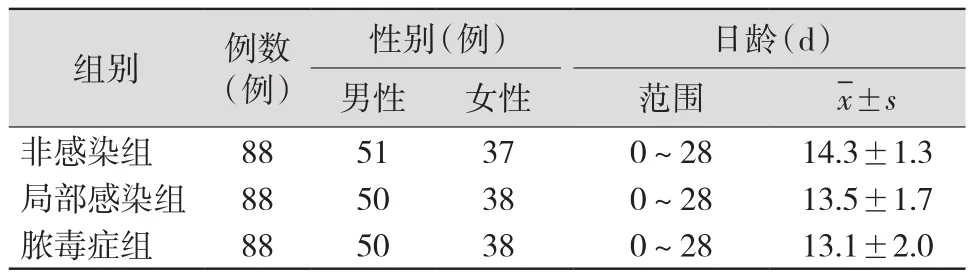
表1 3组患儿一般资料比较
2.2 3组患儿PCT、hs-CRP、WBC水平比较 脓毒症组PCT、hs-CRP、WBC水平均明显高于非感染组和局部感染组,局部感染组PCT、hs-CRP、WBC水平均明显高于非感染组(均P<0.05)。见表2。
表2 3组患儿的PCT、hs-CRP、WBC水平比较()

表2 3组患儿的PCT、hs-CRP、WBC水平比较()
注:PCT为降钙素原,hs-CRP为超敏C-反应蛋白,WBC为白细胞计数;与非感染组比较,aP<0.05;与局部感染组比较,bP<0.05
组别 例数(例)PCT(μg/L) hs-CRP(mg/L)WBC(×109/L)非感染组 88 0.5±0.1 18.8± 5.8 5.4±1.2局部感染组 88 10.1±1.7 a 88.8± 4.9 a 9.7±2.1 a脓毒症组 88 14.2±2.9 ab 115.4±32.1 ab 13.8±4.7 ab
2.3 确诊脓毒症组和临床诊断脓毒症组患儿的PCT、hs-CRP、WBC水平比较 确诊脓毒症组和临床诊断脓毒症组患儿PCT、hs-CRP、WBC水平比较差异均无统计学意义(均P>0.05)。见表3。
表3 确诊脓毒症组和临床诊断脓毒症组的PCT、hs-CRP、WBC 水平比较()

表3 确诊脓毒症组和临床诊断脓毒症组的PCT、hs-CRP、WBC 水平比较()
注:PCT为降钙素原,hs-CRP为超敏C-反应蛋白,WBC为白细胞计数
WBC(×109/L)确诊脓毒症组 40 13.7±1.3 110.8±26.4 12.8±3.2临床诊断脓毒症组 48 14.4±1.5 113.5±27.8 13.3±3.1 t值 1.111 1.218 1.453 P值 0.568 0.721 0.666组别 例数(例)PCT(μg/L)hs-CRP(mg/L)
2.4 G+菌和G-菌亚组确诊脓毒症患儿PCT、hs-CRP、WBC水平比较 G-菌亚组患儿PCT、hs-CRP、WBC水平均明显高于G+菌亚组(均P<0.05)。见表4。
表4 G+菌和G-菌亚组确诊脓毒症患儿PCT、hs-CRP、WBC 水平比较()
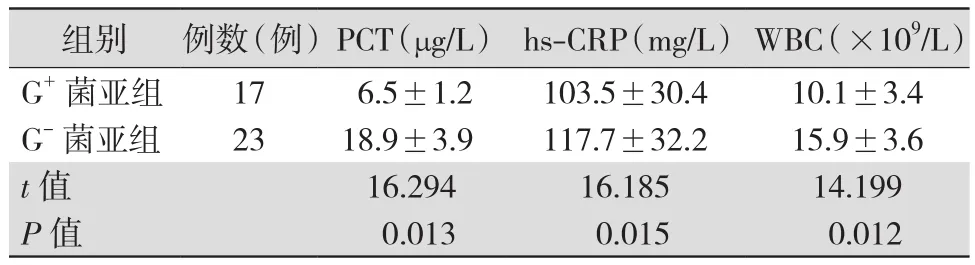
表4 G+菌和G-菌亚组确诊脓毒症患儿PCT、hs-CRP、WBC 水平比较()
注:G+为革兰阳性,G-为革兰阴性,PCT为降钙素原,hs-CRP为超敏C-反应蛋白,WBC为白细胞计数
组别 例数(例)PCT(μg/L) hs-CRP(mg/L) WBC(×109/L)G+菌亚组 17 6.5±1.2 103.5±30.4 10.1±3.4 G-菌亚组 23 18.9±3.9 117.7±32.2 15.9±3.6 t值 16.294 16.185 14.199 P值 0.013 0.015 0.012
3 讨论
3.1 新生儿脓毒症研究现状 脓毒症是指由感染反应失控导致的器官功能不全,病死率较高[5]。新生儿自身免疫系统发育尚未成熟,抵抗力较低,极易发生感染,是罹患脓毒症的高危人群,有研究显示,大约有8%~80%的新生儿死亡与感染有关,在活产婴儿中,临床诊断脓毒症的概率约为17.0%,血培养阳性率约为0.6%[6]。脓毒症会累及患儿免疫系统,促使多种炎症因子释放,使微循环发生异常,最终导致多器官功能障碍或休克,病死率高。因此,临床上及早发现并采取有效治疗措施对改善患儿预后至关重要。新生儿脓毒症早期症状不典型,诊断有一定难度,目前血培养是诊断新生儿脓毒症的“金标准”,虽然因其所需时间较长,阳性率较低而易使患儿错过最佳治疗时间,但尚未有其他检查手段可以替代,因此,寻找有效、可靠的诊断标志物非常重要。近年来,PCT、hs-CRP、WBC等炎症标志物在新生儿脓毒症早期诊断中起到非常重要的作用[7]。
3.2 通过PCT、hs-CRP、WBC联合检测早期诊断新生儿脓毒症 hs-CRP主要由肝脏合成,目前在感染性疾病的早期诊断中被广泛使用,可对感染性疾病和炎症反应疾病进行有效诊断。当机体发生感染后,hs-CRP会显著升高,而感染症状一旦被控制,hs-CRP水平则降低。因此,在临床中要尽早对患儿病情进行诊断和治疗,以便改善预后。现代医学技术将hs-CRP检测的准确度和敏感度显著提高,使其可对低水平炎症反应进行有效区分,但是,某些非感染相关因素也会使hs-CRP水平升高,因此该指标特异度较低[8]。细菌感染性脓毒症诊断中单纯使用hs-CRP存在一定的局限性,需要与其他标志物联合检测。
WBC也是临床诊断细菌感染性疾病的常用指标,其检测速度较快、操作简单、费用较低,与其他检测指标相比优势明显,但是WBC的个体差异较大,影响因素较多,如血细胞破坏、急性中毒、出血和严重器官组织损伤等均会改变WBC水平,因此WBC单独检测对脓毒症的诊断效能较低,无法准确、有效地判断感染情况和病情严重程度,在脓毒症早期诊断中有一定局限性[9]。因此,可将WBC与其他指标联合检测用于感染性疾病的诊断。
PCT是一种降钙素前体蛋白质,在健康者体内血清 PCT 水平低于 0.05 μg/L[10]。当发生过敏反应、自身免疫反应、慢性炎症反应、局部轻微感染时PCT不会显著升高,脓毒症患儿机体中的炎症因子会侵袭肝脏、肾脏、肌肉等器官组织,促使PCT大量合成并释放入血液中,最终使PCT在血清中水平显著升高[11]。机体在感染后的3~6 h内PCT会显著升高,于12~48 h达到峰值;而机体发生病毒感染后,PCT不会发生明显变化,因此,PCT可反映早期细菌性感染疾病的严重程度。Chen等[12]研究证实,PCT在机体内一般比较稳定,半衰期为25~30 h,不易受到激素或药物影响。PCT水平在全身严重细菌感染和脓毒症患者血清中显著升高,且持续时间较长,因此,可对患儿PCT水平进行检测,用以预测和诊断感染性疾病[13-14]。有研究表明,单独应用PCT作为诊断新生儿脓毒症的指标漏诊率低,但误诊率较高[15]。hs-CRP、WBC、PCT 诊断感染性疾病均有各自的优势和局限性,因此,将三者联合应用可以提高感染性疾病诊断的准确性和特异性。
本研究探讨脓毒症组、局部感染组及非感染组患儿血清中PCT、hs-CRP、WBC水平差异,并比较确诊脓毒症和临床诊断脓毒症以及确诊脓毒症组中G+菌和G-菌亚组患儿的3种指标水平。结果表明,脓毒症组PCT、hs-CRP、WBC水平均明显高于局部感染组和非感染组;局部感染组PCT、hs-CRP、WBC水平均明显高于非感染组,表明脓毒症组和局部感染组的PCT、hs-CRP、WBC水平均显著高于非感染组,且与感染严重程度成正比,上述指标在新生儿脓毒症早期诊断中具有良好的效能。
确诊脓毒症组中G-菌亚组患儿PCT、hs-CRP、WBC水平均明显高于G+菌亚组,这是因为G-菌感染后机体会受到内毒素和细胞因子的刺激,进而导致PCT、hs-CRP、WBC水平显著升高,且PCT升高更为明显。G+菌感染后,机体只会受到细胞因子的刺激,因此,G+菌感染后PCT、hs-CRP、WBC水平低于 G-菌感染后[16-17]。Koivula等[18]研究表明,G-菌感染时血清PCT水平仅轻度升高,G-菌感染时PCT水平则显著升高。王松炎等[19]研究发现,当以2.43 μg/L做为PCT临界值时,对鉴别G-菌或G+菌感染具有最佳诊断效能。本研究显示,G-菌亚组脓毒症患儿的PCT、hs-CRP、WBC 3项指标升高更明显,对临床上预测感染菌种和指导早期抗菌药物应用有一定意义,但每种炎症指标预测感染菌种的最佳临界值尚待进一步研究。
综上所述,PCT、hs-CRP、WBC可作为早期新生儿脓毒症快速诊断的指标,其水平与疾病严重程度成正比,对上述指标进行检测有利于对感染严重程度进行评估,为临床治疗提供科学依据。G-菌亚组较G+菌亚组的炎症指标上升更明显,对临床医师早期抗菌药物选择有一定的参考价值,但不论是哪一种单一的炎症标志物在早期新生儿脓毒症诊断或判别感染严重程度方面都有各自的优势和局限性,因此,临床上联合检测多种炎症标志物可以更好地提高诊断特异度和敏感度,有助于指导临床用药,改善患儿预后,降低病死率。
利益冲突 所有作者均声明不存在利益冲突

