生长抑素联合泮托拉唑治疗重症急性胰腺炎对炎症因子的影响
井绪臣
[摘要] 目的 探討生长抑素联合泮托拉唑治疗重症急性胰腺炎对炎症因子的影响。 方法 选择2019年1~12月在我院诊断治疗的重症急性胰腺炎患者100例为研究对象,随机分为观察组与对照组,每组各50例。对照组给予生长抑素治疗,观察组在此基础上给予泮托拉唑治疗。比较两组治疗后的临床疗效、症状、体征分级量化记分、Balthazar CT严重指数、APACHE Ⅱ评分及血清CRP、TNF-α、IL-6、IL-8水平。 结果 (1)观察组临床疗效显著优于对照组,差异有统计学意义(P<0.05)。(2)治疗后两组症状、体征分级量化记分、Balthazar CT严重指数、APACHE Ⅱ评分均显著低于治疗前,差异有统计学意义(P<0.05);治疗后观察组症状、体征分级量化记分、Balthazar CT严重指数、APACHE Ⅱ评分显著低于对照组,差异有统计学意义(P<0.05)。(3)治疗后两组血清CRP、TNF-α、IL-6、IL-8水平均呈显著下降趋势,与治疗前比较,差异有统计学意义(P<0.05)。治疗后7 d观察组患者血清CRP、TNF-α、IL-6、IL-8水平显著低于对照组,差异有统计学意义(P<0.05)。 结论 生长抑素联合泮托拉唑治疗重症急性胰腺炎可显著缓解症状,降低血清炎症因子水平。
[关键词] 生长抑素;泮托拉唑;重症急性胰腺炎;炎症因子
[中图分类号] R576 [文献标识码] B [文章编号] 1673-9701(2020)29-0117-04
[Abstract] Objective To explore the effect of somatostatin combined with pantoprazole on severe inflammatory factors in the treatment of severe acute pancreatitis. Methods A total of 100 cases of severe acute pancreatitis diagnosed and treated in our hospital from January to December 2019 were selected as the research object. They were randomly divided into observation group and control group, with 50 cases in each group. The control group was given somatostatin treatment, and the observation group was given pantoprazole treatment on this basis. The clinical efficacy, quantitative scores of symptoms and signs grades, Balthazar CT severity index score, APACHE Ⅱ score, and serum CRP, TNF-α, IL-6, and IL-8 levels were compared between the two groups after treatment. Results (1)The clinical efficacy of the observation group was significantly better than that of the control group, and the difference was statistically significant (P<0.05). (2)The quantitative scores of symptoms and signs grades, Balthazar CT severity index score and APACHE Ⅱ score of the two groups were significantly lower after treatment than before treatment, and the differences were statistically significant(P<0.05). After treatment, the quantitative scores of symptoms and signs grades, Balthazar CT severity index score, and APACHE Ⅱ score were significantly lower in the observation group than in the control group, and the difference was statistically significant(P<0.05). (3)After treatment, the levels of serum CRP, TNF-α, IL-6 and IL-8 in two groups showed a significant downward trend, and the differences were statistically significant compared with before treatment (P<0.05). The levels of serum CRP, TNF-α, IL-6 and IL-8 in the observation group were significantly lower than those in the control group 7 days after treatment, and the differences were statistically significant(P<0.05). Conclusion Somatostatin combined with pantoprazole in the treatment of severe acute pancreatitis can significantly relieve symptoms and reduce serum inflammatory factor levels.
[Key words] Somatostatin; Pantoprazole; Severe acute pancreatitis; Inflammatory factors
急性胰腺炎是临床常见的急腹症,随着医疗技术的发展,其死亡率、并发症率显著下降,但仍有部分患者发展为重症急性胰腺炎,危及患者生命。重症急性胰腺炎患者多合并脏器功能衰竭及全身炎症反应[1-2]。细胞因子风暴在重症急性胰腺炎发生发展过程中可能发挥了重要作用[3]。生长抑素是临床常用的急性胰腺炎治疗药物,可以抑制生长激素、促甲状腺激素、胰岛素、胰高血糖素分泌[4]。泮托拉唑是一种质子泵抑制剂药物,抑制胃酸分泌。有报道泮托拉唑联合生长抑素治疗重症急性胰腺炎能提高临床疗效[5]。本研究分析生长抑素联合泮托拉唑治疗重症急性胰腺炎对炎症因子的影响,以期为临床治疗提供参考,现报道如下。
1资料与方法
1.1一般资料
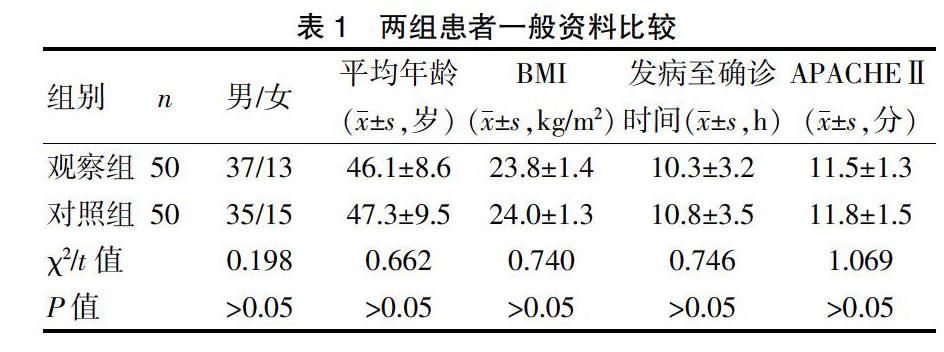
选择2019年1~12月在我院诊断治疗的重症急性胰腺炎患者100例为研究对象。纳入标准:年龄18~80岁,符合重症急性胰腺炎的诊断标准[6],发病至确诊时间<48 h。排除标准:合并慢性炎症、恶性肿瘤、免疫功能缺陷、严重脏器功能障碍、糖尿病等慢性疾病者。100例患者随机分为观察组与对照组,每组各50例。两组患者一般资料比较,差异无统计学意义(P>0.05)。见表1。本研究经医院医学伦理委员会批准。
1.2治疗方法
两组均给予常规治疗,包括禁食、胃肠减压、预防感染、纠正水、电解质、酸碱平衡。对照组在常规治疗的基础上加用生长抑素(Merck Serono SA Aubonne Branch,国药准字:H20090929,规格:3 mg)治疗,3 mg生长抑素加入500 mL生理盐水,250 μg/h的速度匀速泵入。观察组在对照组的基础上加用泮托拉唑(成都天台山制药有限公司,国药准字:H20066227,规格:40 mg)静脉滴注治疗,40 mg/次,1次/12 h。两组疗程均为10 d。
1.3评价标准
(1)比较治疗前后两组症状、体征分级量化记分[7]、Balthazar CT严重指数分级[8]、APACHE Ⅱ评分[9]。Balthazar CT严重指数分级标准:胰腺CT表现:正常为A级,评0分;局灶或弥漫性胰腺肿大为B级,评1分;胰腺实质及周围炎性改变,胰周轻度渗出,为C级,评2分;除C级外,胰周渗出显著,胰腺实质内或胰周单个液体聚集为D级,评3分;2个或以上胰腺内外液体积聚,包括胰腺和脂肪坏死、胰腺脓肿,为E级,评4分。APACHE Ⅱ评分包括急性生理评分、年龄评分及慢性生理评分三部分,理论最高分71分,≥8分为重症。症状、体征分级量化记分:症状包括腹痛、恶心呕吐、腹胀、小便、大便、烦渴、潮热汗出,根据情况评1~3分,症状越重,分值越高;体征包括压痛、反跳痛、肌紧张、肠鸣音、假性肠梗阻、手足搐搦、Grey-tuner征、Gullen征、发热,根据情况评1~3分,分数越高情况越严重。(2)分别于入院时及治疗后7 d采集患者外周静脉血5 mL,抗凝后取上清液,-80℃保存待测。检测指标包括CRP、TNF-α、IL-6、IL-8,采用ELISA方法检测,试剂盒由默沙克生物提供(产品编号:kt98810、kt98069、BA23047、kt98090),操作严格按说明书步骤执行。
1.4临床疗效评价
临床痊愈:症状、体征分级量化记分0分,Balthazar CT严重指数A级,APACHE Ⅱ0分;显效:症状、体征分级量化记分0~2分,Balthazar CT严重指数B级,APACHE Ⅱ 1~3分;有效:癥状、体征分级量化记分3~4分,Balthazar CT严重指数C级,APACHE Ⅱ 4~7分;无效:症状、体征分级量化记分5~6分,Balthazar CT严重指数D级,APACHE Ⅱ 8~9分;恶化:症状、体征分级量化记分>6分,Balthazar CT严重指数E级,APACHE Ⅱ≥10分[7]。
1.5统计学方法
数据应用SPSS20.0统计学软件进行分析,计量资料用(x±s)表示,采用t检验;计数资料用[n(%)]表示,采用χ2检验;等级资料比较采用秩和检验,P<0.05为差异有统计学意义。
2结果
2.1两组临床疗效比较
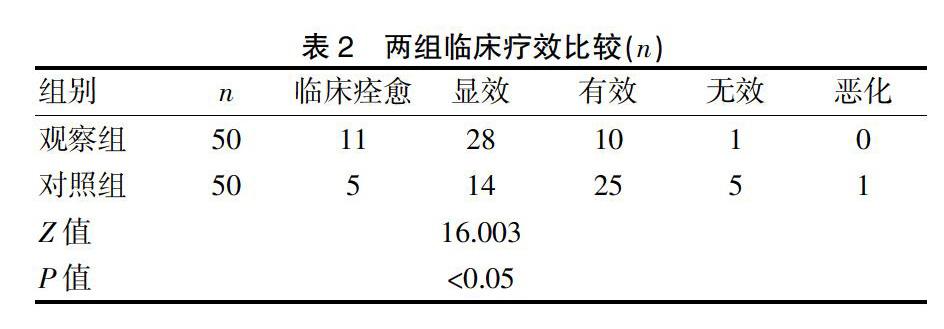
观察组临床疗效显著优于对照组,差异有统计学意义(P<0.05)。见表2。
2.2两组治疗前后症状、体征分级量化记分、Balthazar CT严重指数、APACHE Ⅱ评分比较
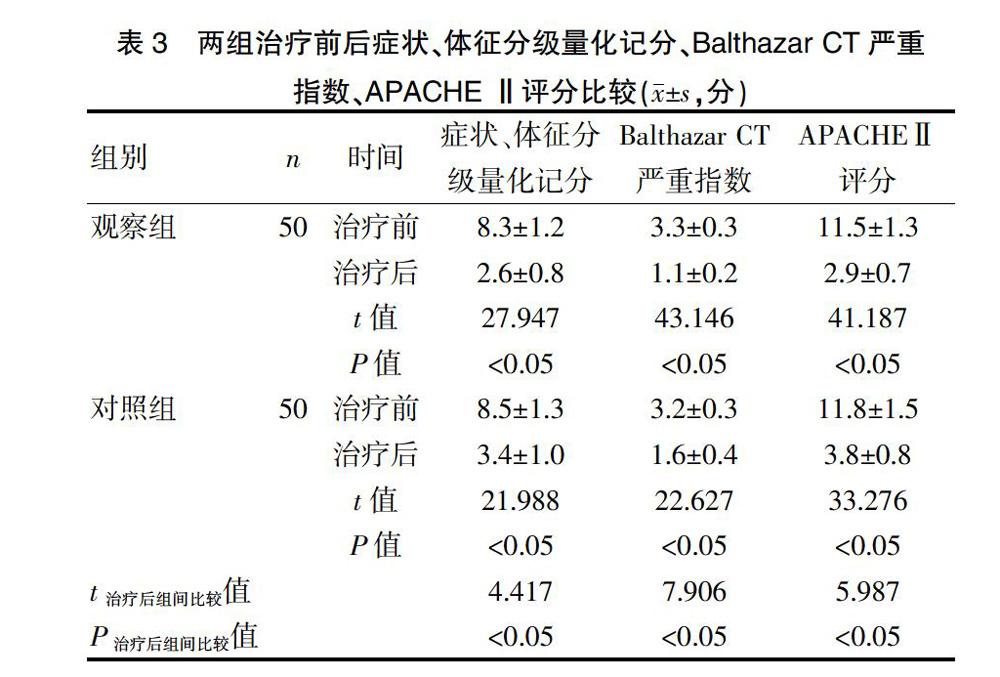
治疗后两组症状、体征分级量化记分、Balthazar CT严重指数、APACHE Ⅱ评分均显著低于治疗前,差异有统计学意义(P<0.05);治疗后观察组症状、体征分级量化记分、Balthazar CT严重指数分级、APACHE Ⅱ评分均显著低于对照组,差异有统计学意义(P<0.05)。见表3。
2.3两组治疗前后血清CRP、TNF-α、IL-6、IL-8水平比较
两组治疗后血清CRP、TNF-α、IL-6、IL-8水平均呈显著下降趋势,与治疗前比较,差异有统计学意义(P<0.05)。治疗后观察组患者血清CRP、TNF-α、IL-6、IL-8水平显著低于对照组,差异有统计学意义(P<0.05)。见表4。
3讨论
重症急性胰腺炎又称为急性坏死性胰腺炎、急性出血性胰腺炎,死亡率较高,是腹部外科较常见的凶险急腹症,约3%的患者发生单一器官衰竭,约47%的患者发生多系统器官衰竭。各种因素导致胰管内压力失调,激活胰腺胰酶,消化自身腺体,导致大量炎症介质释放,引起SIRS,出现发热、休克、肝功能不全、低血容量、ARDS、急性肾功能不全、DIC等,危及患者生命[10]。治疗原则包括减少胰腺胰液分泌、防止胰腺连续发生自我消化、防治各种并发症等。生长抑素是抑制胰腺胰液分泌的重要药物之一,具有抑制多种激素分泌的作用,其中包括生长激素、胰岛素、促甲状腺激素等,还可抑制胃泌素、胃蛋白酶的释放。生长抑素对Oddi括约肌的活性具有抑制作用,可降低括约肌的基础压力,有利于胰腺分泌物顺利进入十二指肠。另外,生长抑素还可与胰腺细胞表面受体相结合,通过抑制相关活化酶的活性以减少乙酰胆碱的释放,直接抑制胰腺外分泌,减少急性胰腺炎的出血情况,发挥抑制炎症、减轻胰腺自身消化、缓解临床症状的作用。生长抑素还可刺激肝网状内皮系统,从而减少内毒素血症的发生。急性胰腺炎发生发展过程中,常伴有凝血、纤溶系统功能障碍、血小板参数改变、血小板数量下降、活性增加,与全身炎症反应综合征相关,而生长抑素可以降低血小板活性、抑制病情发展、改善患者预后。生长抑素治疗重症急性胰腺炎可降低死亡率,目前是抢救重症胰腺炎的首选药物[11-12]。本研究中,两组患者在对症支持治疗的基础上均给予生长抑素治疗,对照组经生长抑素治疗后,症状体征得到显著改善,血清炎性因子水平显著下降。
临床治疗重症急性胰腺炎,除抑制胰腺胰液分泌外,还需抑制胃酸分泌,减少胃酸刺激胰腺分泌,防止急性胃黏膜病变发生[13-14]。胃酸可刺激胰腺分泌、刺激Oddi括约肌痉挛、刺激胆管收缩、加重胰液排出不畅,进一步加重病情,因此在治疗胰腺炎的过程中还需要抑制胃酸分泌[15]。常用的药物包括H2受体拮抗剂或质子泵抑制剂。质子泵抑制剂是效果最强的胃酸抑制剂,在消化系统疾病的治疗中具有重要地位[16-17]。组胺通过刺激胃壁细胞底膜上的组胺受体,刺激胃壁细胞以激活蛋白激酶,使细胞内的冠状泡与顶端膜内陷成的分泌型微管融合,处于管状泡处的胃质子泵H+-K+-ATP酶移至分泌型微管,启动的质子泵将H+从胞浆泵向胃腔,与从胃腔进入胞浆的K+交换,Cl-则经顶膜运转至胃腔形成胃酸。泮托拉唑属于新型质子泵抑制剂,与第一代、第二代质子泵抑制剂在结构上存在差异,其在酸性和中性条件下更稳定、对壁细胞的选择更专一、生物利用度显著提高、受食物與抗酸药的影响较小、不良反应相对较少[18-19]。朱雅平等[20]的研究显示,泮托拉唑可有效预防胰腺细胞坏死。本研究显示,观察组采用生长抑素与泮托拉唑联合治疗,临床疗效显著高于对照组,治疗后患者的症状、体征改善更明显、血清炎症因子下降更快,两者联合可有效提高重症急性胰腺炎的救治效果。
综上所述,重症急性胰腺炎患者采用生长抑素与泮托拉唑联合治疗,能够迅速缓解症状、降低血清炎症因子水平。
[参考文献]
[1] 肖锋,陈隆望,郑辛甜.重症急性胰腺炎[J].中华急诊医学杂志,2016,25(10):1348-1350.
[2] 邹军,张毅,王平.连续性肾脏替代治疗联合血浆置换对高脂血症性重症急性胰腺炎病人炎性因子水平和多器官功能的影响[J].安徽医药,2020,24(1):95-98.
[3] 巫协宁,汪佩文,万荣,等.重症急性胰腺炎治疗的新理念[J].胃肠病学和肝病学杂志,2019,28(6):601-605.
[4] 高木超.重症急性胰腺炎非手术治疗研究进展[J].肝胆外科杂志,2019,27(3):238-240.
[5] 张敏,张庆伟.泮托拉唑钠联合生长抑素治疗重症急性胰腺炎效果观察[J].山东医药,2015,55(40):68-69.
[6] 中华医学会外科分会胰腺外科学组.急性胰腺炎诊治指南(2014)[J].中华肝胆外科杂志,2015,21(1):1-5.
[7] 中华医学会外科学分会胰腺外科学组.重症急性胰腺炎诊治指南[J].中华外科杂志,2007,45(11):727-729.
[8] Yencilek E,Telli S,Tekesin K,et al.The efficacy of diffusion weighted imaging for detection of acute pancreatitis and comparison of subgroups according to Balthazar classification[J].Turk J Gastroenterol,2014,25(5):553-557.
[9] Zabolotskikh IB,Musaeva TS,Denisova EA.Validity of APACHE II,APACHE III,SAPS 2,SAPS 3 and SOFA scales in obstetric patients with sepsis[J].Anesteziol Reanimatol,2012(6):55-57.
[10] 朱帅,黄耿文.WSES重症急性胰腺炎管理指南(2019)解读[J].中国普通外科杂志,2019,28(9):1048-1053.
[11] 王蔚虹.重视重症急性胰腺炎心脏损伤的诊治[J].中华消化杂志,2019,39(5):294-297.
[12] 庞飞,涂兵.血液滤过治疗重症急性胰腺炎的研究进展[J].国际外科学杂志,2019,46(1):68-72.
[13] 周彪,黄霞,龙虎.生长抑素与泮托拉唑钠对重症急性胰腺炎患者TNF-α、PCT、IL-10水平的影响[J].锦州医科大学学报,2019,40(1):37-40.
[14] 李向阳,卢奎斌.泮托拉唑和生长抑素联合治疗重症急性胰腺炎的效果和血清指标分析[J].中国合理用药探索,2019,16(6):168-171.
[15] 赵志玲,张芳,黄丽.35例急性胰腺炎的护理体会[J].中国当代医药,2010,17(14):91-92.
[16] 周铖,孙鹏飞,解昕轶,等.质子泵抑制剂对消化道菌群组成变化的相关性研究进展[J].南京医科大学学报(自然科学版),2020,40(9):1386-1390,1402.
[17] 何恰恰.浅谈老年患者消化系疾病的临床特点及质子泵抑制剂联合用药的研究[J].当代医学,2020,26(17):22-25.
[18] 徐卫喜,徐西林,姚秋萍.奥曲肽、泮托拉唑联合生大黄在急性胰腺炎患者中的应用[J].中国当代医药,2020, 27(17):43-45,53.
[19] 韩坚云,彭四萍,龚敏,等.泮托拉唑对AMI后消化道出血患者血清PGE2的影响[J].中国医学创新,2020,17(23):134-137.
[20] 朱雅平,华伟芳,龚晓淇.生长抑素联合泮托拉唑治疗重症急性胰腺炎的疗效分析[J].中国药物与临床,2019, 19(3):472-474.
(收稿日期:2020-04-15)

