3D打印技术辅助肱骨髁间骨折治疗
龚灏,陈峰嵘,刘好源
中国人民解放军陆军第73集团军医院/厦门大学附属成功医院骨科一区,福建厦门361003
前言
肱骨髁间骨折发生率逐年上升,且由于肘关节复杂的解剖结构及较小的骨折碎片成为现阶段最难治疗的骨折之一,尤其是肱骨髁间粉碎性骨折[1]。关节面的早期解剖重建、稳定的内固定和肘关节的早期运动是治疗成功的关键因素[2]。但现阶段的手术存在着各种并发症,如肘关节功能障碍、骨不连等,不当的治疗会造成手术后出现畸形[3]。为使术后肘关节拥有正常功能及减少并发症的发生,迫切需要开发一种新的治疗方法,精确和个性化的手术在骨折固定术中变得越来越重要[4]。3D 打印是一种通过“打印”具有复杂几何体的实体形状来输出计算机数据的新技术[5-7]。近年来,3D 打印技术的应用使得骨科和重建手术定制的植入物的快速制造成为可能[8-9],这有助于准确的术前诊断、手术策略模拟以及加强与患者的沟通[10-11]。本研究采用3D 打印技术重建肱骨髁间骨折患者的损伤部位,并评估其在骨折修复手术中的可行性、有效性和安全性。此外,还可利用3D打印结果增强医患沟通。
1 资料与方法
1.1 临床资料
选择解放军第73集团军医院2017年10月~2018年10月收治的53例肱骨髁间骨折患者为研究对象,均经解放军第73集团军医院伦理委员会批准且遵循自愿原则入选。纳入标准为:(1)年龄18~60岁;(2)新鲜闭合性骨折(伤后2周内);(3)单侧肱骨髁间骨折;(4)随访至少12个月。排除标准:(1)陈旧性骨折及开放性骨折;(2)病理性骨折;(3)肘部关节曾患病或手术;(4)合并神经或血管损伤;(5)存在重要器官损害;(6)多发性骨折。住院病人中男性29例,女性24例,平均年龄44.6岁。随机分为常规组(28例)和3D打印组(25例)。两组在性别、年龄、骨折分类、损伤机制、损伤侧等方面差异无统计学意义,具有可比性。
1.2 3D模型制造
从本院的Star PACS 系统(INFINITT, 首尔, 韩国)获取肱骨髁间骨折患者的CT。以DICOM格式存储原始CT数据,并使用MIMICS 软件v15.0(Materialise,鲁汶,比利时)进行3D重建,然后在软件中重建骨折的3D 数字图像,将数据导入到STL 格式的3D打印软件中。在形成3D数字模型后,将其保存为Gcode 格式,并将其导出到3D 打印机(3D Ortho Waston Med公司,常州,中国)以重建全尺寸模型。
1.3 体外手术模拟
组内骨科医生使用3D打印技术打印出骨折模型模拟体外复位。3D打印的模型,骨折结构特征清晰,有利于手术方案的实施。此外,植入物的类型和尺寸都可以在术前知道,骨科医生可以根据患者病情选择合适的钢板和螺钉,并且还评估了理想的螺钉位置和方向。
1.4 手术方法
同一小组骨科医生按如下方式对两组患者进行手术:患者麻醉后置于仰卧位,通过鹰嘴截骨术进行下述两组手术。自肘上沿后侧逐层打开皮肤及皮下组织并沿肌间隙分离,术中注意保护尺神经。然后通过摆动锯进行横切鹰嘴截骨术,使肱骨髁间骨折明显暴露且骨膜剥离适当,清除骨折骨上的软组织后进行骨折的解剖复位,使用克氏针固定骨碎片。在3D打印组中:通过3D打印模型模拟确定的方案放置钢板和螺钉以固定骨折部位。在常规组中:根据手术期间的测量确定钢板和螺钉。手术后,抬起肢体以减少伤口周围的软组织肿胀,鼓励肘部早期被动活动,术后第7 天开始肘关节活动屈伸,术前和术后3 d内使用抗生素,两组手术均通过X线进行评估。
1.5 随访及评价指标
所有患者均随访12 个月,在术前及术后3 个月通过量角器测量其肘关节活动度,术中记录患者手术时间及出血量,随访期间通过影像学观察并详细记录所有患者骨折愈合时间。
1.6 统计学方法
数据采用SPSS 20.0 软件进行统计分析,结果以均数±标准差表示,使用t检验进行组间比较,P<0.05为有统计学差异。
2 结果
所有患者复位手术均成功实施,在围手术期未出现严重并发症,伤口愈合良好,术后随访未出现明显的感染。
2.1 术中、术后情况比较
由表1 数据分析可知,在手术期间,3D 打印组手术时间和失血量明显低于常规组,具有统计学意义(P<0.05),两组骨折愈合时间无显著差异(P>0.05)。

表1 术中、术后情况比较Tab.1 Comparison of intraoperative and postoperative conditions
2.2 术后肘关节活动度评价
对患者术后进行为期12个月的随访,每组病人的肘关节功能均有改善,但两组之间无显著差异(P>0.05),见表2。
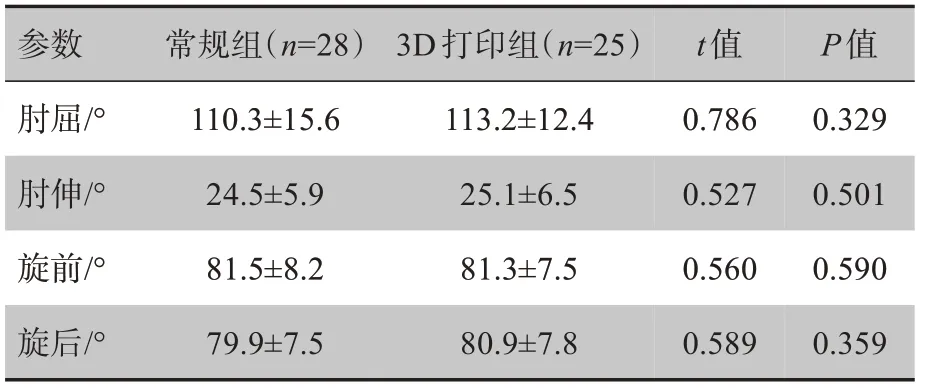
表2 肘关节活动度比较Tab.2 Comparison of elbow joint mobility
2.3 并发症
3D打印组有2例伤口感染,常规组有3例伤口感染。所有感染患者均使用敷料进行治疗。各组均未发现骨不连、深部感染等情况,两组并发症发生率无统计学差异(P>0.05)。
2.4 患者满意度调查
通过一个简单的问卷对行3D打印的病人进行满意度调查,满分为10分,具体结果如表3。
3 讨论
肱骨髁间骨折治疗的关键在于使肘关节稳定[12]、无痛,治疗后恢复到正常功能[13-14],传统的手术仅凭二维图像很难达到对肱骨髁间骨折进行全面分析和准确治疗[15-16]。随着3D 打印技术的发展,其被广泛应用于骨科手术[17]。经研究发现,3D 打印骨折模型允许图像输出从二维转换为三维形式,从静态模型转换为动态模型[18]。利用三维打印模型,可以从各个方向观察骨折,从而准确描述骨折特征。这使骨科医生能够更全面地了解骨折的具体细节,确定骨折类型、骨折线的移位和骨折碎片的数量,检查关节表面的塌陷和粉碎情况等。此外,3D 打印模型可以帮助骨科医生根据患者的不同特征,制定出更加合理、人性化的手术方案[19]。并且在手术前骨科医生能够模拟体外手术,如骨折复位、钢板和螺钉内固定等,然后选择合适的钢板和螺钉,并将其放置在实际手术中合适的方向和位置,从而可大大提高复位精确度和固定稳定性[20]。

表3 患者满意度调查Tab.3 Patients′satisfaction survey
除了对手术的提升以外,3D 打印模型可以明显提高患者的理解和依从性。在研究中从以下几方面对病人进行满意度调查:与医生沟通的难易度、对手术了解程度以及对3D 打印的满意度,得到的结果均在8.5分以上,可见患者对使用3D打印进行手术的满意度较高,3D 打印模型可以直接地呈现给患者及其家属,方便他们与医生沟通,使他们更好地了解自己的情况,更好地与医生合作。
本研究比较了传统手术与3D打印技术辅助手术治疗肱骨髁间骨折的疗效。结果表明,与常规组相比,3D打印组手术时间明显缩短,术中失血量明显减少,骨折愈合时间没有明显差异,术后未发现严重的并发症,并发症发生率也相对较低。术前合理的计划和个体化治疗可以显著缩短手术时间,充分优化手术效果。
尽管3D打印技术在外科手术的应用中具有诸多优势,但仍有一些局限性需要克服。首先,3D打印技术仅仅基于骨骼CT 图像,其缺乏相邻软组织和脉管系统的信息。而且对于严重粉碎性骨折患者,目前的3D打印技术无法区分较小的骨折碎片(≤0.8 mm)。此外,3D打印技术需要特定的软件、专业人员和专业的3D 打印机,成本较高,这对于患者来说,无疑增加了其经济压力,不适用于大部分患者。且3D 打印流程耗时过长,不适用于紧急手术。

